Супрапатэлярны доступ — гэта мадыфікаваны хірургічны падыход да ўвядзення інтрамедулярнага штыфта ў большеберцовую костку ў напаўразагнутым становішчы калена. Існуе шмат пераваг, але і недахопаў пры ўвядзенні інтрамедулярнага штыфта ў большеберцовую костку праз супрапатэлярны доступ у становішчы hallux valgus. Некаторыя хірургі прызвычаіліся выкарыстоўваць SPN для лячэння ўсіх пераломаў большеберцовой косткі, акрамя пазасустаўных пераломаў праксімальнай 1/3 большеберцовой косткі.
Паказаннямі да СПН з'яўляюцца:
1. Аскепкавыя або сегментарныя пераломы сцябла большеберцовой косткі. 2;
2. пераломы дыстальнага метафіза большеберцовой косткі;
3. пералом сцягна або калена з існуючым абмежаваннем згінання (напрыклад, дэгенератыўныя змены ў тазасцегнавым суставе або яго зрошчванні, астэаартроз калена) або немагчымасцю згінаць калена або сцягно (напрыклад, задні вывіх сцягна, пералом іпсілатэральнай сцегнавой косткі);
4. пералом большеберцовой косткі ў спалучэнні з пашкоджаннем скуры ў вобласці інфрапатэлярнага сухажылля;
5. пералом большеберцовой косткі ў пацыента з занадта доўгай большеберцовой косткай (праксімальны канец большеберцовой косткі часта цяжка візуалізаваць пры флюараскапіі, калі даўжыня большеберцовой косткі перавышае даўжыню штатыва, праз які можа праходзіць флюараскапія).
Перавага тэхнікі ўстаўкі інтрамедулярнага штыфта ў напаўразагнутым становішчы калена пры лячэнні пераломаў сярэдняга дыяфіза і дыстальнага аддзела большеберцовой косткі заключаецца ў прастаце рэпазіцыі і лёгкасці флюараскапіі. Гэты падыход забяспечвае выдатную падтрымку вялікай большеберцовой косткі і лёгкую сагітальную рэпазіцыю пералому без неабходнасці маніпуляцый (малюнкі 1, 2). Гэта выключае неабходнасць у дапамозе падрыхтаванага асістэнта пры тэхніцы ўстаўкі інтрамедулярнага штыфта.
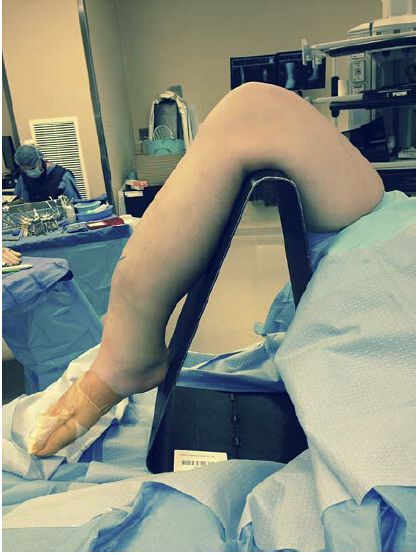
Малюнак 1: Тыповае становішча для тэхнікі ўвядзення інтрамедулярнага штыфта пры інфрапатэлярным доступе: калена знаходзіцца ў сагнутым становішчы на флюараскапічна пранікальным штатыве. Аднак такое становішча можа пагоршыць дрэннае выраўноўванне блока пералому і патрабуе дадатковых метадаў рэпазіцыі для рэпазіцыі пералому.
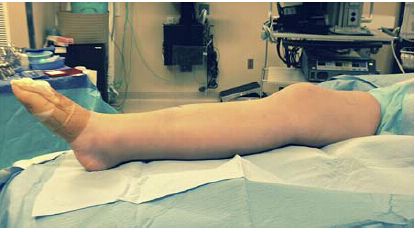
Малюнак 2: Наадварот, выцягнутае становішча калена на пенапластавай рампе спрыяе выраўноўванню блока пералому і наступнай маніпуляцыі.
Хірургічныя метады
Стол / становішча Пацыент ляжыць на спіне на флюараскапічным ложку. Можна выканаць выцягванне ніжніх канечнасцяў, але гэта неабавязкова. Сасудзісты стол добра падыходзіць для супрапатэлярнага доступу да інтрамедулярнага штыфта ў большеберцовую костку, але гэта неабавязкова. Аднак большасць ложкаў для ўстанаўлення пераломаў або флюараскапічных ложкаў не рэкамендуюцца, бо яны не падыходзяць для супрапатэлярнага доступу да інтрамедулярнага штыфта ў большеберцовую костку.
Накладка на іпсілатэральнае сцягно дапамагае ўтрымліваць ніжнюю канечнасць у становішчы, павернутым вонкі. Затым выкарыстоўваецца стэрыльная пенапластавая рампа, каб падняць пашкоджаную канечнасць над кантралатэральным бокам для заднялатэральнай флюараскапіі, а сагнутае становішча сцягна і калена таксама дапамагае ў кіраванні размяшчэннем штыфта і інтрамедулярнага штыфта. Аптымальны вугал згінання калена да гэтага часу абмяркоўваецца, прычым Белтран і інш. прапануюць згінанне калена на 10°, а Кубяк — на 30°. Большасць навукоўцаў сыходзяцца ў меркаванні, што вуглы згінання калена ў гэтых дыяпазонах з'яўляюцца прымальнымі.
Аднак Істман і інш. выявілі, што па меры паступовага павелічэння вугла згінання калена з 10° да 50° уплыў сцегнавой косці на перкутаннае пранікненне інструмента змяншаўся. Такім чынам, большы вугал згінання калена дапаможа ў выбары правільнага становішча ўвядзення інтрамедулярнага штыфта і карэкцыі вуглавых дэфармацый у сагітальнай плоскасці.
Флюараскапія
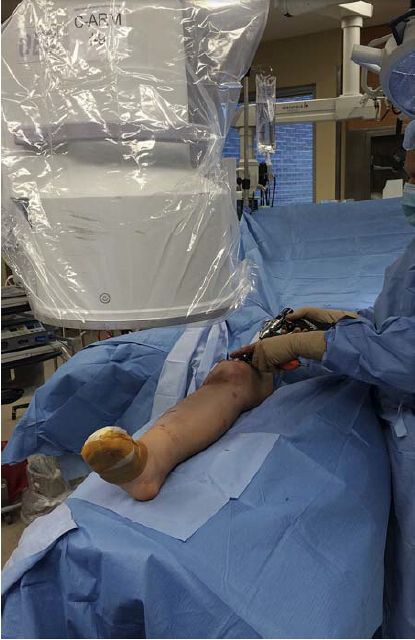
С-падобную дугу варта размяшчаць на процілеглым баку стала ад пашкоджанай канечнасці, і калі хірург стаіць на баку пашкоджанага калена, манітор павінен знаходзіцца ў галоўцы С-падобнай дугі і побач. Гэта дазваляе хірургу і рэнтгенолагу лёгка назіраць за маніторам, за выключэннем выпадкаў, калі трэба ўставіць дыстальны блакавальны штыфт. Хоць гэта і неабавязкова, аўтары рэкамендуюць перамяшчаць С-дугу ў той жа бок, а хірурга — у процілеглы, калі трэба ўбіць медыяльны блакавальны шруба. Акрамя таго, С-падобную дугу варта размяшчаць на пашкоджаным баку, пакуль хірург выконвае працэдуру на кантралатеральным баку (малюнак 3). Гэты метад найбольш часта выкарыстоўваецца аўтарамі, таму што ён дазваляе пазбегнуць неабходнасці хірургу перамяшчацца з медыяльнага боку на латеральны пры ўвядзенні дыстальнага блакавальнага штыфта.
Малюнак 3: Хірург стаіць на процілеглым баку ад пашкоджанай галёнкі, каб медыяльны блакіруючы шруба мог быць лёгка ўкручаны. Дысплей размешчаны насупраць хірурга, на галоўцы С-вобразнага рычага.
Усе пярэднезаднія і медыяльна-латэральныя флюараскапічныя здымкі атрымліваюцца без руху пашкоджанай канечнасці. Гэта дазваляе пазбегнуць зрушэння месца пералому, які быў упраўлены да поўнага ўхілення пералому. Акрамя таго, выявы поўнай даўжыні галёнкі можна атрымаць без нахілу С-вобразнага рычага з дапамогай апісанага вышэй метаду.
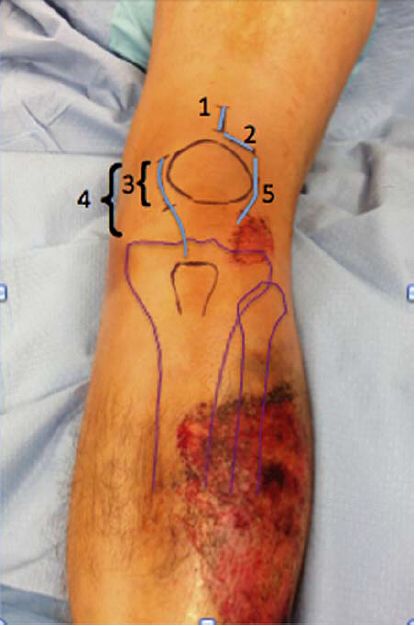
Разрэз скуры Падыходзяць як абмежаваныя, так і належным чынам пашыраныя разрэзы. Перкутанны супрапатэлярны доступ для інтрамедулярнага штыфта заснаваны на выкарыстанні 3-сантыметровага разрэзу для ўбівання штыфта. Большасць гэтых хірургічных разрэзаў падоўжныя, але яны таксама могуць быць папярочнымі, як рэкамендуе доктар Марандзі, а пашыраны разрэз, які выкарыстоўваецца доктарам Тарнеттай і іншымі, паказаны пацыентам з камбінаваным падвывіхам надкаленніка, у якіх пераважна медыяльны або латэральны парапатэлярны доступ. На малюнку 4 паказаны розныя разрэзы.
Малюнак 4: Ілюстрацыя розных хірургічных падыходаў да разрэзу. 1 — доступ праз надпатэлярную транспатэлярную звязку; 2 — доступ праз парапатэлярную звязку; 3 — доступ праз медыяльны абмежаваны разрэз праз парапатэлярную звязку; 4 — доступ праз медыяльны падоўжаны разрэз праз парапатэлярную звязку; 5 — доступ праз латэральную парапатэлярную звязку. Глыбокае ўздзеянне парапатэлярнай звязкі можа ажыццяўляцца як праз сустаў, так і звонку сустаўнай бурсы.
Глыбокае ўздзеянне
Перкутанны супрапатэлярны доступ выконваецца ў асноўным шляхам падоўжнага падзелу сухажылля чатырохгаловай мышцы сцягна да таго часу, пакуль у шчыліне не з'явяцца інструменты, такія як інтрамедулярныя штыфты. Для тэхнікі інтрамедулярнага штыфта ў большеберцовую костку можа быць паказаны і парапатэлярны доступ праз звязак, які праходзіць побач з чатырохгаловай мышцай сцягна. Праз патэлафемаральны сустаў асцярожна ўводзяцца тупая іголка троакара і канюля. Гэтая працэдура ў першую чаргу накіроўвае троакар да пярэдне-верхняй кропкі ўваходу інтрамедулярнага штыфта ў большеберцовую костку з дапамогай сцегнавога троакара. Пасля правільнага размяшчэння троакара яго неабходна замацаваць, каб пазбегнуць пашкоджання сустаўнага храстка калена.
Вялікі транслігаментозны разрэз можа быць выкарыстаны ў спалучэнні з гіперэкстэнзійным парапатэлярным разрэзам скуры, як з медыяльнага, так і з латэральнага доступу. Нягледзячы на тое, што некаторыя хірургі не захоўваюць бурсу цэлай падчас аперацыі, Кубяк і інш. лічаць, што бурса павінна быць захавана цэлай, а пазасустаўныя структуры павінны быць належным чынам адкрыты. Тэарэтычна гэта забяспечвае выдатную абарону каленнага сустава і прадухіляе пашкоджанні, такія як інфекцыя калена.
Апісаны вышэй падыход таксама ўключае паўвывіх надкаленніка, што да пэўнай ступені зніжае кантактны ціск на сустаўныя паверхні. Калі цяжка правесці ацэнку патэлафемаральнага сустава з невялікай сустаўнай поласці і значна абмежаваным прыладай для разгінання калена, аўтары рэкамендуюць паўвывіх надкаленніка шляхам падзелу звязкаў. Сярэдні папярочны разрэз, з іншага боку, дазваляе пазбегнуць пашкоджання падтрымліваючых звязкаў, але паспяховае аднаўленне калена пасля траўмы абцяжарана.
Кропка ўводу іголкі SPN такая ж, як і пры інфрапатэлярным доступе. Пярэдняя і латэральная флюараскапія падчас увядзення іголкі гарантуе правільнасць кропкі ўвядзення іголкі. Хірург павінен пераканацца, што накіроўвальная іголка не ўведзена занадта глыбока кзаді ў праксімальны аддзел большеберцовой косткі. Калі яна ўведзена занадта глыбока кзаді, яе варта перамясціць з дапамогай блакуючага штыфта пад задняй каранарнай флюараскапіяй. Акрамя таго, Істман і інш. лічаць, што свідраванне ўваходнага штыфта ў выразна сагнутым каленным суставе спрыяе наступнай рэпазіцыі пералому ў гіперэкстэндаваным становішчы.
Інструменты для скарачэння
Практычныя інструменты для рэпазіцыі ўключаюць кропкавыя рэпазіцыйныя шчыпцы розных памераў, сцегнавыя пад'ёмнікі, прылады знешняй фіксацыі і ўнутраныя фіксатары для фіксацыі невялікіх фрагментаў пераломаў адной кортыкальнай пласцінай. Для вышэйзгаданага працэсу рэпазіцыі таксама можна выкарыстоўваць блакавальныя цвікі. Рэпазіцыйныя малаткі выкарыстоўваюцца для карэкцыі сагітальнага вугла і дэфармацый папярочнага зрушэння.
Імпланты
Многія вытворцы артапедычных унутраных фіксатараў распрацавалі інструментальныя сістэмы для кіравання стандартным размяшчэннем інтрамедулярных штыфтоў у большеберцовую костку. Сюды ўваходзяць падоўжаны пазіцыянавальны рычаг, прылада для вымярэння даўжыні штыфта з накіраваннем і медулярны пашыральнік. Вельмі важна, каб троакар і тупыя штыфты троакара добра абаранялі доступ да інтрамедулярнага штыфта. Хірург павінен пацвердзіць становішча канюлі, каб не адбылося пашкоджання патэлафемаральнага сустава або перыартыкулярных структур з-за занадта блізкага размяшчэння да прывада.
Фіксуючыя шрубы
Хірург павінен пераканацца, што ўстаўлена дастатковая колькасць фіксуючых шруб для падтрымання здавальняючай рэпазіцыі. Фіксацыя невялікіх фрагментаў пералому (праксімальных або дыстальных) ажыццяўляецца з дапамогай 3 або больш фіксуючых шруб паміж суседнімі фрагментамі пералому або толькі з дапамогай шруб з фіксаваным вуглом. Супрапатэлярны падыход да тэхнікі ўстаўкі інтрамедулярнага шрубы ў большеберцовую костку падобны да інфрапатэлярнага доступу з пункту гледжання тэхнікі закручвання шруб. Фіксуючыя шрубы больш дакладна ўкручваюцца пад рэнтгенаскапіяй.
Зашыванне раны
Адсмоктванне з дапамогай адпаведнай вонкавай абалонкі падчас дылатацыі выдаляе свабодныя фрагменты костак. Усе раны неабходна старанна прамываць, асабліва месца аперацыі на калене. Затым зашываецца пласт сухажылля або звязкі чатырохгаловай мышцы сцягна і шыў у месцы разрыву, а затым зашываецца дэрма і скура.
Выдаленне інтрамедулярнага цвіка
Ці можна выдаліць інтрамедулярны цвік у большеберцовую косць, убіты праз супрапатэлярны доступ, з дапамогай іншага хірургічнага падыходу, застаецца спрэчным. Найбольш распаўсюджаным падыходам з'яўляецца трансартыкулярны супрапатэлярны доступ для інтрамедулярнага выдалення цвіка. Гэтая тэхніка дазваляе агаліць цвік шляхам свідравання праз супрапатэлярны інтрамедулярны канал цвіка з дапамогай полага свердзела дыяметрам 5,5 мм. Затым інструмент для выдалення цвіка прасвідроўваецца праз канал, але гэты манеўр можа быць складаным. Парапатэлярны і інфрапатэлярны падыходы з'яўляюцца альтэрнатыўнымі метадамі выдалення інтрамедулярных цвікоў.
Рызыкі Хірургічнымі рызыкамі супрапатэлярнага доступу да тэхнікі інтрамедулярнага штыфта ў большеберцовую костку з'яўляюцца пашкоджанне храстка надкаленніка і тараннай косткі сцегнавой косткі, пашкоджанне іншых унутрысустаўных структур, інфекцыя сустава і ўнутрысустаўныя адходы. Аднак адпаведных клінічных выпадкаў недастаткова. Пацыенты з хондрамаляцыяй больш схільныя да пашкоджанняў храстка, выкліканых медыцынскім ужываннем. Пашкоджанне сустаўных паверхневых структур надкаленніка і сцегнавой косткі з'яўляецца сур'ёзнай праблемай для хірургаў, якія выкарыстоўваюць гэты хірургічны падыход, асабліва трансартыкулярны доступ.
На сённяшні дзень няма статыстычных клінічных доказаў пераваг і недахопаў тэхнікі паўэкстэнзійнага ўвядзення інтрамедулярнага штыфта ў большеберцовую косць.
Час публікацыі: 23 кастрычніка 2023 г.