Надмыщелкавы пералом плечавой косткі з'яўляецца адным з найбольш распаўсюджаных пераломаў у дзяцей і ўзнікае ў месцы злучэння дыяфіза плечавой косткі імышчалкі плечавай косткі.
Клінічныя праявы
Надмыщелковые пераломы плечавой косткі ў асноўным сустракаюцца ў дзяцей, і пасля траўмы могуць узнікнуць лакальны боль, ацёк, хваравітасць і парушэнне функцыі. Незрушаныя пераломы не маюць відавочных прыкмет, і адзіным клінічным прыкметай можа быць выцяканне з локцевага сустава. Сустаўная капсула пад локцевай мышцай з'яўляецца найбольш павярхоўнай, дзе падчас выцякання з сустава можна пальпаваць мяккую сустаўную капсулу, таксама вядомую як мяккая пляма. Кропка гнуткасці звычайна знаходзіцца наперадзе лініі, якая злучае цэнтр галоўкі прамянёвай косткі з кончыкам локцевага адростка.
У выпадку надмыщелковага пералому III тыпу назіраюцца дзве вуглавыя дэфармацыі локця, што надае яму S-вобразны выгляд. Звычайна ёсць падскурны сіняк перад дыстальным аддзелам верхняй часткі пляча, і калі пералом цалкам зрушаны, дыстальны канец пералому пранікае ў плечавую мышцу, і падскурны крывацёк больш сур'ёзны. У выніку перад локцем з'яўляецца прыкмета зморшчвання, якая звычайна сведчыць аб касцяным выступе праксімальней пералому, які пранікае ў дэрму. Калі гэта суправаджаецца пашкоджаннем прамянёвага нерва, тыльнае разгінанне вялікага пальца можа быць абмежавана; пашкоджанне сярэдняга нерва можа прывесці да немагчымасці актыўнага згінання вялікага і паказальнага пальцаў; пашкоджанне локцевага нерва можа прывесці да абмежаванага падзелу пальцаў і перапляцення.
Дыягназ
(1) Падстава для дыягностыкі
①Наяўнасць траўмы ў анамнезе; ②Клінічныя сімптомы і прыкметы: лакальны боль, ацёк, хваравітасць і парушэнне функцыі; ③Рэнтгенаграфія паказвае лінію надмыщелкового пералому і зрушаныя фрагменты пералому плечавой косткі.
(2) Дыферэнцыяльная дыягностыка
Варта звярнуць увагу на ідэнтыфікацыювывіх локця, але ідэнтыфікацыя надмыщелковых пераломаў з-за вывіху локця складаная. Пры надмыщелковым пераломе плечавой косткі надмыщелок плечавой косткі захоўвае нармальныя анатамічныя адносіны з локцевым адросткам. Аднак пры вывіху локця, паколькі локцевы адростак размешчаны ззаду надмыщелка плечавой косткі, ён больш выступае. У параўнанні з надмыщелковымі пераломамі, выступ перадплечча пры вывіху локця больш дыстальны. Наяўнасць або адсутнасць касцяных фрыкатыўных гукаў таксама адыгрывае ролю ў ідэнтыфікацыі надмыщелковых пераломаў плечавой косткі з-за вывіху локцевага сустава, і часам бывае цяжка выявіць касцяныя фрыкатыўныя гукі. З-за моцнага ацёку і болю маніпуляцыі, якія выклікаюць касцяныя фрыкатыўныя гукі, часта прымушаюць дзіця плача. З-за рызыкі пашкоджання нейравасудзістай сістэмы. Таму варта пазбягаць маніпуляцый, якія выклікаюць касцяныя фрыкатыўныя гукі. Рэнтгеналагічнае даследаванне можа дапамагчы выявіць.
Тып
Стандартная класіфікацыя надмыщелковых пераломаў плечавой косткі заключаецца ў падзеле іх на разгінальныя і згінальныя. Згінальны тып сустракаецца рэдка, і на бакавой рэнтгенаграфіі відаць, што дыстальны канец пералому размешчаны перад дыяфізам плечавой косткі. Прамы тып сустракаецца часта, і Гартленд падзяляе яго на тыпы I-III (табліца 1).
| Тып | Клінічныя праявы |
| Тып ⅠA | Пераломы без зрушэння, інверсіі або вальгуснай дэфармацыі |
| Тып ⅠB | Лёгкае зрушэнне, медыяльнае картыкальнае рифленне, пярэдняя мяжа плечавой косткі праз галоўку плечавой косткі |
| Тып IIA | Гіперэкстэнзія, цэласнасць задняй кортыкальнай вобласці, галоўка плечавой косткі знаходзіцца за пярэдняй лініяй плечавой косткі, ратацыі няма |
| Тып IIB | Падоўжнае або ратацыйнае зрушэнне з частковым кантактам на любым канцы пералому |
| Тып ⅢА | Поўнае задняе зрушэнне без кортикальнага кантакту, пераважна дыстальна ад медыяльнага задняга зрушэння |
| Тып ⅢB | Відавочнае зрушэнне, мяккія тканіны ўкаранёныя ў канец пералому, значнае перакрыццё або ратацыйнае зрушэнне канца пералому |
Табліца 1. Класіфікацыя Гартланда пераломаў надмыщелкавай плечавой косткі
Пачастунак
Перад аптымальным лячэннем локцевы сустаў варта часова зафіксаваць у становішчы згінання ад 20° да 30°, што не толькі зручна для пацыента, але і мінімізуе напружанне нейравасудзістых структур.
(1) Надмыщелкавы пералом плечавой косткі I тыпу: для знешняй фіксацыі патрэбна толькі гіпсавая павязка або гіпсавая павязка, звычайна, калі локаць сагнуты на 90°, а перадплечча павернута ў нейтральнае становішча, для знешняй фіксацыі выкарыстоўваецца доўгая гіпсавая павязка на працягу 3-4 тыдняў.
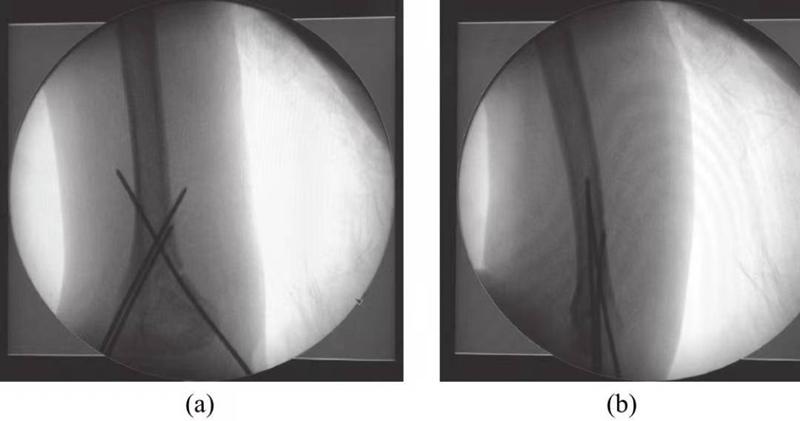
(2) Надмыщелкавы пералом плечавой косткі II тыпу: ключавымі пытаннямі ў лячэнні гэтага тыпу пераломаў з'яўляюцца ручное ўпраўленне і карэкцыя разгінання і вуглавога згібу локця. °) Фіксацыя захоўвае становішча пасля ўпраўлення, але павялічвае рызыку нейраваскулярнага пашкоджання пашкоджанай канечнасці і рызыку вострага сіндрому фасцыяльнага адсека. Таму чрескожнаяФіксацыя дугамі Кіршнеранайлепш праводзіцца пасля закрытай рэпазіцыі пералому (мал. 1), а затым знешняй фіксацыі гіпсавай павязкай у бяспечным становішчы (згінанне ў локці 60°).
Малюнак 1. Выява перкутаннай фіксацыі дротам Кіршнера
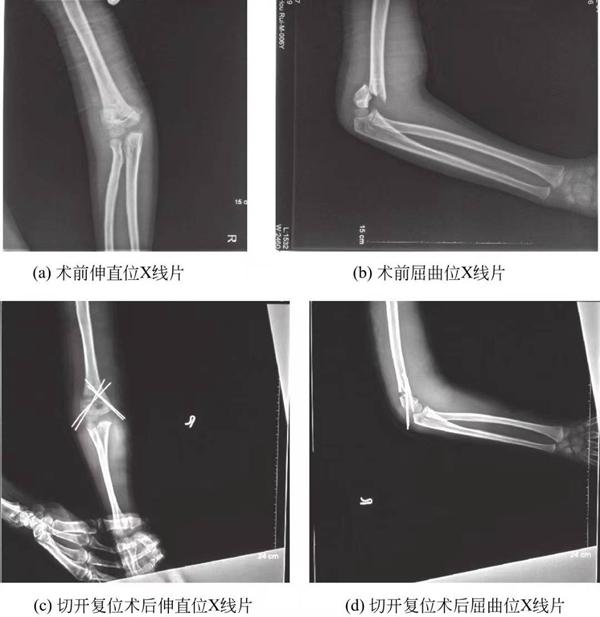
(3) Надмыщелкавы пералом плечавой косткі III тыпу: усе надмыщелкавы пераломы плечавой косткі III тыпу ўпраўляюцца перкутаннай фіксацыяй дротам Кіршнера, якая ў цяперашні час з'яўляецца стандартным метадам лячэння надмыщелковых пераломаў III тыпу. Закрытая рэпазіцыя і перкутанная фіксацыя дротам Кіршнера звычайна магчымыя, але адкрытая рэпазіцыя патрабуецца, калі ўстаўленне мяккіх тканін немагчыма анатамічна ўправіць або калі ёсць пашкоджанне плечавой артэрыі (малюнак 2).
Малюнак 5-3 Перад- і пасляаперацыйныя рэнтгенаўскія здымкі пераломаў надмыщелкавай плечавой косткі
Існуе чатыры хірургічныя падыходы да адкрытай рэпазіцыі надмыщелковых пераломаў плечавой косткі: (1) латэральны локцевы доступ (у тым ліку пярэднелатэральны доступ); (2) медыяльны локцевы доступ; (3) камбінаваны медыяльны і латэральны локцевы доступ; і (4) задні локцевы доступ.
Як латэральны, так і медыяльны падыходы маюць перавагі меншай колькасці пашкоджаных тканін і больш простай анатоміі. Медыяльны разрэз больш бяспечны, чым латэральны, і можа прадухіліць пашкоджанне локцевага нерва. Недахопам з'яўляецца тое, што ні адзін з іх не дазваляе непасрэдна ўбачыць пералом кантралатэральнага боку разрэзу, і яго можна толькі ўправіць і зафіксаваць далонню, што патрабуе ад аператара больш складанай хірургічнай тэхнікі. Задні локцевы доступ выклікаў спрэчкі з-за разбурэння цэласнасці трохгаловай мышцы і большай шкоды. Камбінаваны падыход медыяльнага і латэральных локцевых разрэзаў можа кампенсаваць недахоп немагчымасці непасрэдна ўбачыць кантралатэральную паверхню косткі разрэзу. Ён мае перавагі медыяльнага і латэральных локцевых разрэзаў, што спрыяе ўпраўленню і фіксацыі пералому, а таксама можа скараціць даўжыню латэральнага разрэзу. Гэта карысна для палягчэння і зніжэння ацёку тканін; але яго недахопам з'яўляецца павелічэнне хірургічнага разрэзу; таксама ён вышэйшы, чым задні доступ.
Ускладненне
Ускладненні супракандылярных пераломаў плечавой косткі ўключаюць: (1) нейраваскулярнае пашкоджанне; (2) востры септальны сіндром; (3) скаванасць локця; (4) асіфікуючы міязіт; (5) аваскулярны некроз; (6) варусную дэфармацыю кубітуса; (7) вальгусную дэфармацыю кубітуса.
Падсумаваць
Надмыщелковые пераломы плечавой косткі з'яўляюцца аднымі з найбольш распаўсюджаных пераломаў у дзяцей. У апошнія гады ўвагу людзей прыцягнула дрэнная рэпазіцыя надмыщелковых пераломаў плечавой косткі. У мінулым лічылася, што cubitus varus або cubitus valgus выклікаецца прыпынкам росту дыстальнай эпіфізарнай пласцінкі плечавой косткі, а не дрэннай рэпазіцыяй. Большасць пераканаўчых доказаў у цяперашні час пацвярджаюць, што дрэнная рэпазіцыя пералому з'яўляецца важным фактарам дэфармацыі cubitus varus. Такім чынам, ключавымі з'яўляюцца рэпазіцыя надмыщелковых пераломаў плечавой косткі, карэкцыя зрушэння локцевага сустава, гарызантальная ратацыя і аднаўленне вышыні дыстальнага аддзела плечавой косткі.
Існуе мноства метадаў лячэння надмыщелковых пераломаў плечавой косткі, такіх як ручная рэпазіцыя + знешняя фіксацыяз гіпсавай павязкай, выцяжэннем локцевага адростка, знешняй фіксацыяй шынай, адкрытай рэпазіцыяй і ўнутранай фіксацыяй, а таксама закрытай рэпазіцыяй і ўнутранай фіксацыяй. У мінулым асноўнымі метадамі лячэння былі маніпулятыўная рэпазіцыя і знешняя гіпсавая фіксацыя, прычым у Кітаі назіралася да 50% выпадкаў варуснай дэфармацыі кубітуса. У цяперашні час пры надмыщелкавых пераломах II і III тыпаў чрескожная іголкавая фіксацыя пасля рэпазіцыі пералому стала агульнапрынятым метадам. Яна мае перавагі ў тым, што не парушае кровазабеспячэнне і хутка гаіцца костка.
Існуюць таксама розныя меркаванні адносна метаду і аптымальнай колькасці фіксацый дротам Кіршнера пасля закрытай рэпазіцыі пераломаў. Вопыт рэдактара паказвае, што дроты Кіршнера павінны быць раздвоены адзін адносна аднаго падчас фіксацыі. Чым далей плоскасць пералому адна ад адной, тым яна больш стабільная. Дроты Кіршнера не павінны перасякацца ў плоскасці пералому, інакш кручэнне не будзе кантралявацца, і фіксацыя будзе нестабільнай. Пры выкарыстанні медыяльнай фіксацыі дротам Кіршнера неабходна сачыць за тым, каб пазбегнуць пашкоджання локцевага нерва. Не ўводзьце іголку ў сагнутым становішчы локця, злёгку выпрастайце локцевы сустаў, каб дазволіць локцеваму нерву адысці назад, дакраніцеся да локцевага нерва вялікім пальцам, адсуньце яго назад і бяспечна ўвядзіце дротам К. Ужыванне скрыжаваных дротаў Кіршнера мае патэнцыйныя перавагі ў пасляаперацыйным функцыянальным аднаўленні, хуткасці гаення пераломаў і выдатнай хуткасці гаення пераломаў, што спрыяе ранняму пасляаперацыйнаму аднаўленню.
Час публікацыі: 02 лістапада 2022 г.