Звычайны бакавы L-вобразны доступ з'яўляецца класічным падыходам да хірургічнага лячэння пераломаў пяточнай косткі. Нягледзячы на тое, што апрацоўка грунтоўная, разрэз доўгі, і мяккія тканіны агаляюцца ў большай ступені, што лёгка прыводзіць да такіх ускладненняў, як запаволенае зрастанне мяккіх тканін, некроз і інфекцыя. У спалучэнні з імкненнем сучаснага грамадства да мінімальна інвазіўнай эстэтыкі, мінімальна інвазіўнае хірургічнае лячэнне пераломаў пяточнай косткі атрымала высокую ацэнку. У гэтым артыкуле сабраны 8 парад.
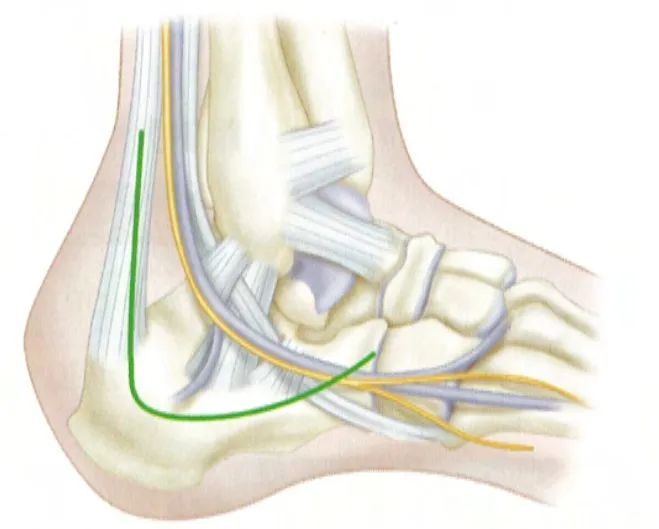
Пры шырокім бакавым доступе вертыкальная частка разрэзу пачынаецца крыху праксімальней верхавіны малоберцовай косткі і наперадзе ахілава сухажылля. Узровень разрэзу робіцца крыху дыстальней пашкоджанай скуры, якая сілкуецца латэральнай пяточнай артэрыяй, і прымацоўваецца да асновы пятай плюсневай косткі. Дзве часткі злучаюцца ў пятцы, утвараючы злёгку выгнуты прамы вугал. Крыніца: Campbell Orthopedic Surgery.
Pпамяншэнне скурных пачырваненняў
У 1920-х гадах Бёлер распрацаваў малаінвазіўны метад лячэння шляхам рэпазіцыі пяточнай косткі пад нацяжэннем, і на працягу доўгага часу пасля гэтага чрескожная рэпазіцыя ўколамі пад нацяжэннем стала асноўным метадам лячэння пераломаў пяточнай косткі.
Ён падыходзіць для пераломаў з меншым зрушэннем унутрысустаўных фрагментаў у падтаранным суставе, такіх як пераломы тыпу Сандэрса II і некаторыя лінгвальныя пераломы тыпу Сандэрса III.
Пры пераломах III тыпу па Сандэрсу і раздробленых пераломах IV тыпу па Сандэрсу з цяжкім калапсам падтаранных сустаўных паверхняў рэпазіцыя ўколу з'яўляецца складанай, і цяжка дасягнуць анатамічнай рэпазіцыі задняй сустаўнай паверхні пяточнай косткі.
Дэфармацыю цяжка аднавіць за шырыню пяточнай косткі, і яе немагчыма належным чынам выправіць. Дэфармацыя часта ў рознай ступені выходзіць за межы бакавой сценкі пяточнай косткі, што прыводзіць да ўдару ніжняй латэральнай лодыжкі аб бакавую сценку пяточнай косткі, зрушэння або сціскання сухажылля доўгай малоберцовай мышцы і ўціскання сухажылля малоберцовай мышцы. Сіндром, боль пры ўцісканні пяточнай косткі і тэндыніт доўгай малоберцовай мышцы.
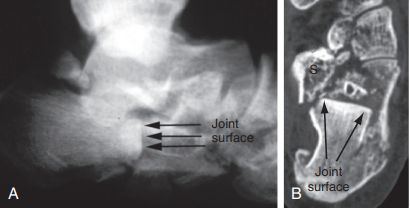
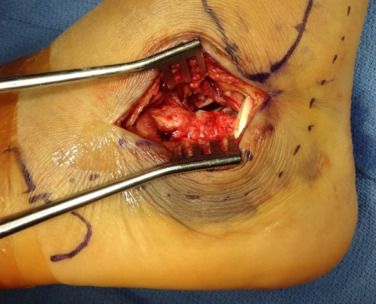
Тэхніка Вестхуэса/Эсэкс-Лопрэсці. А. Бакавая флюараскапія пацвердзіла разваліўшыся фрагмент у форме языка; Б. Гарызантальная КТ паказала пералом тыпу IIC па Сандэсу. Пярэдняя частка пяточнай косткі выразна раздроблена на абодвух выявах. С. Раптоўнае пераноска адлегласці.
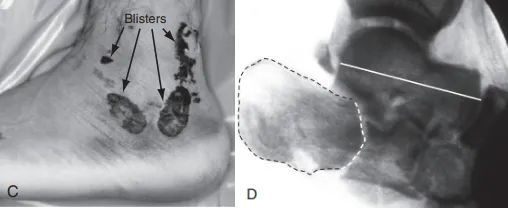
C. Бакавы разрэз не мог быць выкарыстаны з-за моцнага ацёку мяккіх тканін і ўтварэння пухіроў; D. Бакавая флюараскапія, якая паказвае сустаўную паверхню (пункцірная лінія) і калапс тараннай косткі (суцэльная лінія).
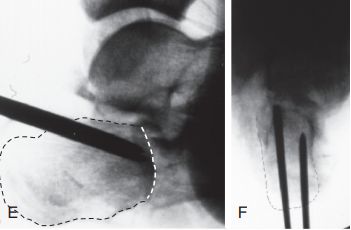
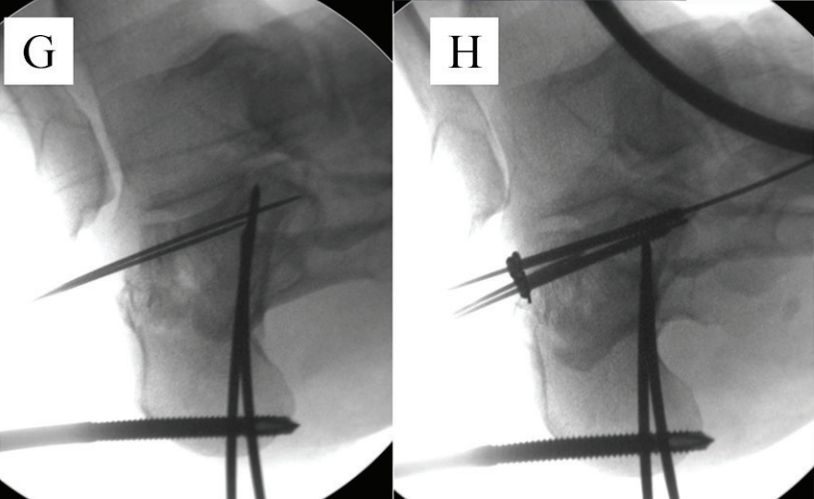
E і F. Дзве полыя накіроўвальныя дроты-цвёрды былі размешчаны паралельна ніжняй частцы фрагмента ў форме языка, а пункцірная лінія — гэта лінія стыку.
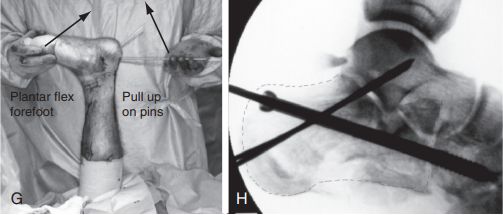
G. Зігніце каленны сустаў, падніміце накіроўвальны штыфт і адначасова згінайце сярэдні аддзел ступні ў падэшве, каб рэпазіцыя пералому: H. Адзін 6,5-мм канюляваны шруба быў зафіксаваны да кубападобнай косткі, а два 2,0-мм дроты Кіршнера былі падштурхнуты да разрыву, каб падтрымліваць рэпазіцыю з-за пярэдняга раздроблення пяточнай косткі. Крыніца: Mann Foot and Ankle Surgery.
Sразрэз inus tarsi
Разрэз робяць на 1 см дыстальней кончыка малоберцовой косткі да асновы чацвёртай плюсневай косткі. У 1948 годзе Палмер упершыню паведаміў пра невялікі разрэз у пазусе предплюсны.
У 2000 годзе Эбмхайм і інш. выкарысталі доступ праз тарзальную пазуху ў клінічным лячэнні пераломаў пяточнай косткі.
o Можа цалкам адкрыць падтаранный сустаў, заднюю сустаўную паверхню і пярэднелатэральны пераломны блок;
o Акуратна пазбягайце бакавых пяточных крывяносных сасудаў;
Няма неабходнасці разразаць пяточно-малаберную звязку і падмарожна-малаберную стрынакулу, а сустаўную шчыліну можна павялічыць шляхам правільнай інверсіі падчас аперацыі, што мае перавагі невялікага разрэзу і меншага крывацёку.
Недахопам з'яўляецца відавочна недастатковая экспазіцыя, што абмяжоўвае і ўплывае на рэпазіцыю пералому і ўстаноўку ўнутранай фіксацыі. Ён падыходзіць толькі для пераломаў пяточнай косткі I і II тыпаў па Сандэрсу.
Oневялікі разрэз бліка
Мадыфікацыя разрэзу sinus tarsi, даўжынёй прыблізна 4 см, размешчанага па цэнтры на 2 см ніжэй за латэральную лодыжку і паралельна задняй сустаўнай паверхні.
Калі перадаперацыйная падрыхтоўка дастатковая і дазваляюць абставіны, яна таксама можа аказаць добры рэпазіцыйны і фіксацыйны эфект пры ўнутрысустаўных пераломах пяточнай косткі II і III тыпаў па Сандэрсу; калі ў доўгатэрміновай перспектыве патрабуецца зрошчванне падтаранных суставаў, можна выкарыстоўваць той жа разрэз.
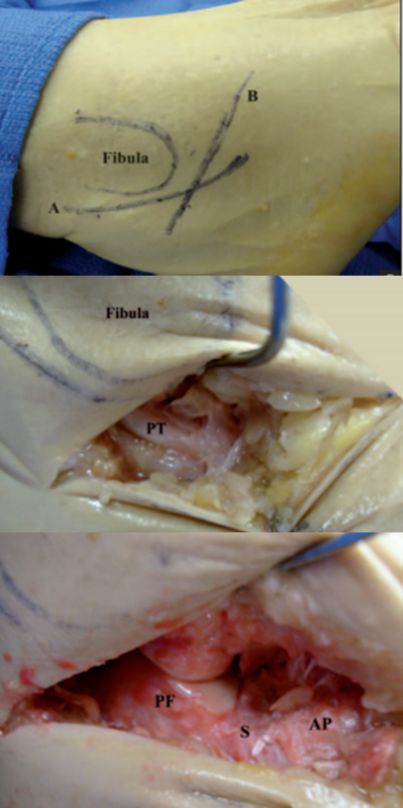
PT Сухажылле малоберцовай мышцы. PF Задняя сустаўная паверхня пяточнай косткі. S Сінус предплюсны. AP Выпінанне пяточнай косткі.
Задні падоўжны разрэз
Пачынаючыся ад сярэдзіны лініі паміж ахілавым сухажыллем і кончыкам латэральнай лодыжкі, яна вертыкальна цягнецца ўніз да тараннага сустава пяточнай косткі, маючы даўжыню каля 3,5 см.
У аддаленых мяккіх тканінах робіцца меншы разрэз, без пашкоджання важных структур, і задняя сустаўная паверхня добра агаляецца. Пасля перкутаннага падсвідравання і рэпазіцыі пад кантролем інтрааперацыйнай перспектыўнай канструкцыі была ўстаўлена анатамічная пласціна, а перкутанны шруба быў нарэзаны і зафіксаваны пад ціскам.
Гэты метад можна выкарыстоўваць пры пераломах Сандэрса I, II і III тыпаў, асабліва пры пераломах са зрушэннем задняй сустаўнай паверхні або бугра.
Выразка «ялінка»
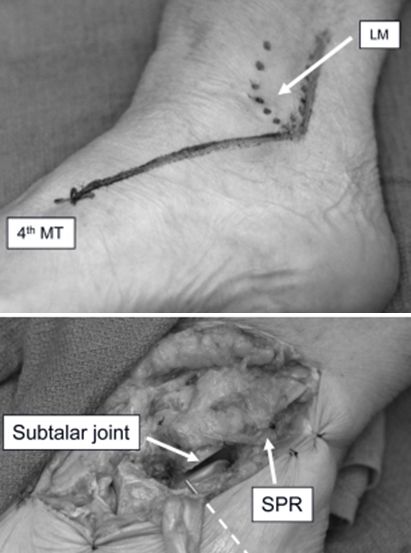
Мадыфікацыя разрэзу sinus tarsi. Ад 3 см вышэй за кончык латэральнай лодыжкі, уздоўж задняга краю малой кішкі да кончыка латэральнай лодыжкі, а затым да асновы чацвёртай плюсневай косткі. Ён дазваляе добра рэпазіраваць і фіксаваць пераломы пяточнай косткі II і III тыпаў па Сандэрсу і можа быць пашыраны пры неабходнасці для адкрыцця трансфібулярнай, тараннай або латэральнай калоны ступні.
LM латэральны сустаў шчыкалаткі. MT плюсневы сустаў. SPR Supra fibula retinaculum.
Aрэтраскапічна асіставаная рэпазіцыя
У 1997 годзе Раммельт прапанаваў выкарыстоўваць падтаранную артраскапію для рэпазіцыі задняй сустаўнай паверхні пяточнай косткі пад прамым зрокам. У 2002 годзе Раммельт упершыню выканаў артраскапічна асіставаную перкутанную рэпазіцыю і фіксацыю шрубамі пры пераломах I і II тыпаў па крывяной пласціне Сандэрса.
Падтаранная артраскапія ў асноўным выконвае кантрольную і дапаможную ролю. Яна дазваляе назіраць за станам падтаранных сустаўных паверхняў пад прамым зрокам і дапамагаць у кантролі за рэпазіцыяй і ўнутранай фіксацыяй. Таксама можна правесці простую дысекцыю падтаранных суставаў і рэзекцыю остеафітаў.
Паказанні вузкія: толькі для пераломаў тыпу Сандэрса II з лёгкім раздробненнем сустаўнай паверхні і пераломаў тыпу 83-C2 па тыпу Сандэрса; у той час як пераломы тыпу 83-C3 па тыпу Сандэрса III, IV і AO/OTA з калапсам сустаўнай паверхні, такія як 83-C4 і 83-C4, больш складана апераваць.
становішча цела
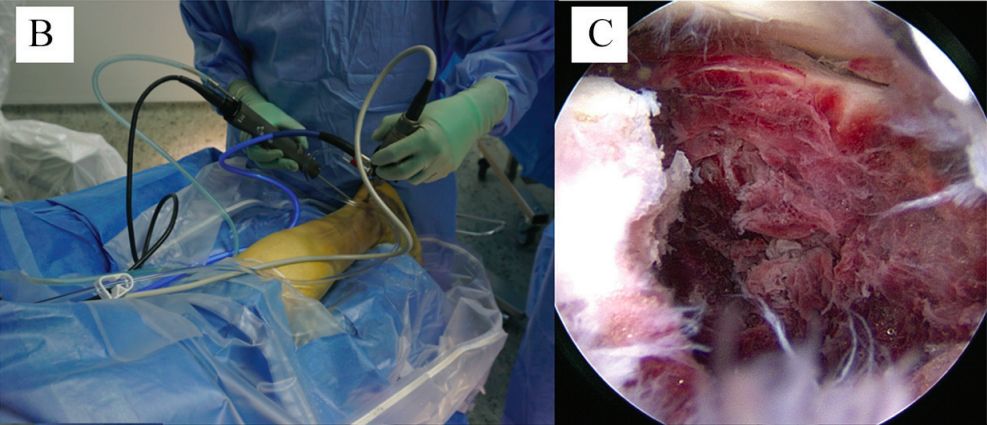
b. Артраскапія задняй часткі шчыкалаткі. c. Доступ да пералому і падтаранавага сустава.
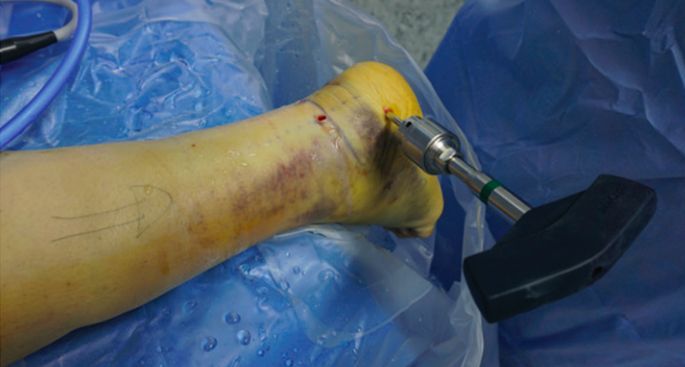
Былі ўстаўлены шрубы Шанца.
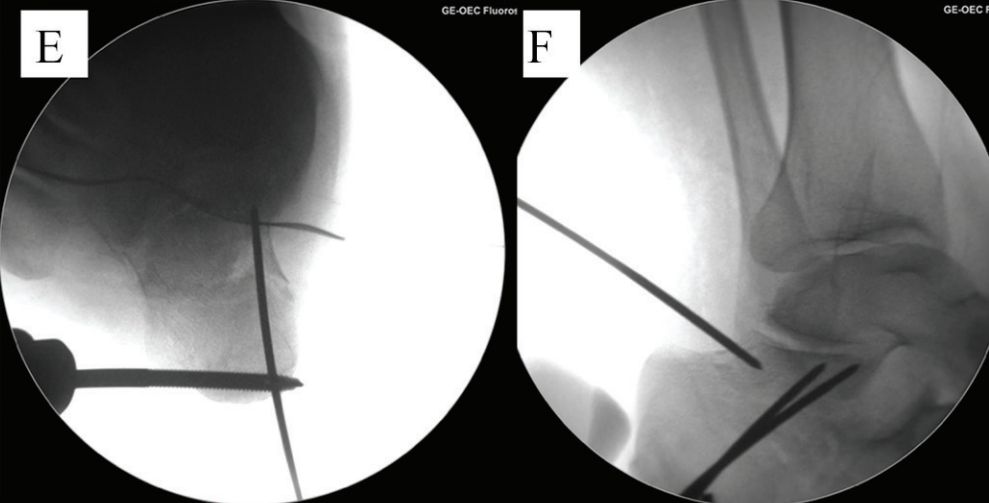
д. Скід і часовая фіксацыя. е. Пасля скіду.
ж. Часова зафіксаваць касцяны блок сустаўнай паверхні. ж. Зафіксаваць шрубамі.
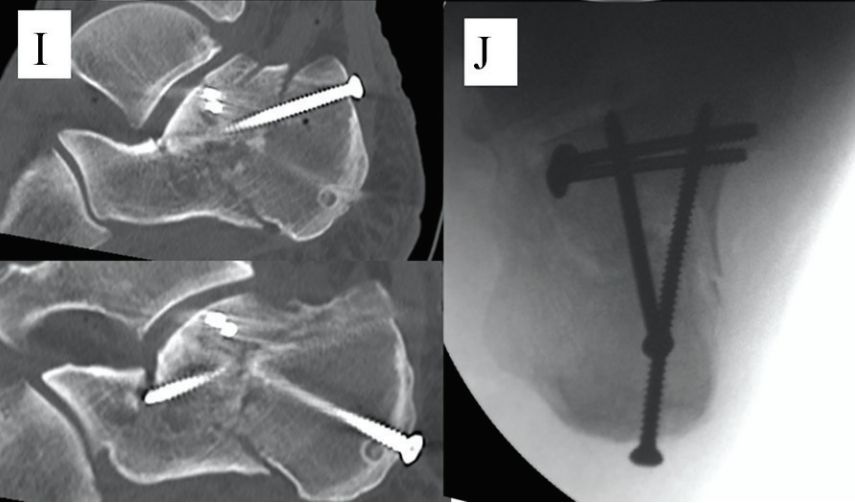
i. Пасляаперацыйная сагітальная КТ. j. Пасляаперацыйная аксіяльная перспектыва.
Акрамя таго, падтаранная сустаўная шчыліна вузкая, і для яе падтрымкі, каб палегчыць размяшчэнне артроскопа, неабходна выцягванне або выкарыстанне дужак; прастора для ўнутрысустаўных маніпуляцый невялікая, і нядбайныя маніпуляцыі могуць лёгка прывесці да ятрагеннага пашкоджання паверхні храстка; няўмелыя хірургічныя метады схільныя да лакальных траўмаў.
Pпадскурная балонная ангіяпластыка
У 2009 годзе Бано ўпершыню прапанаваў тэхніку балоннай дылатацыі для лячэння пераломаў пяточнай косткі. У большасці літаратуры эфект лічыцца пэўным для пераломаў II тыпу па Сандэрсу. Але іншыя тыпы пераломаў больш складаныя.
Пасля таго, як падчас аперацыі касцяны цэмент пранікае ў падтаранную сустаўную шчыліну, гэта прыводзіць да зносу сустаўнай паверхні і абмежавання рухомасці сустава, а пашырэнне балона не будзе збалансавана для рэпазіцыі пералому.
Размяшчэнне канюлі і накіроўвальнага дроту пад флюараскапіяй
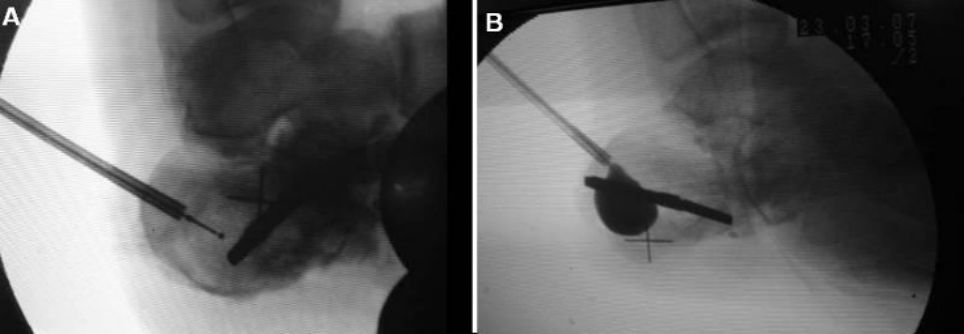
Фотаздымкі да і пасля надзімання падушкі бяспекі
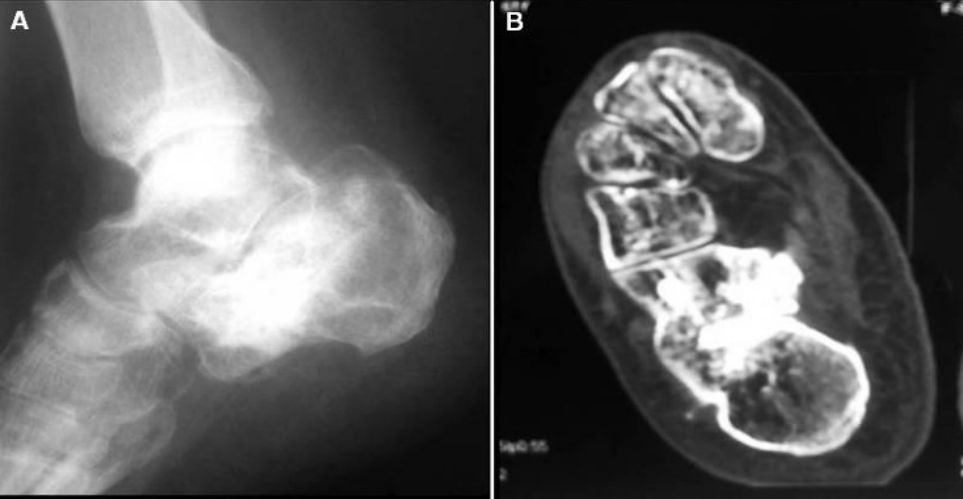
Рэнтгенаўскія і камп'ютарныя здымкі праз два гады пасля аперацыі.
У цяперашні час даследаванні з выкарыстаннем балоннай тэхналогіі звычайна невялікія, і большасць пераломаў з добрымі вынікамі выкліканыя нізкаэнергетычным уздзеяннем. Патрэбныя далейшыя даследаванні пераломаў пяточнай косткі з цяжкім зрушэннем. Яны праводзяцца нядоўга, і доўгатэрміновая эфектыўнасць і ўскладненні пакуль незразумелыя.
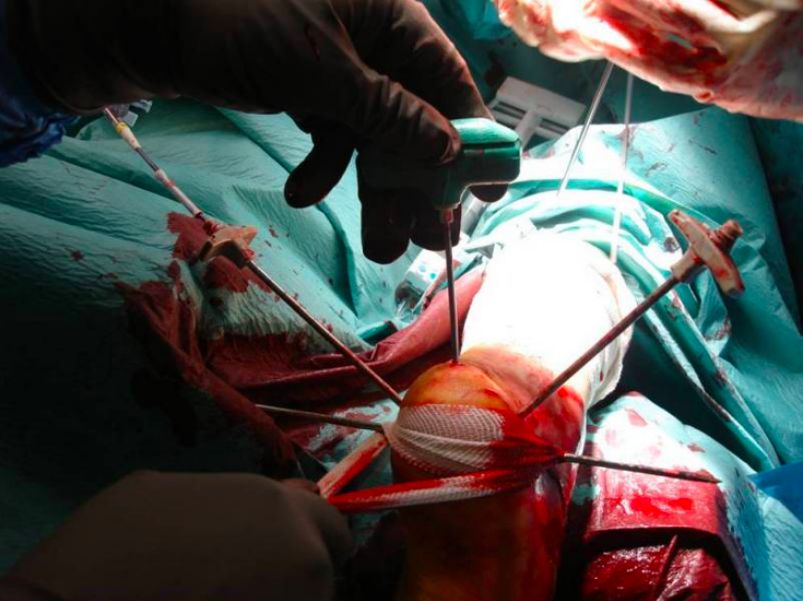
Cінтрамедулярны цвік алканеальнай кішкі
У 2010 годзе быў выдалены інтрамедулярны штыфт з пяточнай косткі. У 2012 годзе М. Гольдзак правёў малаінвазіўнае лячэнне пераломаў пяточнай косткі з дапамогай інтрамедулярнага штыфта. Варта падкрэсліць, што рэпазіцыю немагчыма дасягнуць з дапамогай інтрамедулярнага штыфта.
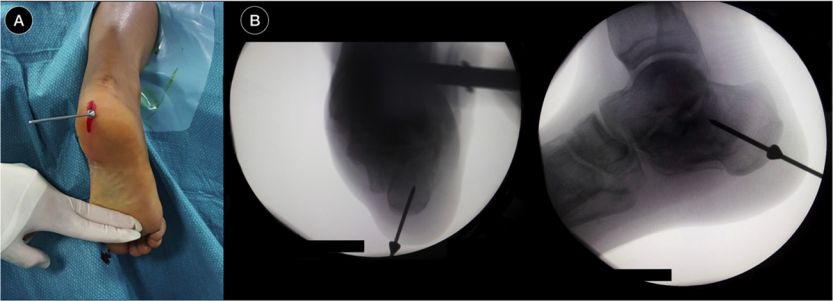
Устаўце накіроўвалы штыфт для пазіцыянавання, флюараскапія
Змена становішча падтаранавага сустава
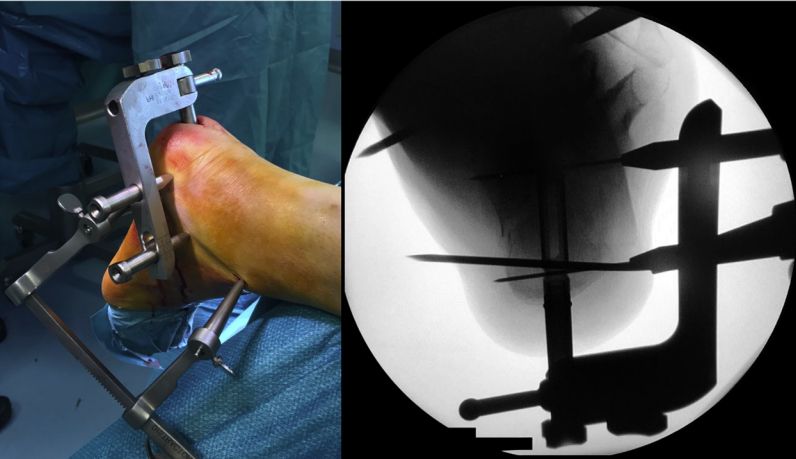
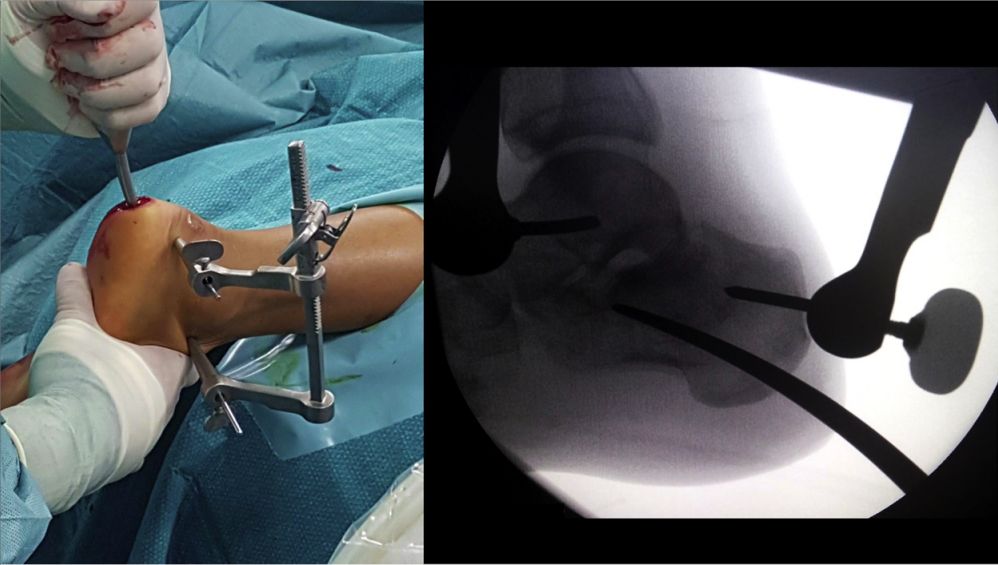
Усталюйце пазіцыяную рамку, убіце інтрамедулярны штыфт і зафіксуйце яго двума канюляванымі шрубамі 5 мм
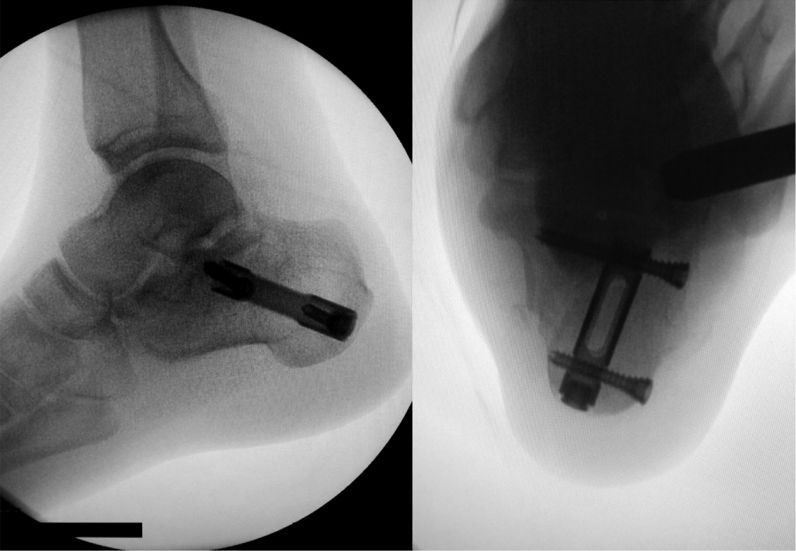
Перспектыва пасля ўстаўкі інтрамедулярнага цвіка.
Інтрамедулярная фіксацыя паказала сваю эфектыўнасць пры лячэнні пераломаў пяточнай косткі II і III тыпаў па Сандэрсу. Нягледзячы на тое, што некаторыя лекары спрабавалі ўжываць яе пры пераломах IV тыпу па Сандэрсу, аперацыя рэпазіцыі была складанай, і ідэальнай рэпазіцыі дасягнуць не ўдалося.
Кантактная асоба: Ёё
WA/ТЭЛ:+8615682071283
Час публікацыі: 31 мая 2023 г.