Унутраная фіксацыя касцяной пласцінай
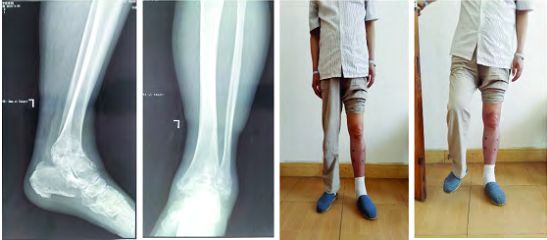
Зніжэнне шчыкалаткі з дапамогай пласцін і шруб у цяперашні час з'яўляецца адносна распаўсюджанай хірургічнай працэдурай. Унутраная фіксацыя блакавальнай пласцінай шырока выкарыстоўваецца для зніжэння шчыкалаткі. У цяперашні час зніжэнне шчыкалаткі пласцінай у асноўным уключае пярэдняе і латэральнае зніжэнне шчыкалаткі пласцінай.
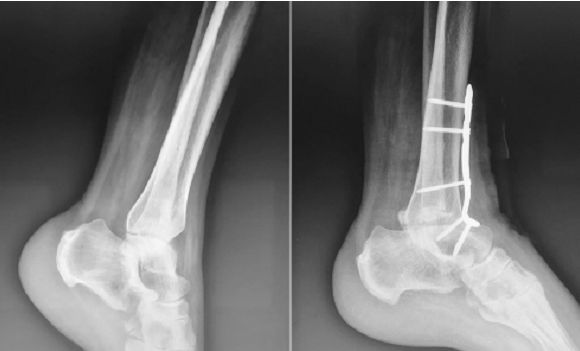
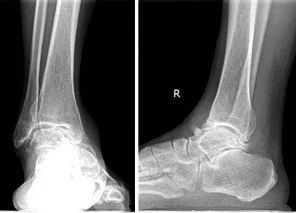
На фотаздымку вышэй паказаны рэнтгенаўскія здымкі да і пасля аперацыі па траўматычным астэаартрозе шчыкалаткі з пярэдняй блакіруючай пласцінай унутранай фіксацыі зрошчвання шчыкалаткі.
1. Пярэдні доступ
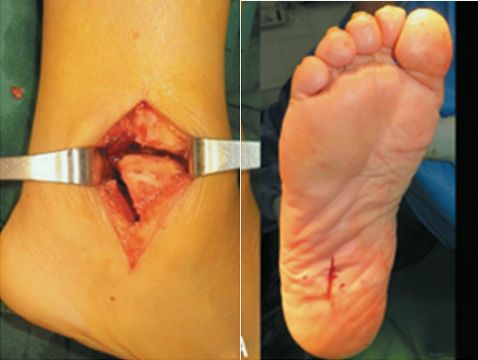
Пярэдні доступ заключаецца ў тым, каб зрабіць пярэдні падоўжны разрэз па цэнтры ў прасторы галёнкаступнёвага сустава, разрэзаць пласт за пластом і ўвайсці ўздоўж сухажыльнай прасторы; разрэзаць капсулу сустава, агаліць тыбіяталярны сустаў, выдаліць храсток і падхрандральную косць, а затым размясціць пярэднюю пласціну на пярэдняй паверхні галёнкаступнёвага сустава.
2. Бакавы падыход
Бакавы доступ заключаецца ў тым, каб разрэзаць остеатамію прыкладна на 10 см вышэй за кончык малоберцовай косткі і цалкам выдаліць куксу. Куксу губчастай косткі вымаюць для касцяной плацэнты. Завяршаюць астэатамію паверхні зрошчвання, прамываюць яе, а пласціну размяшчаюць на вонкавым боку галёнкаступнёвага сустава.
Перавагай з'яўляецца высокая трываласць фіксацыі і трываласць фіксацыі. Яе можна выкарыстоўваць для рамонту і рэканструкцыі цяжкай варуснай або вальгуснай дэфармацыі галёнкаступнёвага сустава і многіх касцяных дэфектаў пасля ачысткі. Анатамічна распрацаваная зрошчвальная пласціна дапамагае аднавіць нармальную анатомію галёнкаступнёвага сустава. Размяшчэнне.
Недахопам з'яўляецца тое, што ў хірургічнай зоне трэба выдаляць больш надкосніцы і мяккіх тканін, а сталёвая пласціна больш тоўстая, што лёгка раздражняе навакольныя сухажыллі. Сталёвую пласціну, размешчанае спераду, лёгка дакранацца пад скуру, і існуе пэўная рызыка.
фіксацыя інтрамедулярным штыфтам
У апошнія гады ў лячэнні тэрмінальнай стадыі артрыту галёнкаступнёвага сустава паступова ўжываецца рэтраградны інтрамедулярны артродэз з выкарыстаннем цвікоў.
У цяперашні час тэхніка інтрамедулярнага ўкаранення штыфта ў асноўным выкарыстоўвае пярэдні сярэдні разрэз галёнкаступнёвага сустава або пярэдне-ніжні латэральны разрэз малоберцовай косткі для ачысткі сустаўнай паверхні або касцяной пласцінкі. Інтрамедулярны штыфт уводзіцца ад пяточнай косткі да большеберцовой касцяной поласці, што спрыяе карэкцыі дэфармацыі і зрошчванню костак.
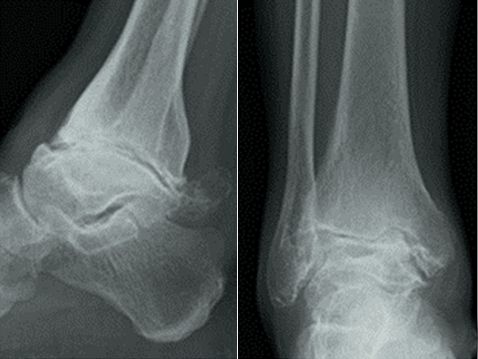
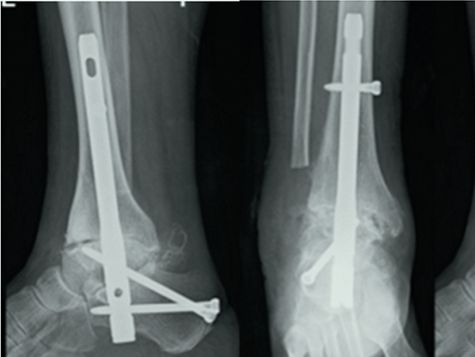
Астэаартроз шчыкалаткі ў спалучэнні з падтаранавым артрытам. Перадперацыйныя пярэдне-заднія і латэральныя рэнтгенаўскія здымкі паказалі сур'ёзнае пашкоджанне тыбіяталярнага і падтаранавага суставаў, частковы калапс тараннай косткі і адукацыю астэафітаў вакол сустава (са спасылкі 2).
Дывергентны кут імплантацыі шрубы зліцця задняга ступні з дапамогай блакіруючага інтрамедулярнага штыфта мае шматплоскасную фіксацыю, якая дазваляе зафіксаваць канкрэтны сустаў, які падлягае зрошчванню, а дыстальны канец мае разьбовую адтуліну для замка, якая можа эфектыўна супрацьстаяць зрэзу, павароту і выцягванню, зніжаючы рызыку выцягвання шрубы.
Тыбіяталярны і падтаранный суставы былі агалены і апрацаваны праз латэральны трансфібулярны доступ, а даўжыня разрэзу ля ўваходу ў падэшвенны інтрамедулярны штыфт склала 3 см.
Інтрамедулярны штыфт выкарыстоўваецца ў якасці цэнтральнай фіксацыі, і яго напружанне адносна рассейваецца, што дазваляе пазбегнуць эфекту экраніравання напружання і больш адпавядае прынцыпам біямеханікі.
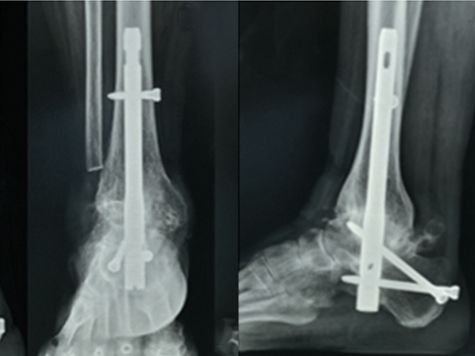
Рэнтгенаграфія ў пярэдне-заднім і бакавым прамежках праз 1 месяц пасля аперацыі паказала, што задняя лінія ступні добрая, а інтрамедулярны штыфт надзейна зафіксаваны.
Ужыванне рэтраградных інтрамедулярных штыфтоў для зрошчвання галёнкаступнёвага сустава можа паменшыць пашкоджанне мяккіх тканін, паменшыць некроз скуры пасля разрэзу, інфекцыю і іншыя ўскладненні, а таксама забяспечыць дастатковую стабільную фіксацыю без дапаможнай гіпсавай знешняй фіксацыі пасля аперацыі.
Праз год пасля аперацыі станоўчыя і латэральныя рэнтгенаўскія здымкі з нагрузкай паказалі касцяное зрашчэнне тыбіяталярнага і падталярнага суставаў, а таксама добрае выраўноўванне задніх аддзелаў ступні.
Пацыент можа рана ўставаць з ложка і насіць вагу, што паляпшае яго пераноснасць і якасць жыцця. Аднак, паколькі адначасова трэба фіксаваць падтаранный сустаў, гэта не рэкамендуецца пацыентам з добрым падтарачным суставам. Захаванне падтаранскага сустава з'яўляецца важнай структурай для кампенсацыі функцыі галёнкаступнёвага сустава ў пацыентаў са зрашчэннем галёнкаступнёвага сустава.
шруба ўнутранай фіксацыі
Перкутанная ўнутраная фіксацыя шрубамі — распаўсюджаны метад фіксацыі пры артродэзе галёнкаступнёвага сустава. Ён мае перавагі мінімальна інвазіўнай хірургіі, такія як невялікі разрэз і меншая страта крыві, і можа эфектыўна паменшыць пашкоджанне мяккіх тканін.
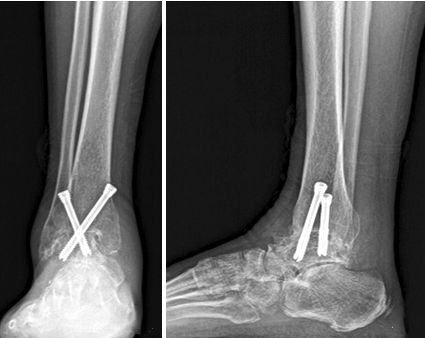
Рэнтгенаўскія здымкі стаячага галёнкаступнёвага сустава ў пярэдне-заднім і бакавым дыяпазоне перад аперацыяй паказалі цяжкі астэаартроз правага галёнкаступнёвага сустава з варуснай дэфармацыяй, а вугал паміж сустаўнай паверхняй тыбіяталярнай суставы склаў 19° варус.
Даследаванні паказалі, што простая фіксацыя з дапамогай 2-4 шруб можа забяспечыць стабільную фіксацыю і кампрэсію, прычым аперацыя адносна простая і каштуе адносна недорага. У цяперашні час гэта першы выбар большасці навукоўцаў. Акрамя таго, мінімальна інвазіўная чыстка галёнкаступнёвага сустава можа быць праведзена пад артраскапіяй, а шрубы можна ўводзіць перкутанна. Хірургічная траўма невялікая, а лячэбны эфект здавальняючы.
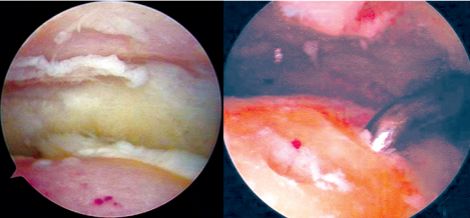
Пры артраскапіі бачная вялікая плошча дэфекту сустаўнага храстка; пры артраскапіі для апрацоўкі сустаўнай паверхні выкарыстоўваецца прылада для мікрафрактуры з вострым конусам.
Некаторыя аўтары лічаць, што фіксацыя трыма шрубамі можа знізіць рызыку пасляаперацыйнага незарастання, а павелічэнне хуткасці зарастання можа быць звязана з большай стабільнасцю фіксацыі трыма шрубамі.
На рэнтгенаўскім здымку, зробленым праз 15 тыдняў пасля аперацыі, было выяўлена касцяное зрашчэнне. Шкала AOFAS складала 47 балаў да аперацыі і 74 балы праз 1 год пасля аперацыі.
Калі для фіксацыі выкарыстоўваюцца тры шрубы, прыблізнае становішча фіксацыі такое, што першыя два шрубы ўводзяцца адпаведна з пярэдне-медыяльнага і пярэдне-латэральнага бакоў галёначнай косткі, перасякаючы сустаўную паверхню да цела тараннай косткі, а трэці шруба ўводзіцца з задняга боку галёначнай косткі да медыяльнага боку тараннай косткі.
Метад знешняй фіксацыі
Знешнія фіксатары былі самымі раннімі прыладамі, якія выкарыстоўваліся пры артродезе галёнкаступнёвага сустава, і з 1950-х гадоў развіваліся да сучаснай прасторавай рамы Ілізарава, Хофмана, Гібрыда і Тэйлара (TSF).
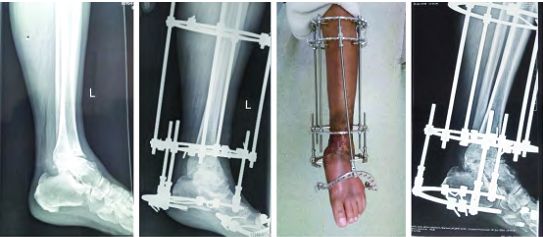
Адкрытая траўма шчыкалаткі з інфекцыяй на працягу 3 гадоў, артродэз шчыкалаткі праз 6 месяцаў пасля кантролю інфекцыі
Пры некаторых складаных выпадках артрыту галёнкаступнёвага сустава з паўторнымі інфекцыямі, паўторнымі аперацыямі, дрэнным лакальным станам скуры і мяккіх тканін, рубцовым утварэннем, дэфектамі костак, астэапарозам і лакальнымі інфекцыйнымі паражэннямі ў клінічнай практыцы для зрошчвання галёнкаступнёвага сустава часцей выкарыстоўваецца знешні фіксатар Ілізарава.
Знешні фіксатар у форме кольца фіксуецца ў каранарнай і сагітальнай плоскасцях і можа забяспечыць больш стабільны эфект фіксацыі. У пачатку працэсу ўздзеяння нагрузкі ён будзе ціснуць на канец пералому, спрыяць утварэнню мазалі і паляпшаць хуткасць зрошчвання. У пацыентаў з цяжкай дэфармацыяй знешні фіксатар можа паступова выправіць дэфармацыю. Вядома, знішчэнне шчыкалаткі знешнім фіксатарам будзе мець такія праблемы, як нязручнасці для пацыентаў пры нашэнні і рызыка інфекцыі ў іголкавых шляхах.
Кантакт:
WhatsApp: +86 15682071283
Email:liuyaoyao@medtechcah.com
Час публікацыі: 08 ліпеня 2023 г.