Пералом шыйкі сцегнавой косткі — распаўсюджаная і патэнцыйна разбуральная траўма для хірургаў-артапедаў. З-за слабага кровазабеспячэння вышэйшая частата незарастання пераломаў і астэанекрозу. Аптымальнае лячэнне пераломаў шыйкі сцегнавой косткі дагэтуль застаецца спрэчным. Большасць навукоўцаў лічаць, што пацыентам старэйшым за 65 гадоў можна праводзіць эндапратэзаванне, а пацыентам ва ўзросце да 65 гадоў — унутраную фіксацыю. Найбольш сур'ёзны ўплыў на кровазварот аказвае субкапсулярны пералом шыйкі сцегнавой косткі. Субкапітальны пералом шыйкі сцегнавой косткі мае найбольш сур'ёзны гемадынамічны ўплыў, і закрытая рэпазіцыя і ўнутраная фіксацыя дагэтуль з'яўляюцца звычайным метадам лячэння субкапітальнага пералому шыйкі сцегнавой косткі. Добрая рэпазіцыя спрыяе стабілізацыі пералому, спрыяе гаенню пералому і прадухіляе некроз галоўкі сцегнавой косткі.
Ніжэй прыведзены тыповы выпадак субкапітальнага пералому шыйкі сцегнавой косткі для абмеркавання таго, як выканаць закрытую ўнутраную фіксацыю са зрушэннем з дапамогай канюляванага шрубы.
Ⅰ Асноўная інфармацыя па справе
Інфармацыя пра пацыента: мужчына, 45 гадоў
Скаргі: боль у левым сцягне і абмежаванне актыўнасці на працягу 6 гадзін.
Анамнез: Пацыент упаў падчас прыняцця ванны, што выклікала боль у левым сцягне і абмежаванне актыўнасці, якія не праходзілі адпачынкам. Ён быў шпіталізаваны з пераломам шыйкі левай сцегнавой косткі на рэнтгенаграме. Ён быў шпіталізаваны ў ясным стане і з дрэнным настроем, скардзячыся на боль у левым сцягне і абмежаванне актыўнасці, не еў і не спраўляў патрэбу ў ежы падчас другога апаражнення кішачніка пасля траўмы.
Ⅱ Медыцынскі агляд (агляд усяго цела і агляд спецыяліста)
Т 36,8°C Т87 удараў/мін R20 удараў/мін АТ 135/85 мм рт.сл.
Нармальнае развіццё, добрае харчаванне, пасіўная пазіцыя, яснае псіхічнае мысленне, гатовы да супрацоўніцтва пры аглядзе. Колер скуры нармальны, эластычны, ацёкаў і сыпу няма, павялічаных паверхневых лімфатычных вузлоў па ўсім целе або лакальна няма. Памер галавы нармальнай марфалогіі, болю ад ціску, масы няма, валасы бліскучыя. Абодва зрэнкі аднолькавага памеру і круглыя, з адчувальным святловы рэфлексам. Шыя мяккая, трахея цэнтральная, шчытападобная жалеза не павялічана, грудная клетка сіметрычная, дыханне нязначна скарочанае, пры аўскультацыі сэрца і лёгкіх адхіленняў не выяўлена, межы сэрца нармальныя пры перкусіі, частата сардэчных скарачэнняў 87 удараў у хвіліну, рытм сардэчнага скарачэння Ці, жывот плоскі і мяккі, болю ад ціску або рыкашэту не выяўлена. Печань і селязёнка не выяўлены, хваравітасці ў нырках не выяўлена. Пярэдняя і задняя дыяфрагмы не даследаваліся, дэфармацый пазваночніка, верхніх і правых ніжніх канечнасцяў не выяўлена, рухі нармальныя. Пры неўралагічным абследаванні прысутнічалі фізіялагічныя рэфлексы, паталагічныя рэфлексы не выклікаліся.
Не назіралася відавочнага ацёку левага сцягна, выяўленага болю ад ціску пасярэдзіне левага пахвіннага аддзела, дэфармацыі знешняй ратацыі скарочанай левай ніжняй канечнасці, хваравітасці ўздоўж падоўжнай восі левай ніжняй канечнасці (+), парушэння функцыі левага сцягна, адчувальнасць і актыўнасць пяці пальцаў левай ступні былі ў парадку, а пульсацыя тыльных артэрый ступні была нармальнай.
Ⅲ Дапаможныя абследаванні
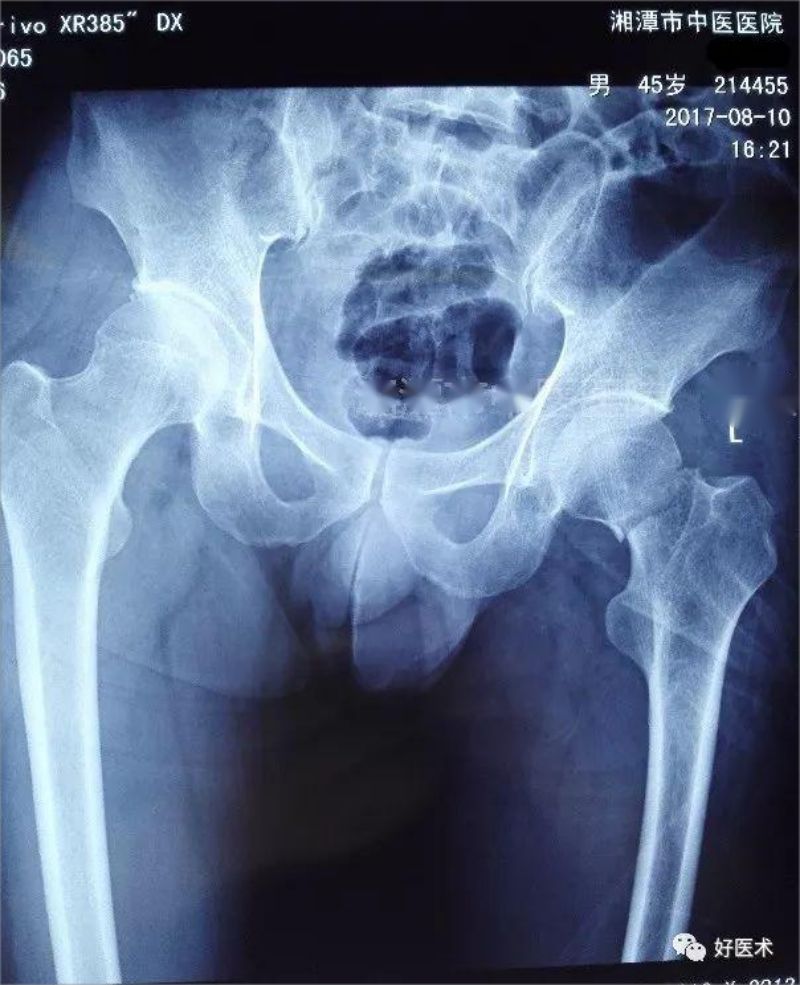
На рэнтгенаўскім здымку відаць: падкапітальны пералом шыйкі левай сцегнавой косткі, вывіх зламанага канца.
Астатнія біяхімічныя даследаванні, рэнтгенаграфія грудной клеткі, касцяная дэнсітаметрыя і каляровае ультрагукавое даследаванне глыбокіх вен ніжніх канечнасцяў не выявілі ніякіх відавочных адхіленняў.
Ⅳ Дыягностыка і дыферэнцыяльная дыягностыка
Згодна з гісторыяй траўмы пацыента, болем у левым сцягне, абмежаваннем актыўнасці, фізічным аглядам, скарачэннем левай ніжняй канечнасці, дэфармацыяй знешняй ратацыі, відавочнай хваравітасцю ў пахвіне, болем у падоўжнай восі левай ніжняй канечнасці (+), парушэннем функцыі левага сцягна ў спалучэнні з рэнтгенаўскімі дадзенымі, можна выразна дыягнаставаць пералом рагна. Пералом рагна таксама можа суправаджацца болем у сцягне і абмежаваннем актыўнасці, але звычайна лакальны ацёк відавочны, кропка ціску размешчана ў рагне, а вугал знешняй ратацыі большы, таму яго можна адрозніць ад яго.
Ⅴ Лячэнне
Пасля поўнага абследавання была праведзена закрытая рэпазіцыя і ўнутраная фіксацыя полым штыфтам.
Перадперацыйны здымак выглядае наступным чынам
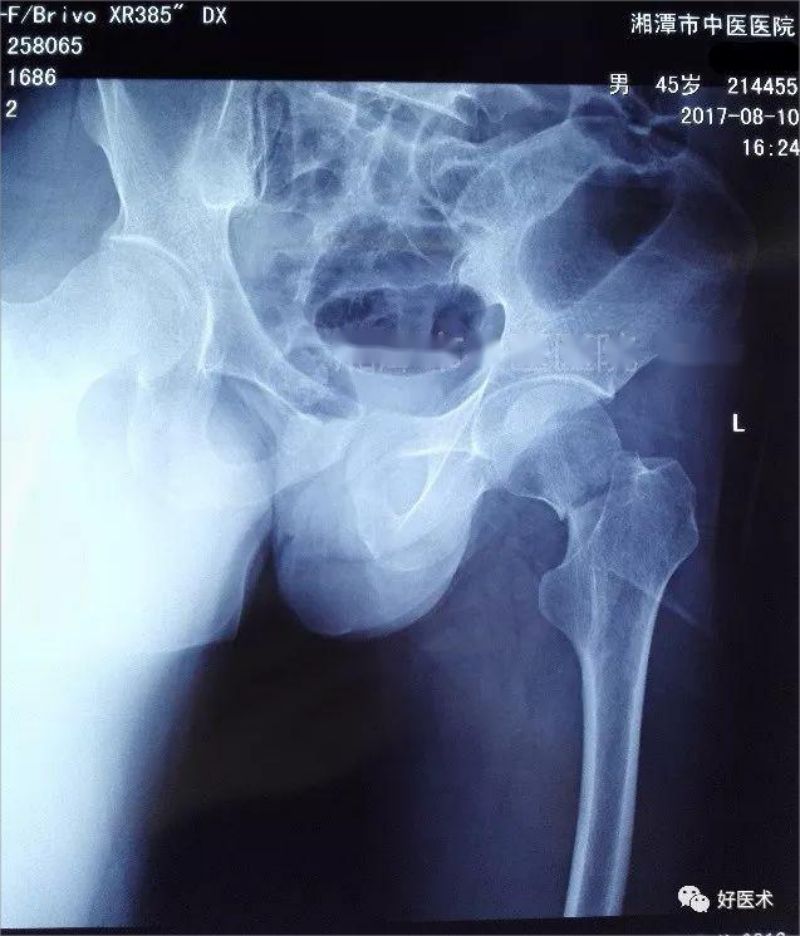
Манеўр з унутранай ратацыяй і тракцыяй пашкоджанай канечнасці з лёгкім адвядзеннем пашкоджанай канечнасці пасля аднаўлення і флюараскапіі паказаў добрае аднаўленне.
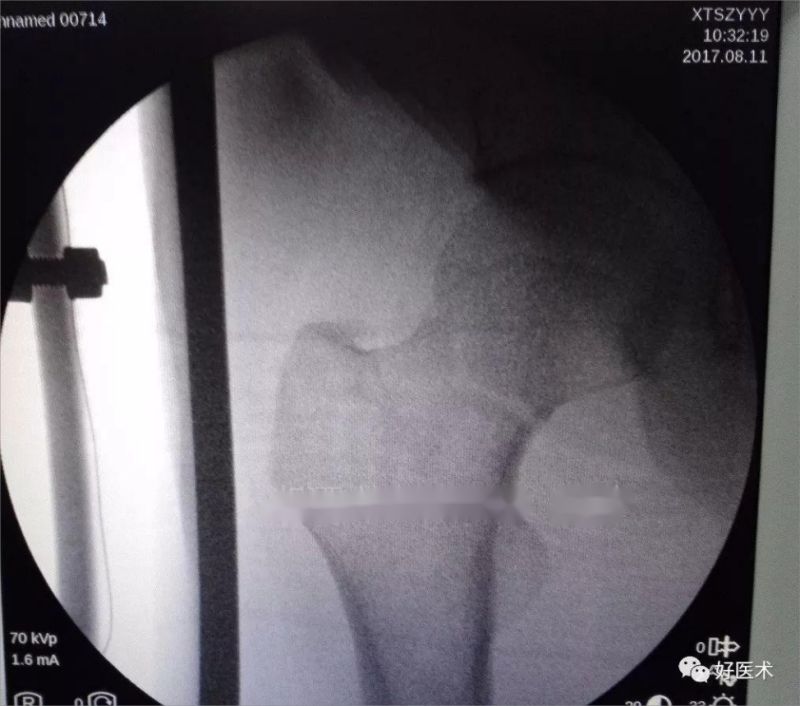
Для флюараскапіі на паверхню цела ў напрамку шыйкі сцегнавой косткі быў усталяваны штыфт Кіршнера, і ў адпаведнасці з месцазнаходжаннем канца штыфта быў зроблены невялікі разрэз скуры.
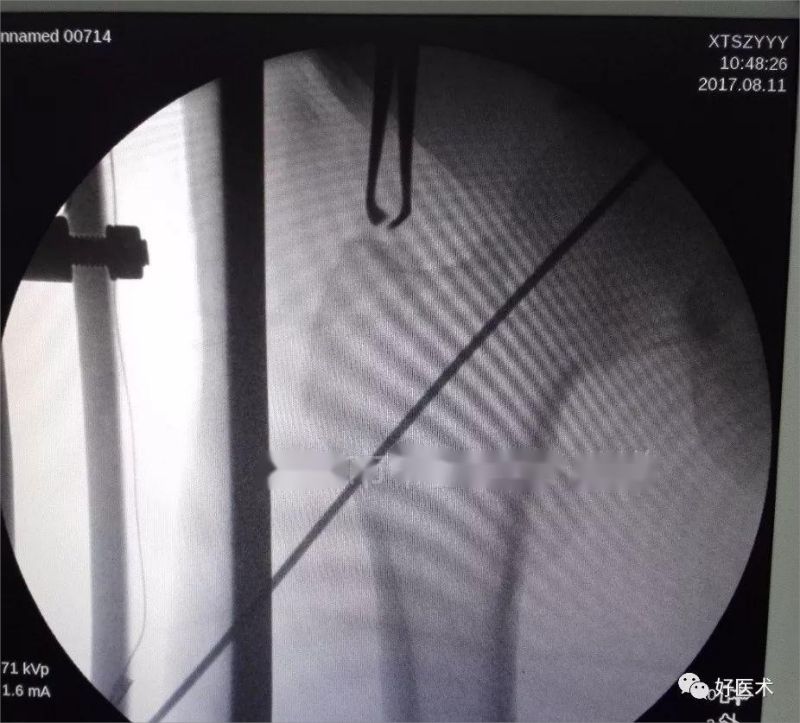
У шыйку сцегнавой косткі паралельна паверхні цела ў напрамку штыфта Кіршнера ўводзяць накіроўвальны штыфт, захоўваючы пярэдні нахіл прыблізна 15 градусаў, і праводзяць флюараскапію.
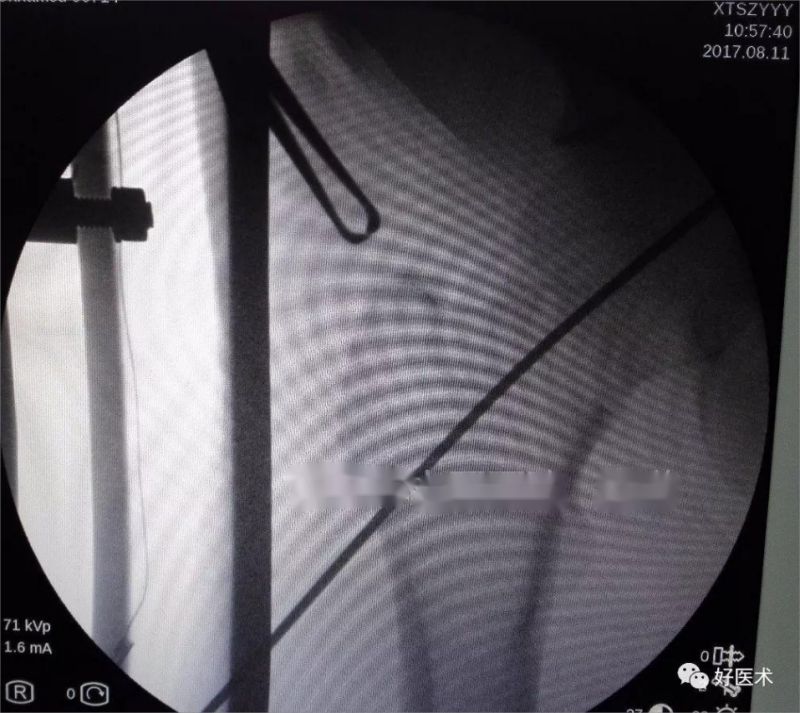
Другі накіроўвальны штыфт уводзіцца праз сцегнавую шпору з дапамогай накіроўвальнага, паралельнага ніжняму боку кірунку першага накіроўвальнага штыфта.
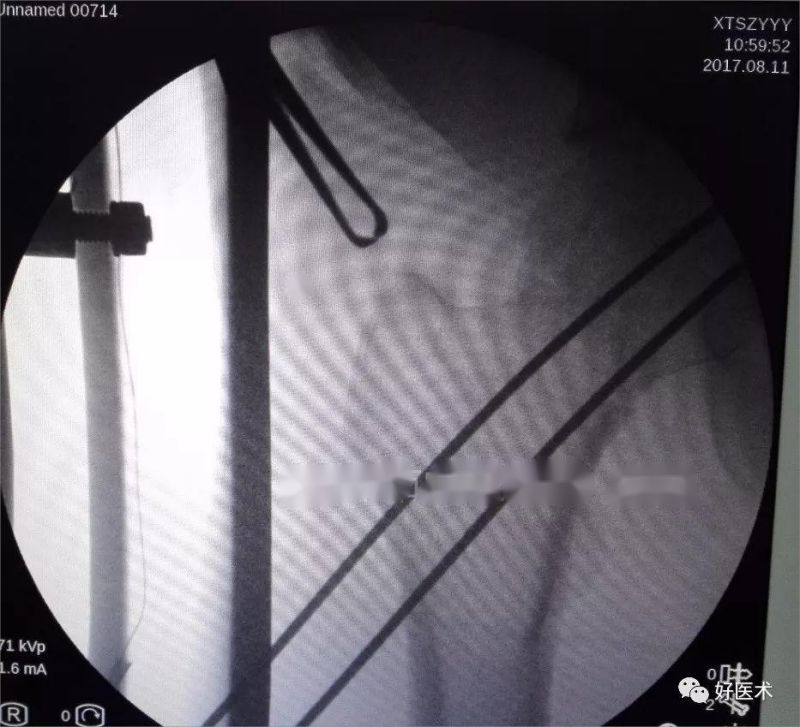
Трэцяя іголка ўводзіцца паралельна задняй частцы першай іголкі праз накіроўвальную.
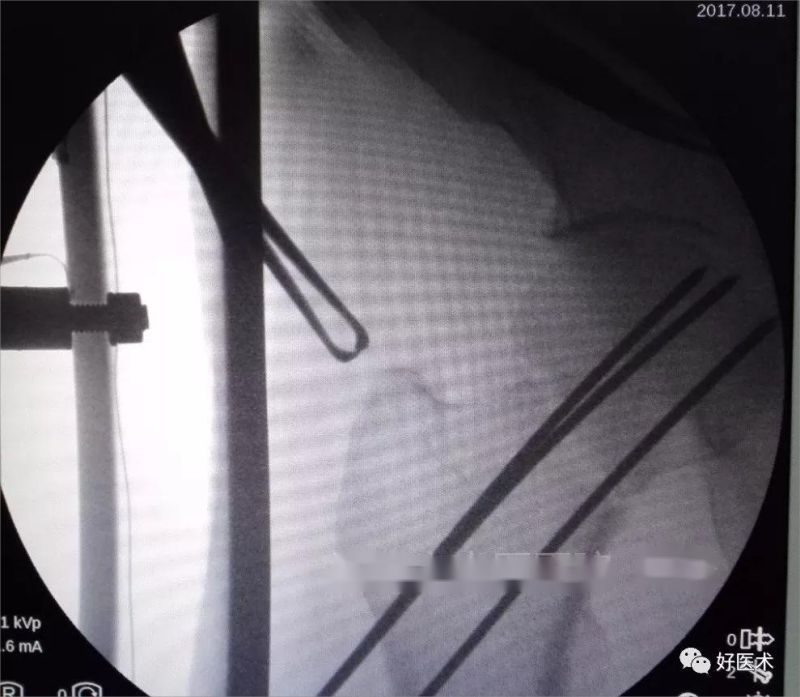
З дапамогай бакавога флюараскапічнага здымка жабы было відаць, што ўсе тры штыфты Кіршнера знаходзяцца ў шыйцы сцегнавой косткі.
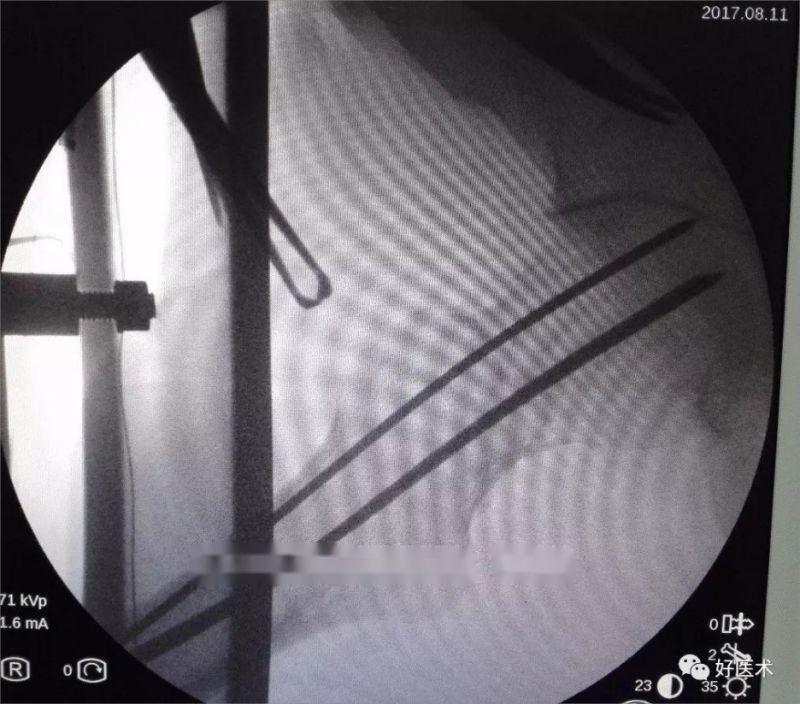
Прасвідруйце адтуліны ў напрамку накіроўвальнага штыфта, вымерайце глыбіню, а затым выберыце адпаведную даўжыню полага цвіка, які ўкручваецца ўздоўж накіроўвальнага штыфта. Рэкамендуецца спачатку ўкруціць полы цвік у сцегнавую асцягну, каб прадухіліць страту скіду.
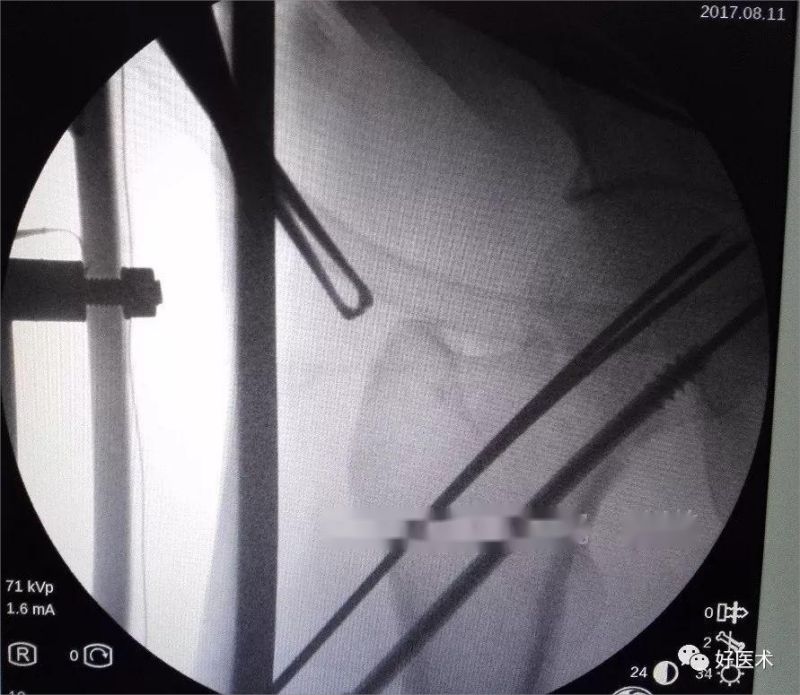
Укруціце два іншыя канюляваныя шрубы адзін за адным і паглядзіце праз
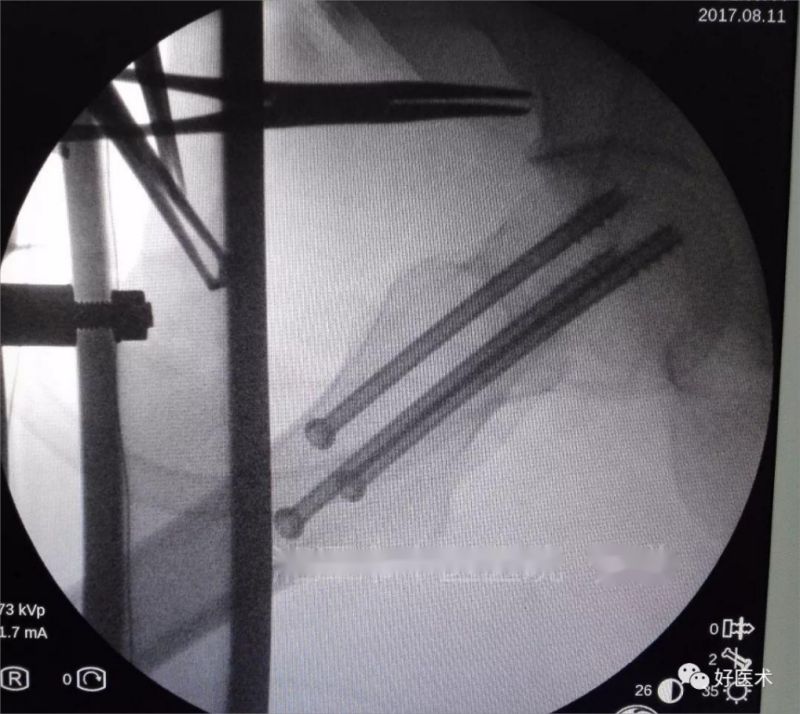
Стан разрэзу скуры
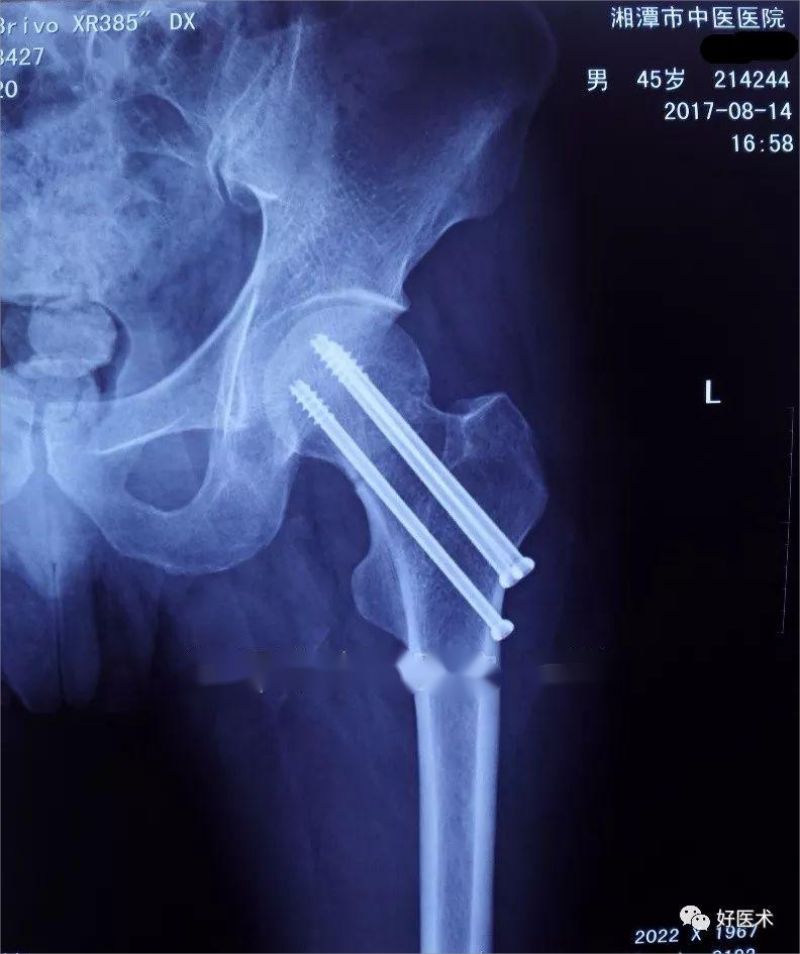
Пасляаперацыйны аглядны фільм
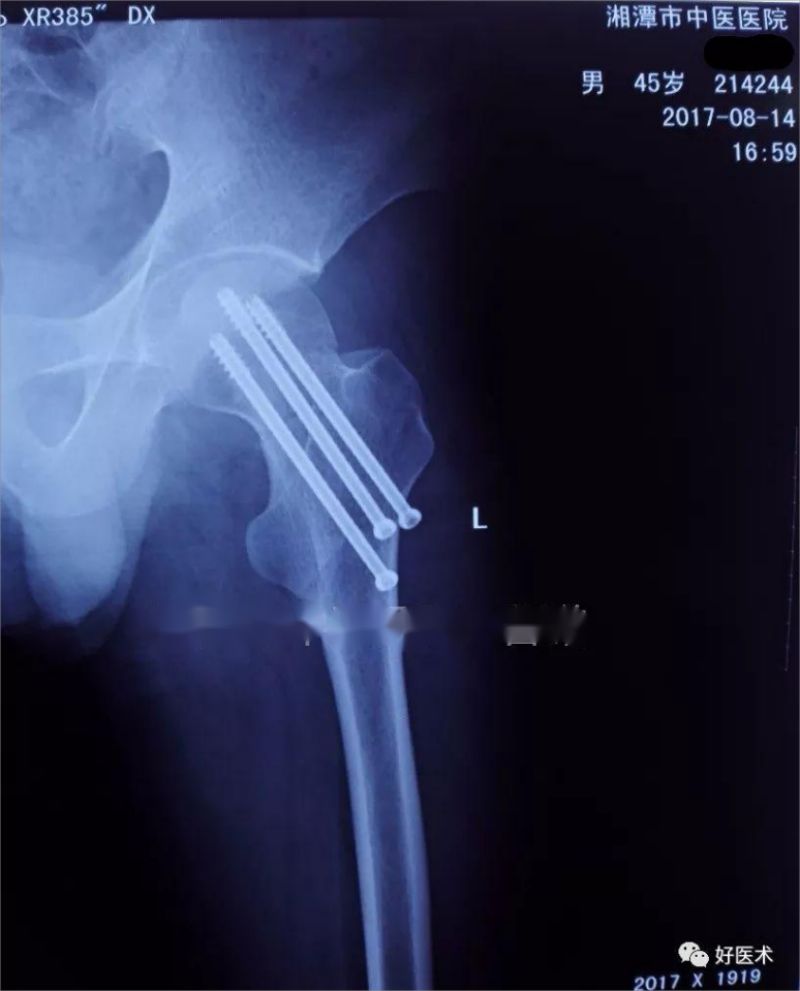
Улічваючы ўзрост пацыента, тып пералому і якасць косткі, перавага аддавалася закрытай рэпазіцыйнай унутранай фіксацыі полымі штыфтамі, якая мае такія перавагі, як малая траўматычнасць, надзейны эфект фіксацыі, прастата аперацыі і лёгкасць асваення, магчымасць магутнай кампрэсіі, полая структура спрыяе ўнутрычарапной дэкампрэсіі і высокая хуткасць гаення пералому.
Кароткі змест
1 Размяшчэнне іголак Кіршнера на паверхні цела з дапамогай флюараскапіі спрыяе вызначэнню кропкі і кірунку ўвядзення іголкі, а таксама дыяпазону разрэзу скуры;
2 Тры штыфты Кіршнера павінны быць максімальна паралельнымі, перавернутым зігзагам і бліжэй да краю, што спрыяе стабілізацыі пералому і пазнейшаму слізгальнаму сцісканню;
3. Ніжнюю кропку ўваходу штыфта Кіршнера варта выбраць на найбольш выступаючым бакавым грэбні сцегнавой косткі, каб штыфт знаходзіўся пасярэдзіне шыйкі сцегнавой косткі, а кончыкі двух верхніх штыфтоў можна прасоўваць наперад і назад уздоўж найбольш выступаючага грэбня для палягчэння фіксацыі.
4 Не ўбівайце штыфт Кіршнера занадта глыбока за адзін раз, каб пазбегнуць пранікнення ў сустаўную паверхню, свердзел можа прасвідраваць лінію пералому, адно для прадухілення прасвідравання галоўкі сцегнавой косткі, а другое спрыяе сцісканню полага штыфта;
5. Полыя шрубы ўкручваюцца амаль унутр, а затым крыху праз, ацэньвайце даўжыню полых шруб, яна дакладная. Калі даўжыня не занадта вялікая, паспрабуйце пазбягаць частай замены шруб. Пры астэапарозе замена шруб у асноўным робіць фіксацыю шруб несапраўднай. Гэта ўплывае на прагноз пацыента адносна эфектыўнай фіксацыі шруб. Але даўжыня шруб крыху горшая, чым даўжыня неэфектыўнай фіксацыі шруб, што значна лепш!
Час публікацыі: 15 студзеня 2024 г.










