Існуе два тыпы хірургічных метадаў: пласціністыя шрубы і інтрамедулярныя штыфты. Першыя ўключаюць агульныя пласціністыя шрубы і кампрэсійныя пласціністыя шрубы сістэмы AO, а другія ўключаюць закрытыя і адкрытыя рэтраградныя або рэтраградныя штыфты. Выбар залежыць ад канкрэтнага месца і тыпу пералому.
Інтрамедулярная фіксацыя штыфтом мае такія перавагі, як невялікая экспазіцыя, меншае зняцце дэталяў, стабільная фіксацыя, адсутнасць неабходнасці знешняй фіксацыі і г.д. Яна падыходзіць для пераломаў сярэдняй 1/3, верхняй 1/3 сцегнавой косткі, шматсегментных пераломаў, паталагічных пераломаў. Пры пераломе ніжняй 1/3 з-за вялікай медулярнай поласці і вялікай колькасці губчастай косткі цяжка кантраляваць кручэнне інтрамедулярнага штыфта, і фіксацыя ненадзейная, хоць яе можна ўмацаваць шрубамі, але яна больш падыходзіць для сталёвых пласцінных шруб.
I Адкрытая ўнутраная фіксацыя пералому сцегнавой косткі з дапамогай інтрамедулярнага штыфта
(1) Разрэз: робіцца латэральны або задні латэральны разрэз сцягна па цэнтры пералому даўжынёй 10-12 см, які праразае скуру і шырокую фасцыю і адкрывае латэральную мышцу сцягна.
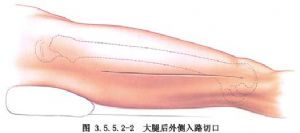
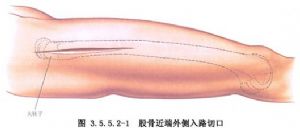
Бакавы разрэз робіцца па лініі паміж вялікім вярхом і бакавым мышчалком сцегнавой косткі, а разрэз скуры пры заднім бакавым разрэзе робіцца такім жа або крыху пазней, з той толькі розніцай, што бакавы разрэз расшчапляе латэральную шырокую мышцу, а задні латэральны разрэз праходзіць у задні прамежак латэральнай шырокай мышцы праз яе. (Мал. 3.5.5.2-1, 3.5.5.2-2).
Пярэднелатэральны разрэз, з іншага боку, робіцца па лініі ад пярэдняй верхняй асці падуздышнай косткі да вонкавага краю надколенніка і доступ да яго ажыццяўляецца праз латэральную сцегнавую мышцу і прамую мышцу сцягна, што можа прывесці да пашкоджання прамежкавай сцегнавой мышцы і нервовых галін да латэральнай сцегнавой мышцы і галін вонкавай артэрыі рататара сцягна, і таму ён выкарыстоўваецца рэдка або ніколі не выкарыстоўваецца (мал. 3.5.5.2-3).
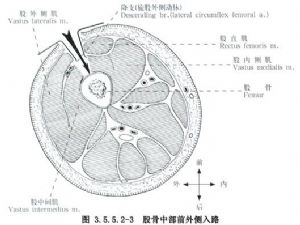
(2) Аперацыя: Аддзяліць і пацягнуць наперад латэральную сцегнавую мышцу і ўвесці яе на прамежку паміж двухгаловай мышцай сцягна або непасрэдна разрэзаць і аддзяліць латэральную сцегнавую мышцу, але пры больш моцным крывацёку. Разрэзаць надкосніцу, каб выявіць верхні і ніжні зламаныя канцы сцегнавой косткі, і адкрыць вобласць пералому настолькі, каб яе можна было ўбачыць і аднавіць, і як мага менш ачысціць мяккія тканіны.
(3) Аднаўленне ўнутранай фіксацыі: Аддукцыя пашкоджанай канечнасці, адкрыццё праксімальнага зламанага канца, увядзенне іголкі ў выглядзе кветкі слівы або V-падобнай інтрамедулярнай іголкі і праверка правільнасці таўшчыні іголкі. Пры звужэнні інтрамедулярнай поласці можна выкарыстоўваць пашыральнік інтрамедулярнай поласці для яе належнага аднаўлення і пашырэння, каб прадухіліць немагчымасць уваходу і выцягвання іголкі. Зафіксуйце праксімальны зламаны канец трымальнікам для косткі, рэтраградна ўвядзіце інтрамедулярную іголку, пранікніце ў сцегнавую костку з боку вялікага ражна, і калі канец іголкі падштурхне скуру, зрабіце невялікі разрэз 3 см у гэтым месцы і працягвайце ўводзіць інтрамедулярную іголку, пакуль яна не выйдзе за межы скуры. Інтрамедулярную іголку выцягваюць, перанакіроўваюць, прапускаюць праз адтуліну з боку вялікага ражна, а затым уводзяць праксімальна плоскасці папярочнага сячэння. Палепшаныя інтрамедулярныя іголкі маюць невялікія закругленыя канцы з адтулінамі для экстракцыі. Тады няма неабходнасці выцягваць і мяняць кірунак, і іголку можна выбіць, а затым адзін раз убіць. Акрамя таго, іголку можна ўвесці рэтраградна з дапамогай накіроўвальнага штыфта і выставіць яе за межы вялікага ражнага разрэзу, а затым увесці інтрамедулярны штыфт у паражніну касцявога мозгу.
Далейшае аднаўленне пералому. Анатамічнае выраўноўванне можа быць дасягнута з дапамогай рычага праксімальнага інтрамедулярнага штыфта ў спалучэнні з паваротам косткі рычагом, выцяжэннем і закрыццём пералому. Фіксацыя дасягаецца з дапамогай трымальніка для косткі, пасля чаго інтрамедулярны штыфт уводзіцца такім чынам, каб адтуліна для здабывання штыфта была накіравана назад, каб адпавядаць крывізне сцегнавой косткі. Канец іголкі павінен дасягаць адпаведнай часткі дыстальнага канца пералому, але не праз храстковы пласт, а канец іголкі павінен заставацца на 2 см звонку ад рагна, каб яго можна было выдаліць пазней. (Мал. 3.5.5.2-4).
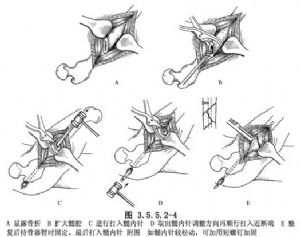
Пасля фіксацыі паспрабуйце пасіўна рухаць канечнасцю і назірайце за наяўнасцю нестабільнасці. Пры неабходнасці замены больш тоўстай інтрамедулярнай іголкі яе можна выдаліць і замяніць. Пры невялікім расхістве і нестабільнасці можна дадаць шрубу для ўзмацнення фіксацыі. (Мал. 3.5.5.2-4).
Рану прамылі і зашылі пластамі. Надзелі гіпсавую павязку супраць знешняй ратацыі.
II Пласціністы шрубавы ўнутраны фіксатар
Унутраная фіксацыя з дапамогай сталёвых пласцінных шруб можа выкарыстоўвацца ва ўсіх частках сцягнавой косткі, але ніжняя 1/3 больш падыходзіць для гэтага тыпу фіксацыі з-за шырокай медулярнай поласці. Можна выкарыстоўваць звычайную сталёвую пласціну або кампрэсійную сталёвую пласціну AO. Апошняя больш трывалая і надзейна фіксуецца без знешняй фіксацыі. Аднак ні адзін з іх не можа пазбегнуць ролі маскіроўкі напружання і адпавядаць прынцыпу роўнай трываласці, які патрабуе ўдасканалення.
Гэты метад мае большы дыяпазон адслойвання, большую ўнутраную фіксацыю, уплывае на гаенне, а таксама мае недахопы.
Пры адсутнасці ўнутрыкасцёвага штыфта ўмовы стары пералом касцявога ствала або вялікая частка непраходная, і ніжняя 1/3 пералому больш адаптыўная.
(1) Бакавы разрэз сцёгнавой косткі або задні бакавы разрэз.
(2)(2) Агаленне пералому, і ў залежнасці ад абставін, яго варта адрэгуляваць і зафіксаваць знутры пласціннымі шрубамі. Пласціна павінна быць размешчана на баку бакавога нацяжэння, шрубы павінны праходзіць праз кортикальную тканіну з абодвух бакоў, а даўжыня пласціны павінна быць у 4-5 разоў большай за дыяметр косткі ў месцы пералому. Даўжыня пласціны ў 4-8 разоў перавышае дыяметр зламанай косткі. У сцегнавой костцы звычайна выкарыстоўваюцца пласціны з 6-8 адтулінамі. Вялікія раздробленыя фрагменты косткі можна фіксаваць дадатковымі шрубамі, і вялікую колькасць касцяных трансплантатаў можна адначасова размясціць на медыяльным баку раздробленага пералому. (Мал. 3.5.5.2-5).
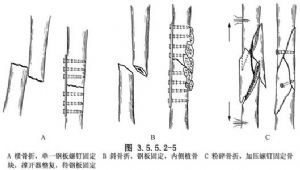
Прамыйце і зашывайце пластамі. У залежнасці ад тыпу выкарыстаных пласціністых шруб было прынята рашэнне аб тым, ці ўжываць знешнюю фіксацыю гіпсам.
Час публікацыі: 27 сакавіка 2024 г.










