1. Паказанні
1). Цяжкія асколкавыя пераломы маюць відавочнае зрушэнне, а сустаўная паверхня дыстальнага аддзела прамянёвай косткі разбурана.
2). Ручная рэпазіцыя не ўдалася, альбо знешняя фіксацыя не змагла падтрымліваць рэпазіцыя.
3). Старыя пераломы.
4). Няправільнае зрастанне або незрастанне пералому. Наяўнасць косткі ў краіне і за мяжой
2. Супрацьпаказанні
Пацыенты сталага ўзросту, якім не падлягае хірургічнае ўмяшанне.
3. Хірургічная тэхніка знешняй фіксацыі
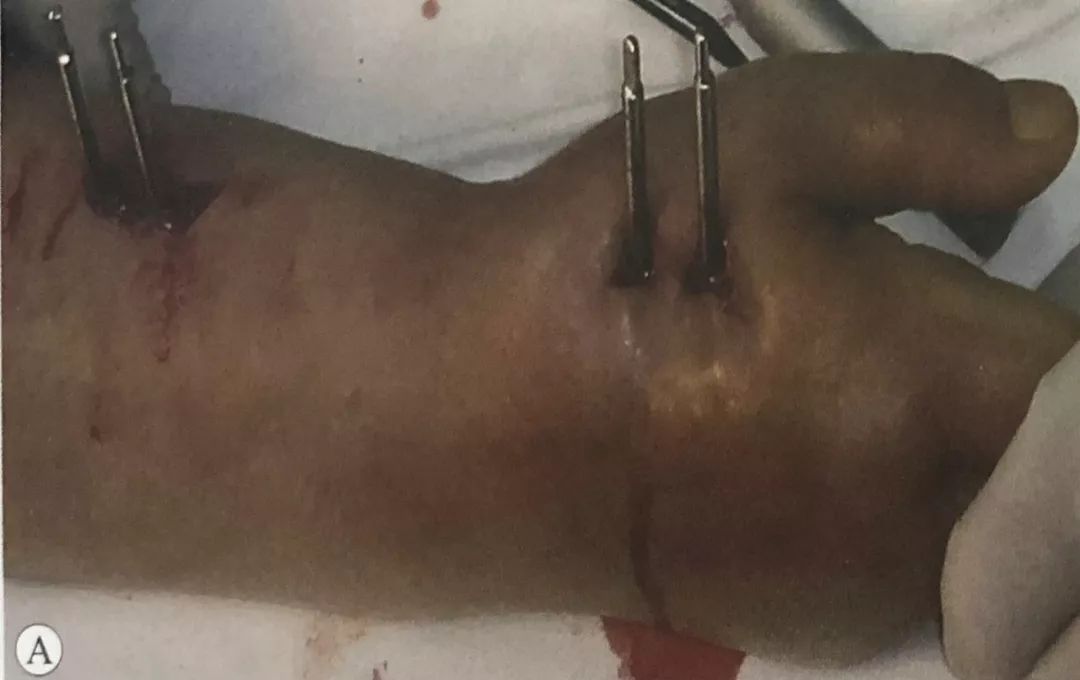
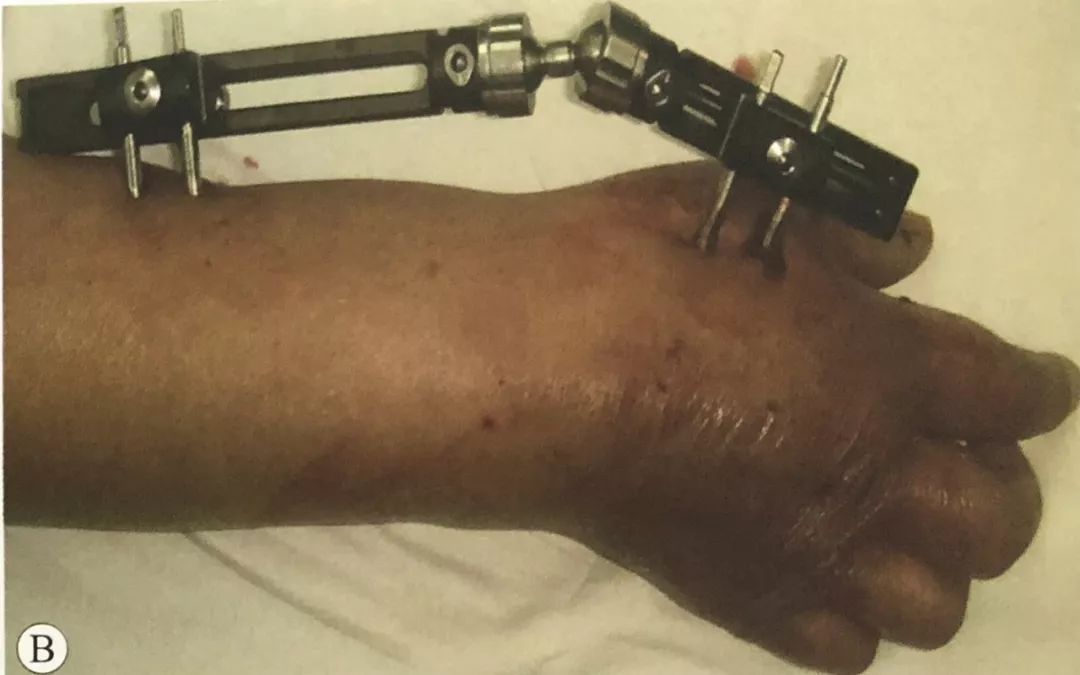
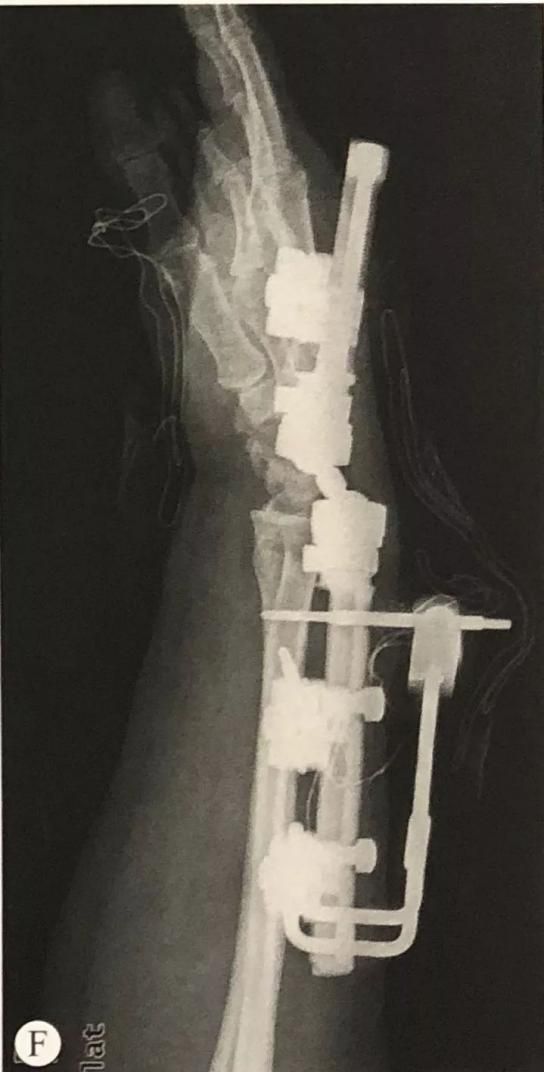
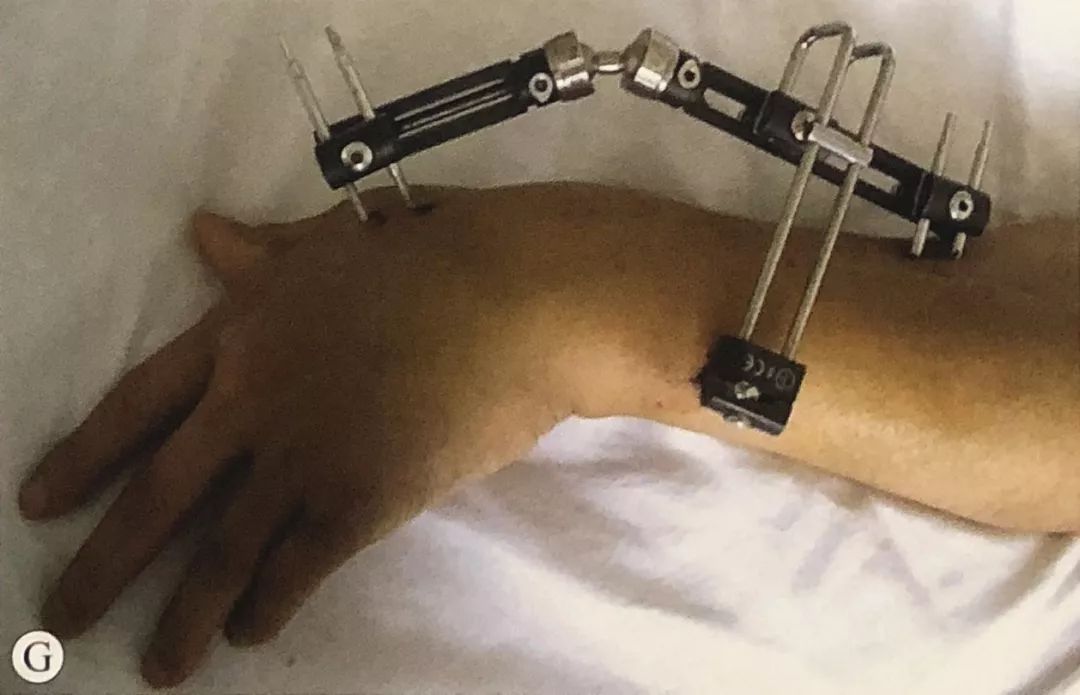
1. Крыжаваны сустаўны знешні фіксатар для фіксацыі пераломаў дыстальнага аддзела прамянёвай косткі
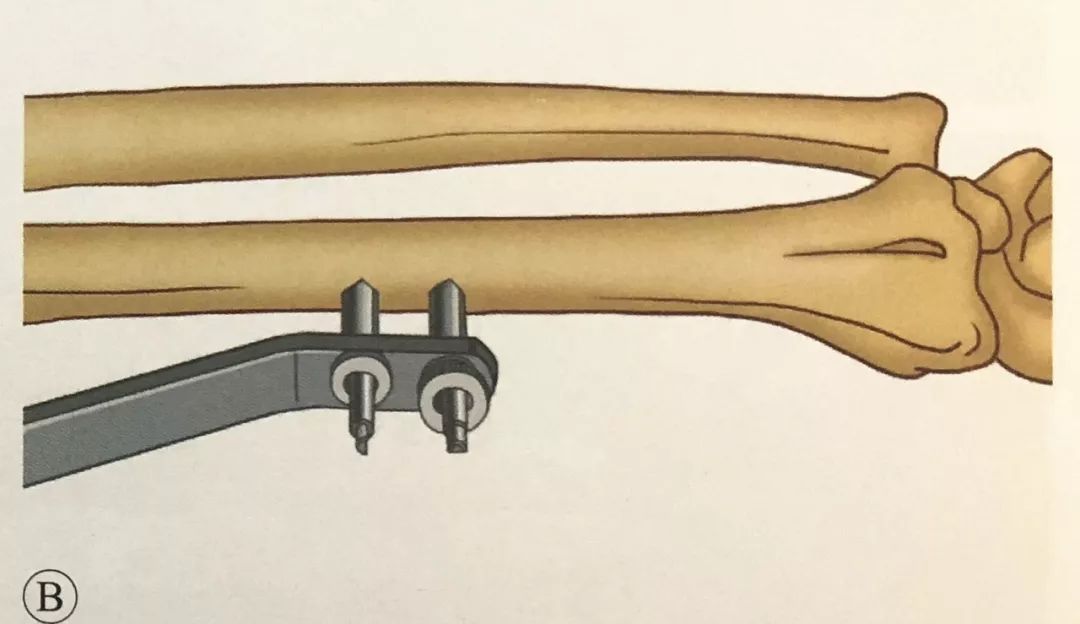
Пазіцыя і перадаперацыйная падрыхтоўка:
· Анестэзія плечавага спляцення
·Палажэнне лежачы на спіне з пашкоджанай канечнасцю, размешчанай роўна на празрыстым кранштэйне побач з ложкам
· Накласці жгут на 1/3 пляча
· Перспектыўнае назіранне
Хірургічная тэхніка
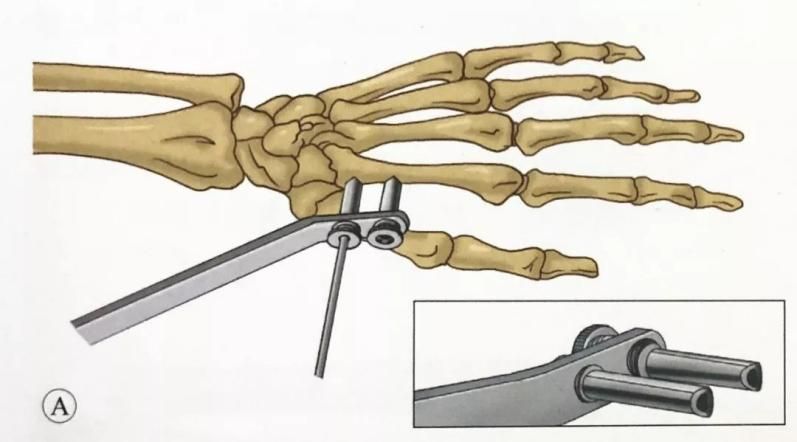
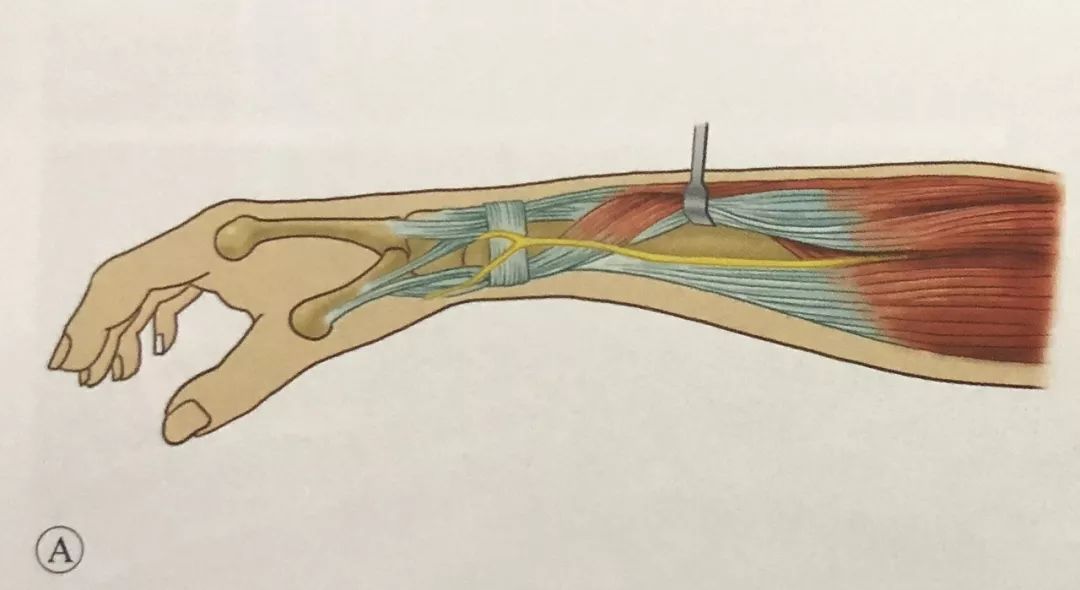
Устаўка пястных шруб:
Першы шруба размяшчаецца ля асновы другой пястнай косткі. Разрэз скуры робіцца паміж сухажыллем разгінальніка паказальнага пальца і тыльнай міжкостнай мышцай першай косткі. Мяккія тканіны акуратна аддзяляюцца хірургічнымі шчыпцамі. Гільза абараняе мяккія тканіны, і ўводзіцца 3-міліметровы шруба Шанца. Шрубы
Кірунак шрубы складае 45° да плоскасці далоні, або ён можа быць паралельны плоскасці далоні.
Выкарыстоўвайце накіроўвалую, каб выбраць становішча другога шрубы. Другі 3-міліметровы шруба быў укручаны ў другую пястную косць.
Дыяметр фіксуючага штыфта пястнай косткі не павінен перавышаць 3 мм. Фіксуючы штыфт размешчаны ў праксімальнай 1/3. У пацыентаў з астэапарозам самы праксімальны шруба можа пранікнуць праз тры пласты кары (другую пястную костку і палову кары трэцяй пястнай косткі). Такім чынам, доўгі фіксуючы рычаг шрубы і вялікі крутоўны момант фіксацыі павялічваюць стабільнасць фіксуючага штыфта.
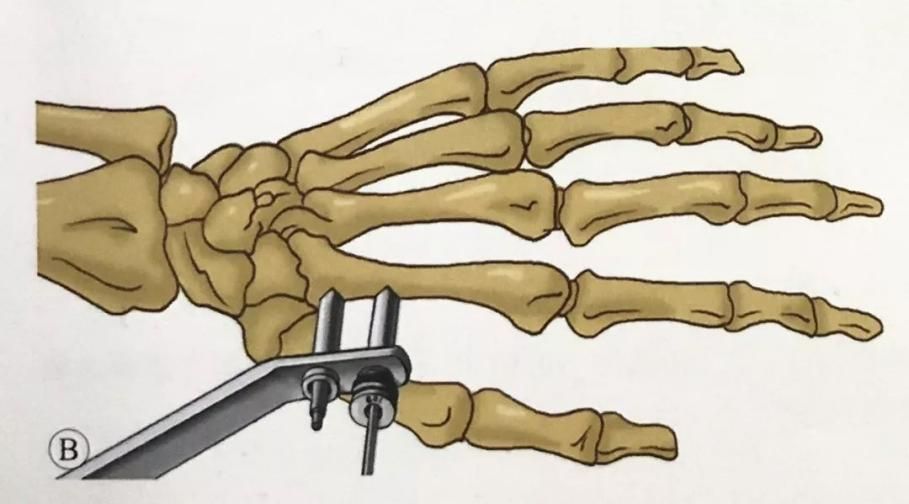
Размяшчэнне радыяльных шруб:
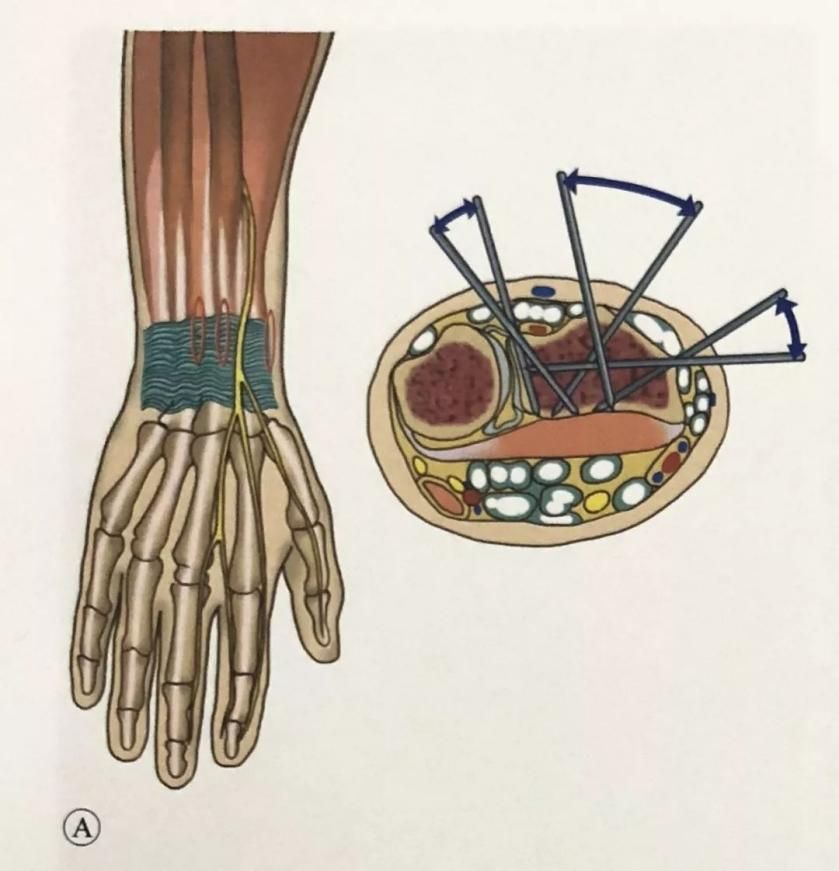
Зрабіце разрэз скуры на бакавым краі прамянёвай косткі, паміж плечапрамянёвай мышцай і прамянёвай разгінальнікам запясця, на 3 см вышэй за праксімальны канец лініі пералому і прыкладна на 10 см праксімальней лучезапястнага сустава, і з дапамогай гемастата тупа аддзяліце падскурную клятчатку ад паверхні косткі. Пры гэтым старанна абараняйце павярхоўныя галіны прамянёвага нерва, якія праходзяць у гэтай вобласці.
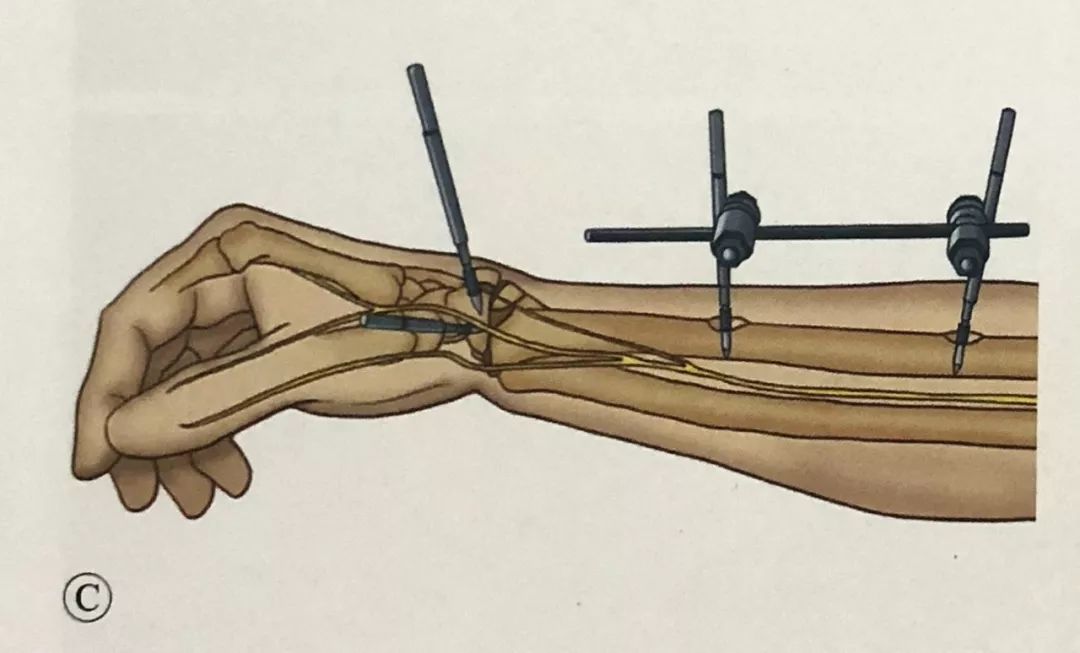
У той жа плоскасці, што і пястныя шрубы, пад кіраўніцтвам накіроўвальніка мяккіх тканін для абароны гільзы былі размешчаны два 3-міліметровыя шрубы Шанца.
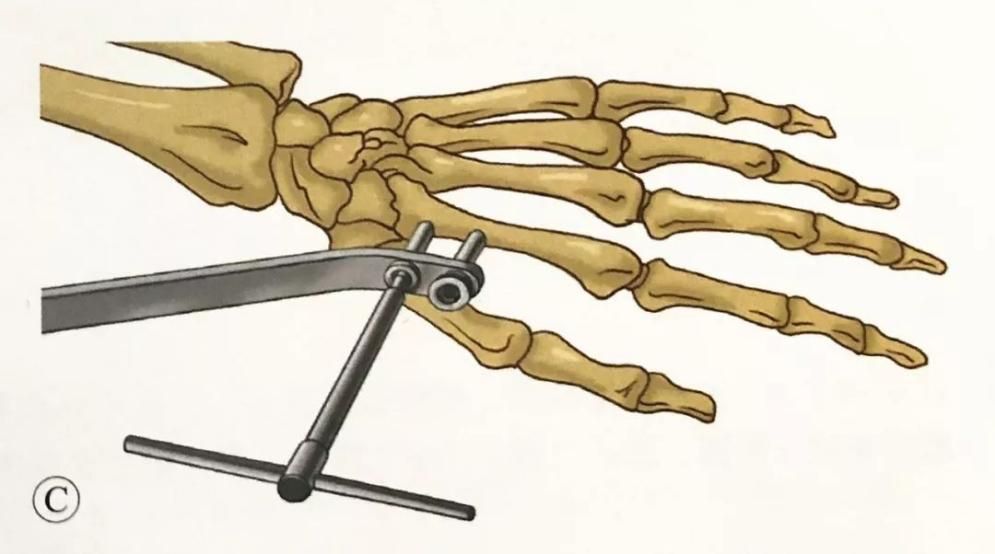
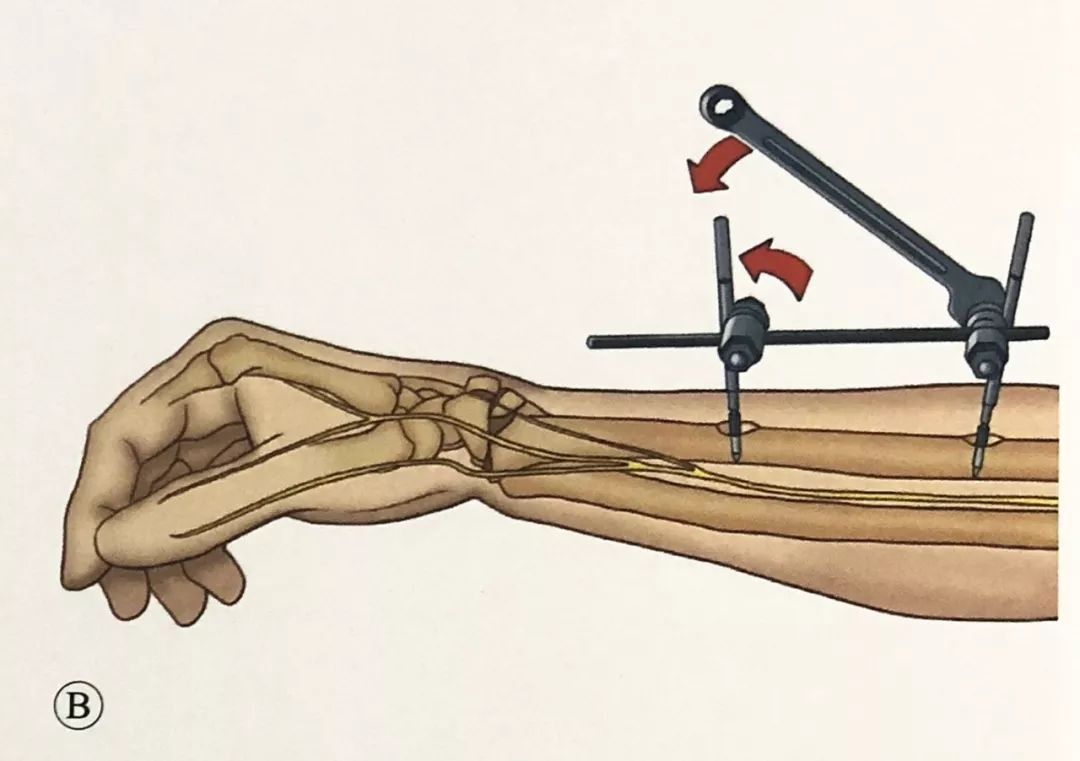
·.Рэпазіцыя і фіксацыя пералому:
·.Ручная рэпазіцыя з дапамогай выцяжэння і флюараскапія з С-вобразным рычагом для праверкі рэпазіцыі пералому.
·.Знешняя фіксацыя папярок лучезапястнага сустава абцяжарвае поўнае аднаўленне вугла нахілу далоні, таму яе можна спалучаць са штыфтамі Капанджы для палягчэння рэпазіцыі і фіксацыі.
·.Для пацыентаў з пераломамі прамянёвага шылападобных адросткаў можна выкарыстоўваць фіксацыю прамянёвага шылападобных адросткаў з дапамогай дроту Кіршнера.
·.Захоўваючы рэпазіцыю, падключыце знешні фіксатар і размясціце цэнтр кручэння знешняга фіксатара на той жа восі, што і цэнтр кручэння лучезапястнага сустава.
·.Пярэднезадняя і латэральная флюараскапія, праверка аднаўлення даўжыні прамянёвай косткі, вугла нахілу далоні і вугла адхілення локцевага сустава, і карэкціроўка вугла фіксацыі да дасягнення здавальняючага выніку рэпазіцыі пералому.
· Звярніце ўвагу на нацыянальную цягу знешняга фіксатара, якая выклікае ятрагенныя пераломы ў пястных шрубах.
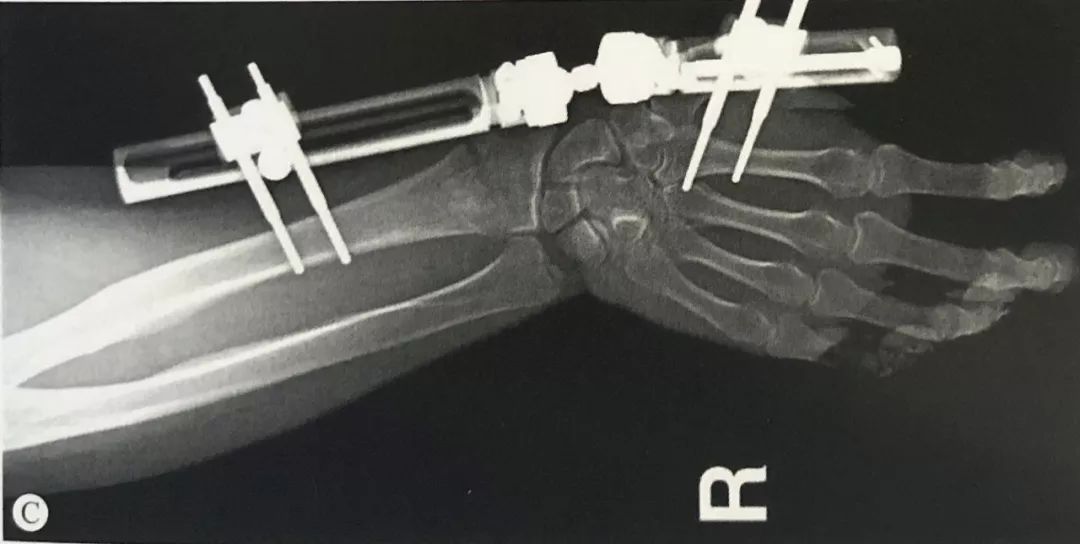
Пералом дыстальнага аддзела прамянёвай косткі ў спалучэнні з разрывам дыстальнага прамянёва-локцевага сустава (ДПРС):
·.Большасць дыяфрагмальных суставаў з апорна-рухальнымі злучэннямі могуць быць спантанна ўпраўлены пасля рэдукцыі дыстальнага аддзела прамянёвай косткі.
·.Калі пасля рэпазіцыі дыстальнага прамянёвага сустава дыяфрагма ўсё яшчэ аддзяляецца, выкарыстоўвайце ручную кампрэсійную рэпазіцыю і выкарыстоўвайце латэральную стрыжневую фіксацыю вонкавага брекета.
·.Або выкарыстоўвайце K-дугі для пранікнення ў DRUJ у нейтральным або злёгку супінаваным становішчы.
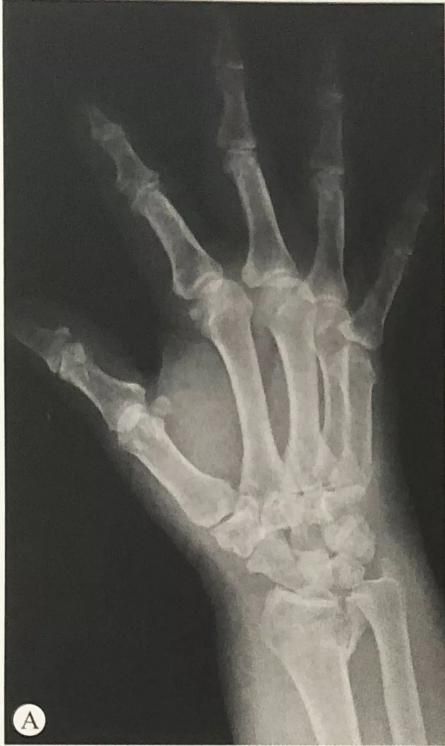
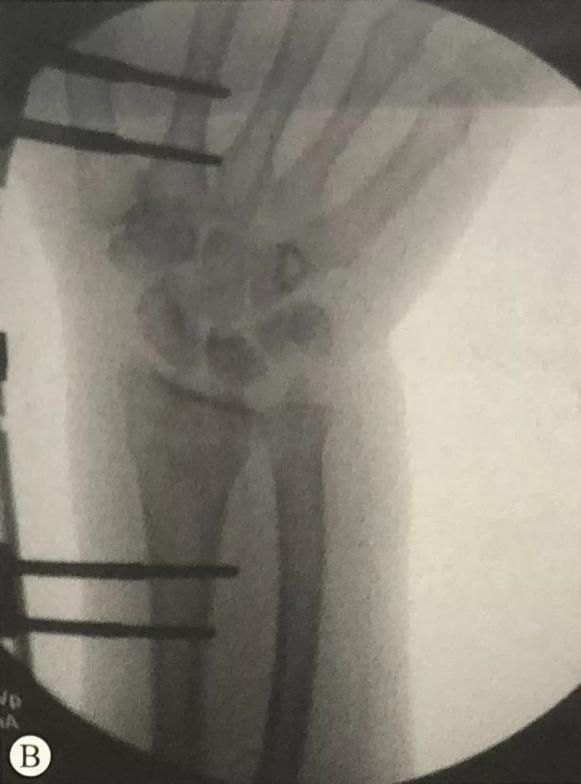
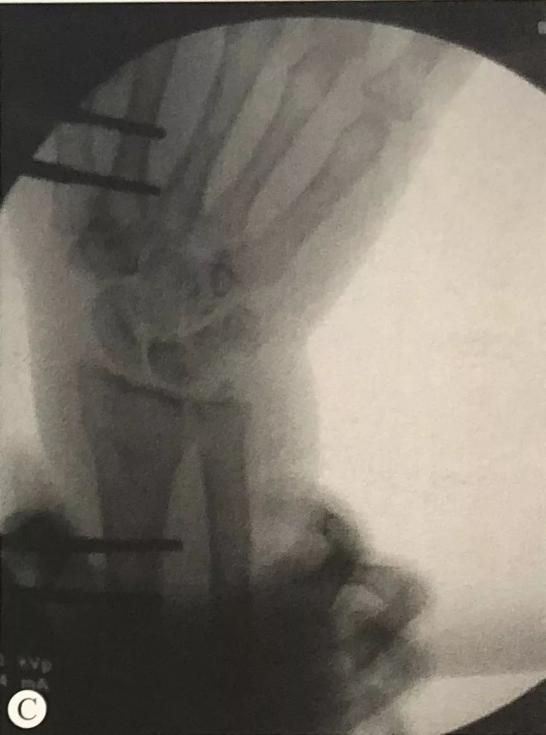
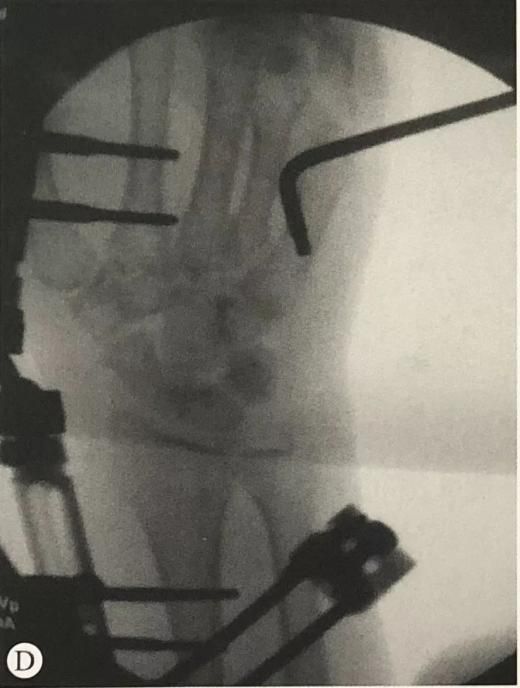
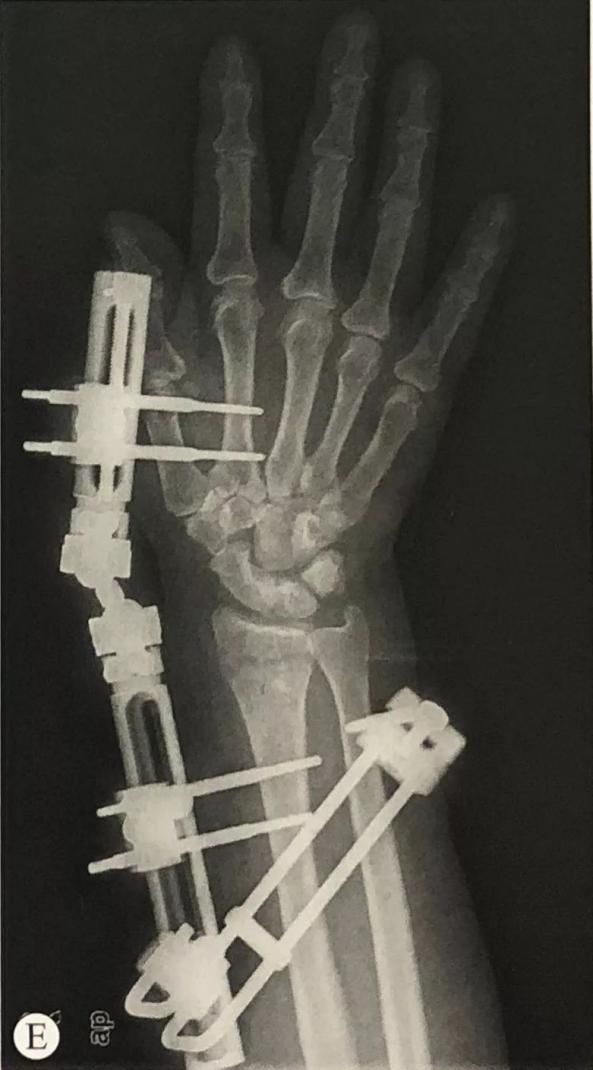
Пералом дыстальнага аддзела прамянёвай косткі ў спалучэнні з пераломам шылападобных адросткаў локцевага адростка: праверце стабільнасць дыяфрагмальнага сустава ў пранацыі, нейтральным становішчы і супінацыі перадплечча. Пры наяўнасці нестабільнасці для фіксацыі шылападобных адросткаў локцевага адростка можна выкарыстоўваць асіставаную фіксацыю з дапамогай дуг Кіршнера, рамонт звязкі ТФКС або прынцып нацяжнога бандажа.
Пазбягайце празмернага нацягвання:
· Праверце, ці могуць пальцы пацыента выконваць поўныя рухі згінання і разгінання без відавочнага напружання; параўнайце прамянёва-паўмесяцовую сустаўную шчыліну і сярэдне-запясцевую сустаўную шчыліну.
· Праверце, ці не занадта нацягнутая скура ў пазногцевым канале. Калі яна занадта нацягнутая, зрабіце адпаведны разрэз, каб пазбегнуць інфекцыі.
· Заахвочвайце пацыентаў рухаць пальцамі як мага раней, асабліва згінаць і разгінаць пястна-фалангавыя суставы пальцаў, згінаць і разгінаць вялікае пальца, а таксама адводзіць яго.
2. Фіксацыя пераломаў дыстальнага аддзела прамянёвай косткі знешнім фіксатарам, які не перасякае сустаў:
Пазіцыя і перадаперацыйная падрыхтоўка: такія ж, як і раней.
Хірургічныя метады:
Бяспечныя зоны для размяшчэння K-дроту на тыльным баку дыстальнага боку прамянёвай косткі: па абодва бакі ад бугорка Лістэра, па абодва бакі ад сухажылля доўгага разгінальніка вялікага пальца і паміж сухажыллем агульнага разгінальніка пальцаў і сухажыллем малога разгінальніка пальцаў.
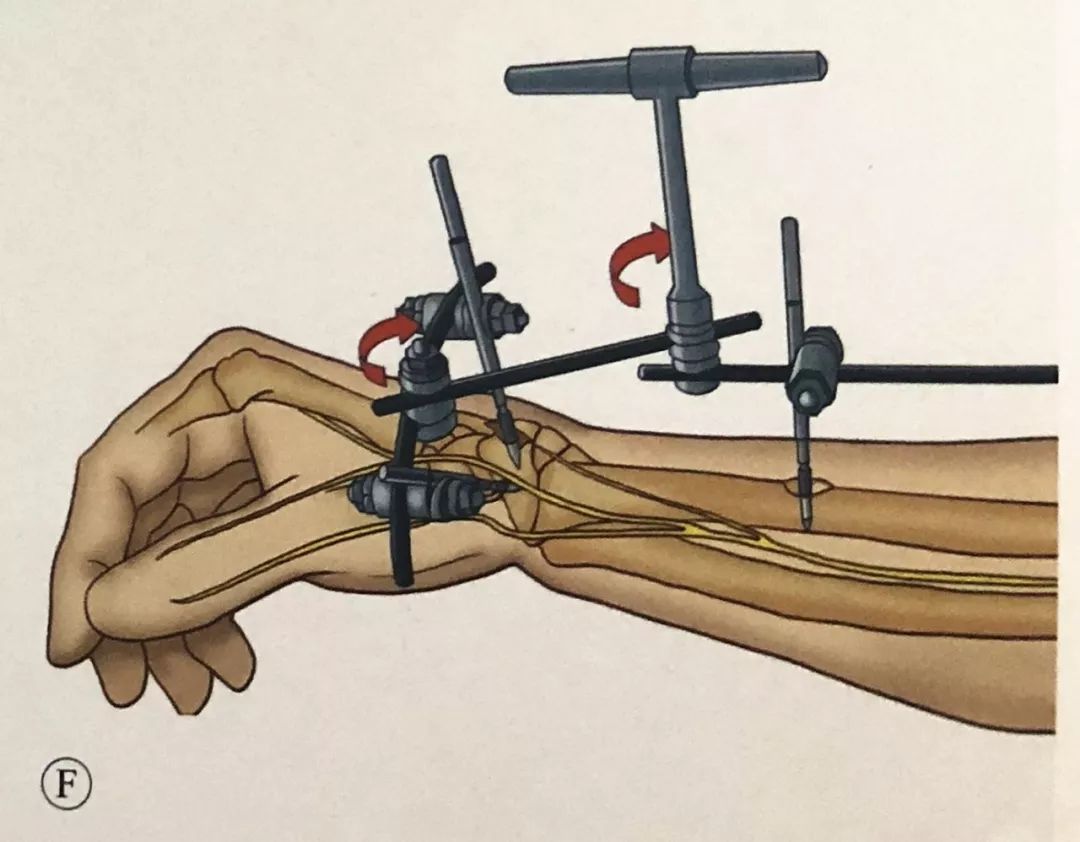
Такім жа чынам у радыяльны вал былі змешчаны два шрубы Шанца і злучаны шатуном.
Праз зону бяспекі ў дыстальны фрагмент пералому прамянёвай косткі былі ўведзены два шрубы Шанца, адзін з прамянёвага боку, а другі з тыльнага боку, пад вуглом ад 60° да 90° адзін да аднаго. Шруба павінна ўтрымліваць кантралатэральную карыкальную вобласць, і варта адзначыць, што кончык шрубы, уведзенай з прамянёвага боку, не можа прайсці праз сігмападобную выразку і ўвайсці ў дыстальны прамянёва-локцевы сустаў.
Прымацуйце шрубу Шанца да дыстальнага аддзела прамянёвай косткі з дапамогай выгнутага звяна.
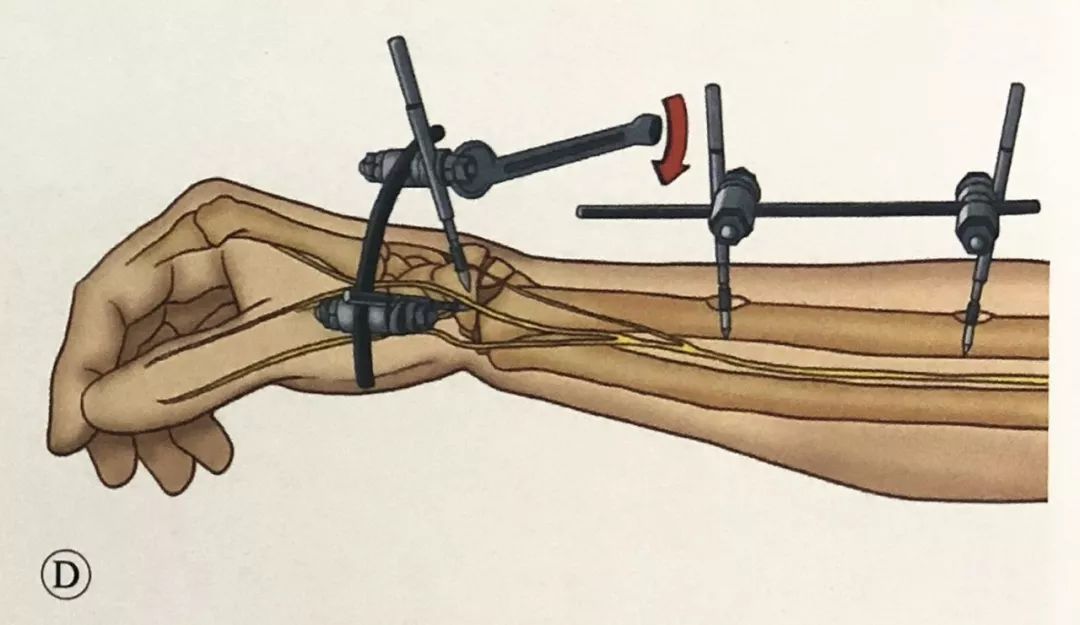
Выкарыстоўвайце прамежкавы злучальны стрыжань для злучэння дзвюх зламаных частак і будзьце асцярожныя, каб часова не зафіксаваць патрон. З дапамогай прамежкавага звяна дыстальны фрагмент упраўляецца.
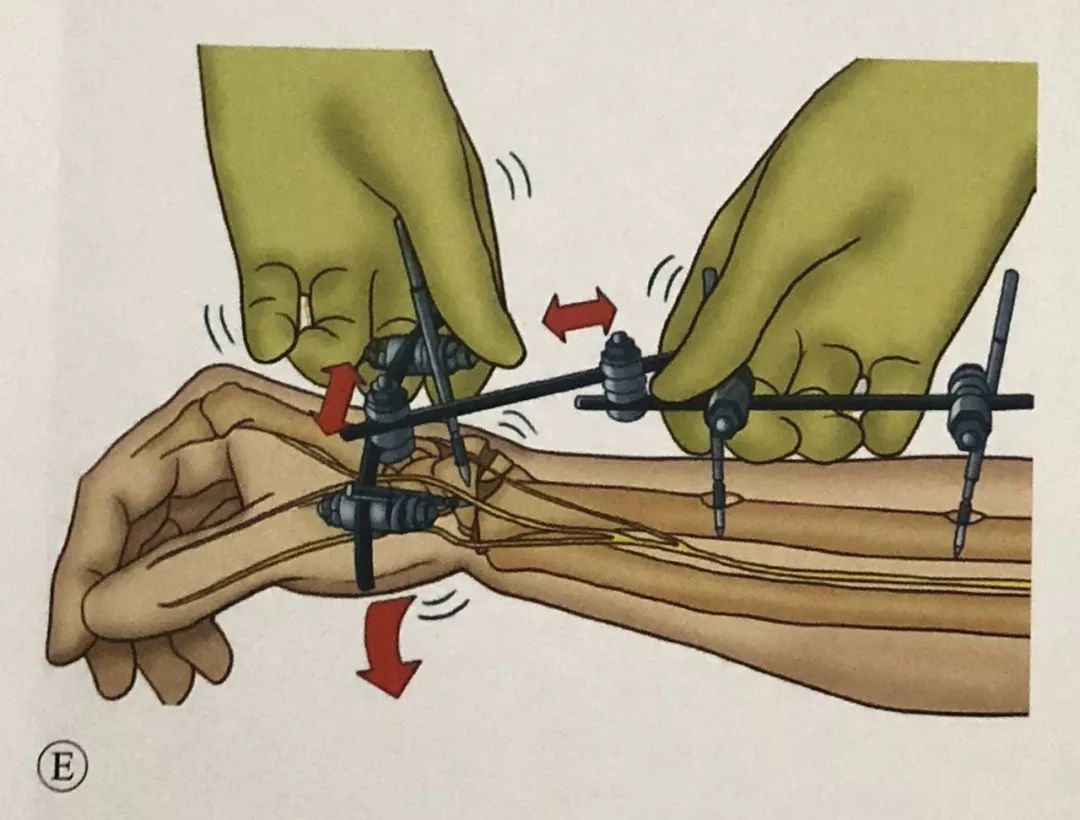
Пасля скіду зафіксуйце патрон на шатуне, каб завяршыць канчатковую апрацоўкуфіксацыя.
Розніца паміж знешнім фіксатарам без пралётнага сустава і знешнім фіксатарам з крыжаваным суставам:
Паколькі для завяршэння рэпазіцыі і фіксацыі касцяных фрагментаў можна ўставіць некалькі шруб Шанца, хірургічныя паказанні да несустаўных знешніх фіксатараў шырэйшыя, чым да крыжападобных знешніх фіксатараў. Акрамя пазасустаўных пераломаў, іх таксама можна выкарыстоўваць пры другіх-трэціх пераломах. Частковы ўнутрысустаўны пералом.
Знешні фіксатар з крыжаваным суставам фіксуе лучезапясцевы сустаў і не дазваляе выконваць функцыянальныя практыкаванні ў раннім пасляаперацыйным перыядзе, у той час як знешні фіксатар без крыжаванага сустава дазваляе выконваць функцыянальныя практыкаванні лучезапясцевага сустава ў раннім пасляаперацыйным перыядзе.
Час публікацыі: 12 верасня 2023 г.