Пярэдняя фіксацыя зубападобнага адростка шрубамі захоўвае ратацыйную функцыю C1-2 і, паводле літаратуры, мае частату зрошчвання ад 88% да 100%.
У 2014 годзе Маркус Р. і інш. апублікавалі ў часопісе The Journal of Bone & Joint Surgery (Am) кіраўніцтва па хірургічнай тэхніцы пярэдняй шрубавай фіксацыі пры пераломах зубападобнага адростка. У артыкуле падрабязна апісаны асноўныя моманты хірургічнай тэхнікі, пасляаперацыйнага назірання, паказанні і меры засцярогі ў шасці этапах.
У артыкуле падкрэсліваецца, што толькі пераломы II тыпу паддаюцца прамой пярэдняй фіксацыі шрубамі, і што перавага аддаецца фіксацыі адным полым шрубам.
Этап 1: Інтрааперацыйнае пазіцыянаванне пацыента
1. Для даведкі аператара неабходна зрабіць аптымальныя пярэднезаднія і бакавыя рэнтгенаграмы.
2. Падчас аперацыі пацыент павінен знаходзіцца ў становішчы з адкрытым ротам.
3. Перад пачаткам аперацыі пералом неабходна максімальна ўправіць.
4. Шыйны аддзел хрыбетніка павінен быць максімальна разагнуты, каб атрымаць аптымальнае адкрыццё асновы зубападобнага адростка.
5. Калі гіперэкстэнзія шыйнага аддзела хрыбетніка немагчымая — напрыклад, пры пераломах з гіперэкстэнзіяй і зрушэннем галаўнога канца зубападобнага атожылка заднім ходам, — то можна разгледзець магчымасць павароту галавы пацыента ў процілеглым кірунку адносна яго тулава.
6. зафіксуйце галаву пацыента ў максімальна стабільным становішчы. Аўтары выкарыстоўваюць рамку для галавы Мэйфілда (паказана на малюнках 1 і 2).
Крок 2: Хірургічны падыход
Стандартны хірургічны падыход выкарыстоўваецца для агалення пярэдняга пласта трахеі без пашкоджання якіх-небудзь важных анатамічных структур.
Крок 3: Кропка ўваходу шрубы
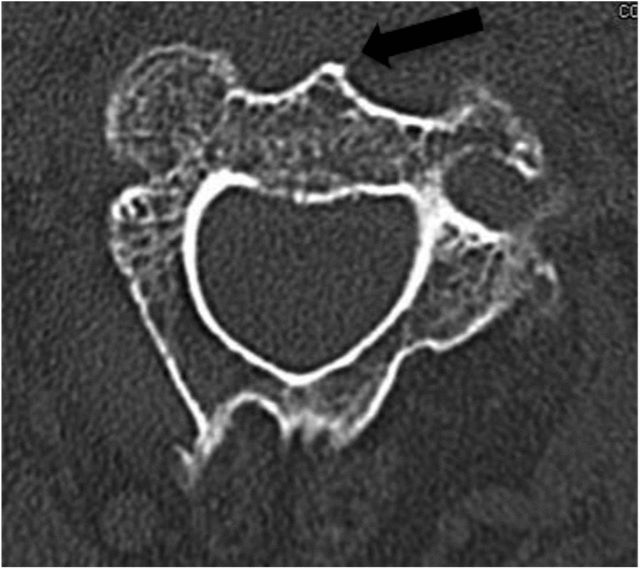
Аптымальная кропка ўваходу размешчана ля пярэдне-ніжняга краю асновы цела пазванка C2. Такім чынам, пярэдні край дыска C2-C3 павінен быць адкрыты (як паказана на малюнках 3 і 4 ніжэй). Малюнак 3
Чорная стрэлка на малюнку 4 паказвае, што пярэдняя частка хрыбетніка C2 уважліва назіраецца падчас перадперацыйнага чытання аксіяльнай КТ-здымкі і павінна выкарыстоўвацца ў якасці анатомічнага арыенціра для вызначэння кропкі ўвядзення іголкі падчас аперацыі.
2. Пацвердзіце кропку ўваходу з дапамогай пярэднезадняга і бакавога флюараскапічных здымкаў шыйнага аддзела хрыбетніка. 3.
3. Увядзіце іголку паміж пярэднім верхнім краем верхняй канцавой пласціны C3 і кропкай уваходу C2, каб знайсці аптымальную кропку уваходу шрубы.
Крок 4: Размяшчэнне шруб
1. Спачатку ўводзіцца іголка GROB дыяметрам 1,8 мм у якасці накіроўвалай, прычым іголка арыентавана крыху за кончыкам хорды. Пасля гэтага ўводзіцца полы шруба дыяметрам 3,5 мм або 4 мм. Іголку заўсёды трэба павольна прасоўваць галаўным шляхам пад пярэдне-заднім і бакавым флюараскапічным кантролем.
2. Пад флюараскапічным кантролем размясціце полы свердзел у кірунку накіроўвальнага штыфта і павольна прасуньце яго, пакуль ён не пранікне ў пералом. Полы свердзел не павінен пранікаць у кортикальную масу галаўнога боку хорды, каб накіроўвальны штыфт не выйшаў разам з полым свердзелам.
3. Вымерайце даўжыню патрэбнага пустога шрубы і звярніце яе з дапамогай перадперацыйнага камп'ютэрнага вымярэння, каб пазбегнуць памылак. Звярніце ўвагу, што пусты шруба павінен пранікаць у кортыкальную косць на кончыку зубападобнага адростка (каб палегчыць наступны этап кампрэсіі канца пералому).
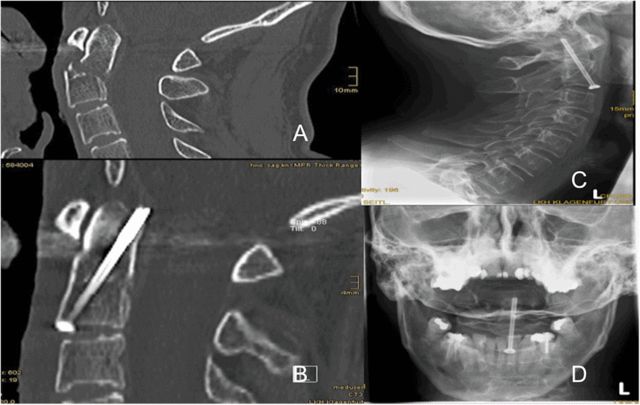
У большасці выпадкаў аўтарамі для фіксацыі выкарыстоўваўся адзін полы шруба, як паказана на малюнку 5, які размешчаны цэнтральна ў аснове зубападобнага атожылка, звернуты да галаўнога мозгу, прычым кончык шрубы пранікае ў заднюю кортыкальную косць на кончыку зубападобнага атожылка. Чаму рэкамендуецца выкарыстоўваць адзін шруба? Аўтары прыйшлі да высновы, што было б цяжка знайсці падыходную кропку ўваходу ў аснове зубападобнага атожылка, калі б два асобныя шрубы былі размешчаны на адлегласці 5 мм ад сярэдняй лініі C2.
На малюнку 5 паказаны полы шруба, размешчаны ў цэнтры асновы зубападобнага атожылка, звернуты да галавы, прычым кончык шрубы пранікае ў коркавы пласт косці адразу за кончыкам зубападобнага атожылка.
Але акрамя фактару бяспекі, ці павялічваюць два шрубы пасляаперацыйную стабільнасць?
Біямеханічнае даследаванне, апублікаванае ў 2012 годзе ў часопісе «Clinical Orthopaedics and Related Research» Ган Фэнам і інш. з Каралеўскага каледжа хірургаў Вялікабрытаніі, паказала, што адзін і два шрубы забяспечваюць аднолькавы ўзровень стабілізацыі пры фіксацыі пераломаў зубападобнага адростка. Такім чынам, аднаго шрубы дастаткова.
4. Пасля пацверджання становішча пералому і накіравальных штыфтоў усталёўваюцца адпаведныя полыя шрубы. Палажэнне шруб і штыфтоў неабходна кантраляваць пад рэнтгенаскапіяй.
5. Пры выкананні любой з вышэйпералічаных аперацый неабходна сачыць за тым, каб прылада для закручвання шруб не закранула навакольныя мяккія тканіны. 6. Зацягніце шрубы, каб аказваць ціск на прастору пералому.
Крок 5: Закрыццё раны
1. Пасля ўстаўкі шруб прамыйце аперацыйную зону.
2. Дбайны гемастаз мае важнае значэнне для памяншэння пасляаперацыйных ускладненняў, такіх як здушванне трахеі гематомай.
3. Разрэзаная шыйная мышца спіны павінна быць дакладна зачыненая, інакш эстэтыка пасляаперацыйнага рубца будзе парушана.
4. Поўнае закрыццё глыбокіх слаёў неабавязковае.
5. Дрэнаж раны не з'яўляецца абавязковай опцыяй (аўтары звычайна не ўсталёўваюць пасляаперацыйныя дрэнажы).
6. Для мінімізацыі ўплыву на знешні выгляд пацыента рэкамендуецца накладанне ўнутрыскурных швоў.
Крок 6: Далейшыя дзеянні
1. Пацыенты павінны працягваць насіць жорсткі шыйны бандаж на працягу 6 тыдняў пасля аперацыі, калі гэтага не патрабуецца для сястрынскага догляду, і павінны перыядычна праходзіць абследаванне з дапамогай пасляаперацыйнай візуалізацыі.
2. Стандартныя пярэднезаднія і бакавыя рэнтгенаграмы шыйнага аддзела хрыбетніка варта перагледзець праз 2, 6 і 12 тыдняў, а таксама праз 6 і 12 месяцаў пасля аперацыі. КТ была праведзена праз 12 тыдняў пасля аперацыі.
Час публікацыі: 07 снежня 2023 г.