Няправільнае зрастанне ладьевидной косткі сустракаецца прыблізна ў 5-15% усіх вострых пераломаў ладьевидной косткі, прычым некроз ладьевидной косткі ўзнікае прыблізна ў 3%. Фактарамі рызыкі няправільнага зрастання ладьевидной косткі з'яўляюцца прапушчаная або позняя дыягностыка, праксімальная блізкасць лініі пералому, зрушэнне больш за 1 мм і пералом з карпальнай нестабільнасцю. Калі не лячыць, няправільнае зрастанне ладьевидной косткі часта асацыюецца з траўматычным артрытам, таксама вядомым як няправільнае зрастанне ладьевидной косткі з калапсуючым астэаартрозам.
Для лячэння незарасходу касцявога хістка ладьевидной косткі можна выкарыстоўваць касцяную трансплантацыю з васкулярызаваным лоскутам або без яго. Аднак у пацыентаў з астэанекрозам праксімальнага полюса ладьевидной косткі вынікі касцяной трансплантацыі без сасудзістай канчаткі незадавальняючыя, і хуткасць гаення косткі складае толькі 40%-67%. Наадварот, хуткасць гаення касцяных трансплантатаў з васкулярызаванымі лоскутамі можа дасягаць 88%-91%. Асноўнымі васкулярызаванымі касцянымі лоскутамі ў клінічнай практыцы з'яўляюцца лоскут дыстальнай прамянёвай косткі з канчаткам 1,2-ICSRA, касцяны трансплантат + імплантат сасудзістага пучка, лоскут далоневай прамянёвай косткі, свабодны лоскут падуздышнай косткі з васкулярызаваным канчаткам і медыяльны лоскут мыщелковай косткі сцегнавой косткі (MFC VBG) і г.д. Вынікі касцяной трансплантацыі з васкулярызаваным канчаткам здавальняючыя. Было паказана, што свабодны MFC VBG эфектыўны ў лячэнні пераломаў ладьевидной косткі з калапсам пястной косткі, і MFC VBG выкарыстоўвае сустаўную галіну сыходнай каленнай артэрыі ў якасці асноўнай трафічнай галіны. У параўнанні з іншымі лоскутамі, MFC VBG забяспечвае дастатковую структурную падтрымку для аднаўлення нармальнай формы ладьевидной косткі, асабліва пры астэахандрозе ладьевидной косткі з пераломам і дэфармацыяй кісця (малюнак 1). Пры лячэнні астэахандральнага астэанекрозу ладьевидной косткі з прагрэсавальным калапсам запясця паведамлялася, што дыстальны лоскут прамянёвай косткі з наканечнікам 1,2-ICSRA мае хуткасць гаення косткі толькі 40%, тады як MFC VBG мае хуткасць гаення косткі 100%.
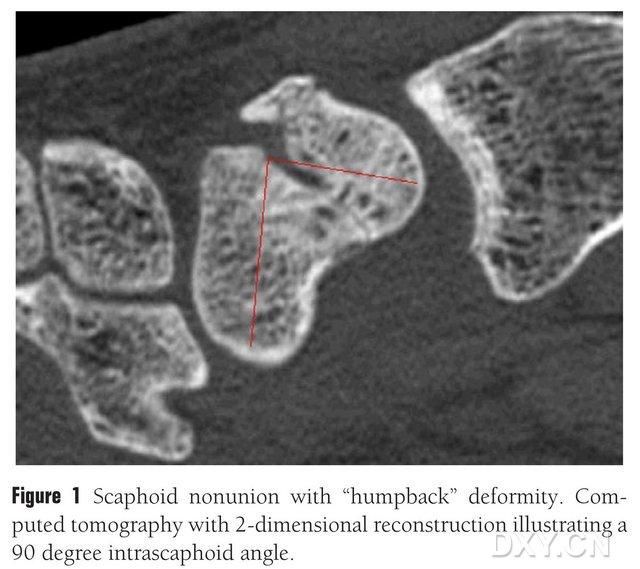
Малюнак 1. Пералом ладьевидной косткі з дэфармацыяй «выгнутай спінкі», КТ паказвае блок пералому паміж ладьевидными косткамі пад вуглом прыблізна 90°.
Перадаперацыйная падрыхтоўка
Пасля фізічнага агляду пашкоджанага запясця неабходна правесці візуалізацыйныя даследаванні для ацэнкі ступені калапсу запясця. Звычайныя рэнтгенаграмы карысныя для пацверджання месцазнаходжання пералому, ступені зрушэння і наяўнасці рэзорбцыі або склерозу зламанага канца. Заднія пярэднія здымкі выкарыстоўваюцца для ацэнкі калапсу запясця, тыльнай нестабільнасці запясця (DISI) з выкарыстаннем мадыфікаванага суадносін вышыні запясця (вышыня/шырыня) ≤1,52 або радыяльнага паўмесячнага вугла больш за 15°. МРТ або КТ могуць дапамагчы дыягнаставаць няправільнае сумяшчэнне ладьевидной косткі або астэанекроз. Бакавыя рэнтгенаграмы або косая сагітальная КТ ладьевидной косткі з вуглом ладьевидной косткі >45° сведчаць аб скарачэнні ладьевидной косткі, што вядома як «дэфармацыя выгнутай спіны». Нізкі сігнал МРТ T1, T2 сведчыць аб некрозе ладьевидной косткі, але МРТ не мае відавочнага значэння ў вызначэнні гаення пералому.
Паказанні і супрацьпаказанні:
Незрастанне ладьевидной косткі з дэфармацыяй выгнутай спіны і ДІСІ; МРТ паказвае ішэмічны некроз ладьевидной косткі, інтрааперацыйнае паслабленне жгута і назіранне пералому, пры якім зламаны канец ладьевидной косткі ўсё яшчэ застаецца белай склератычнай косткай; няўдача першапачатковай клінаватай костачнай пласцінкі або ўнутранай фіксацыі шрубамі патрабуе вялікай структурнай костачнай пласцінкі ВГБ (>1 см3). перадаперацыйныя або інтрааперацыйныя прыкметы астэаартозу прамянёва-запясцевага сустава; калі адбылося значнае няправільнае зрастанне ладьевидной косткі з калапсуючым астэаартозам, то могуць спатрэбіцца дэнервацыя запясця, астэатамія ладьевидной косткі, чатырохкутнае зрошчванне, праксімальная карпальная астэатамія, поўнае карпальнае зрошчванне і г.д.; няправільнае зрастанне ладьевидной косткі, праксімальны некроз, але з нармальнай марфалогіяй ладьевидной косткі (напрыклад, незрушаны пералом ладьевидной косткі з дрэнным кровазабеспячэннем праксімальнага полюса); скарачэнне няправільнага зрастання ладьевидной косткі без астэанекрозу. (1,2-ICSRA можа быць выкарыстана ў якасці замены дыстальнага лоскута прамянёвай косткі).
Прыкладная анатомія
ВБГ МФК забяспечваецца шэрагам дробных міжкосных трафабластычных сасудаў (у сярэднім 30, 20-50), прычым найбольш багатае кровазабеспячэнне ажыццяўляецца ззаду ніжэй за медыяльны мышчалок сцегнавой косткі (у сярэднім 6,4), а затым пярэдне-верхняй часткай (у сярэднім 4,9) (мал. 2). Гэтыя трафабластычныя сасуды ў асноўным забяспечваліся сыходнай каленчатай артэрыяй (ДСКА) і/або верхняй медыяльнай каленчатай артэрыяй (ВМКА), якая з'яўляецца галіной павярхоўнай сцегнавой артэрыі, што таксама дае пачатак галінам сустаўных, мышачна-скурных і/або падскурных нерваў. ДСКА пачыналася ад павярхоўнай сцегнавой артэрыі праксімальней медыяльнага ўзвышша медыяльнай лодыжкі або на адлегласці 13,7 см праксімальней сустаўнай паверхні (10,5-17,5 см), а стабільнасць галінавання складала 89% у трупных узорах (малюнак 3). ДГА бярэ пачатак ад павярхоўнай сцегнавой артэрыі на адлегласці 13,7 см (10,5–17,5 см) праксімальней медыяльнай шчыліны лодыжкі або праксімальней сустаўнай паверхні, прычым узор трупа паказвае 100% стабільнасць галінавання і дыяметр прыблізна 0,78 мм. Такім чынам, прымальны альбо ДГА, альбо СМГА, хоць першы больш падыходзіць для большеберцовых костак з-за даўжыні і дыяметра сасуда.
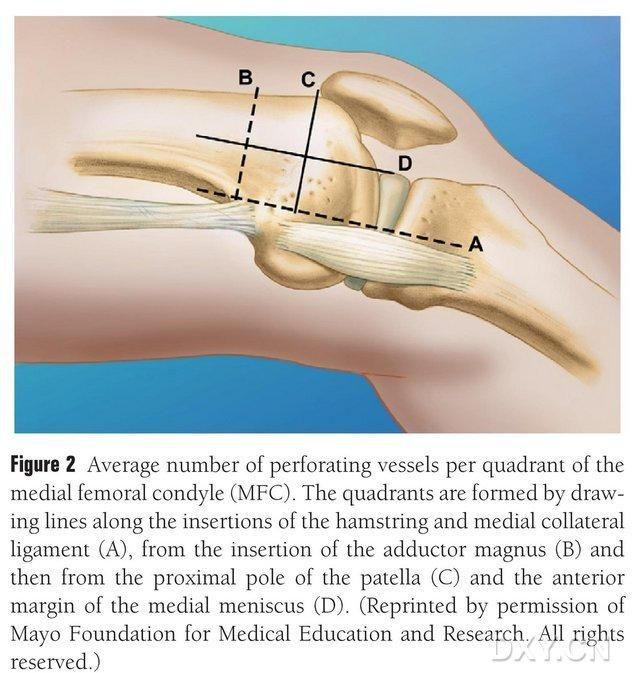
Мал. 2. Чатырохквадрантнае размеркаванне сасудаў трафабласта МФК уздоўж гарызантальнай лініі паміж паўсухожыльнай мышцай і медыяльнай калатэральнай звязкай A, лініяй вялікага ражна B, лініяй верхняга полюса надкаленніка C, лініяй пярэдняга меніска D.
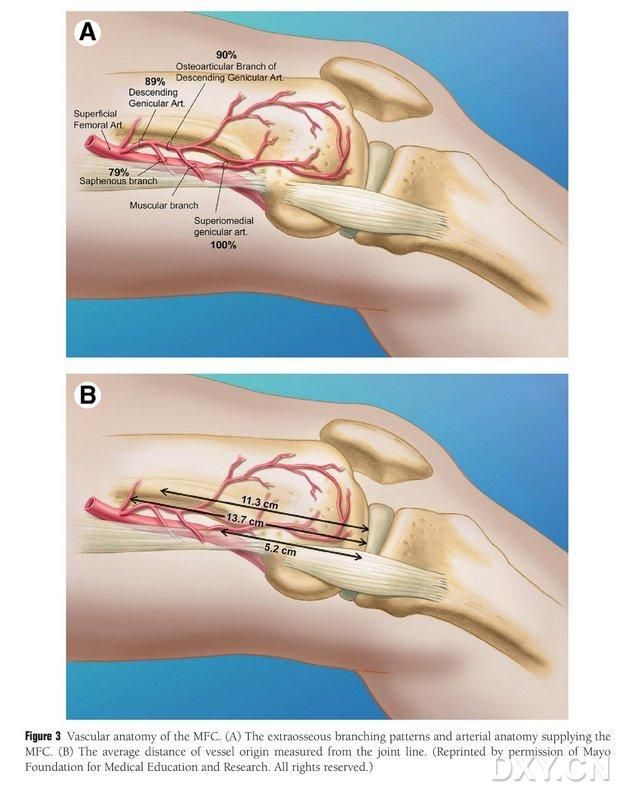
Малюнак 3. Анатомія сасудаў МФК: (А) Пазакосныя галіны і анатомія сасудаў трафабластычнага тракту МФК, (Б) Адлегласць ад пачатку сасудаў ад лініі сустава
Хірургічны доступ
Пацыента пад агульнай анестэзіяй размяшчаюць у становішчы лежачы на спіне, а пашкоджаную канечнасць размяшчаюць на аперацыйным стале для кісці. Як правіла, донарскі лоскут касцявога аддзела бярэцца з іпсілатэральнага медыяльнага мышчалка сцегнавой косткі, каб пацыент мог перасоўвацца з дапамогай мыліц пасля аперацыі. Кантралатэральнае калена таксама можа быць абраны, калі ў анамнезе ёсць папярэдняя траўма або аперацыя на тым жа баку калена. Калена згінаюць, сцягно паварочваюць вонкі, і на верхнія і ніжнія канечнасці накладваюць жгуты. Хірургічны доступ быў пашыраным доступам Русэ, прычым разрэз пачынаецца на 8 см праксімальней папярочнага карпальнага тунэля і працягваецца дыстальна ад радыяльнага краю сухажылля радыяльнага згінальніка запясця, а затым згінаецца ў папярочным карпальным тунэлі да асновы вялікага вялікага пальца, заканчваючыся на ўзроўні вялікага вяртэля. Сухажыльная абалонка доўгага прамянёвага мышца разразаецца, сухажылле выцягваецца ў локцевым кірунку, пасля чаго агаляецца ладьевидная костка шляхам рэзкага рассякання ўздоўж паўмесячнай і галоўкі прамянёвай ладьевидной звязкаў, з асцярожным аддзяленнем перыферычных мяккіх тканін ладьевидной косткі, каб забяспечыць далейшае аголенне ладьевидной косткі (малюнак 4). Пацвердзіце зону незарастання, якасць сустаўнага храстка і ступень ішэміі ладьевидной косткі. Пасля паслаблення жгута агледзьце праксімальны полюс ладьевидной косткі на наяўнасць кропкавых крывацёкаў, каб вызначыць, ці ёсць ішэмічны некроз. Калі ладьевидный некроз не звязаны з прамянёва-запясцевым або міжзапясцевым артрытам, можна выкарыстоўваць MFC VGB.
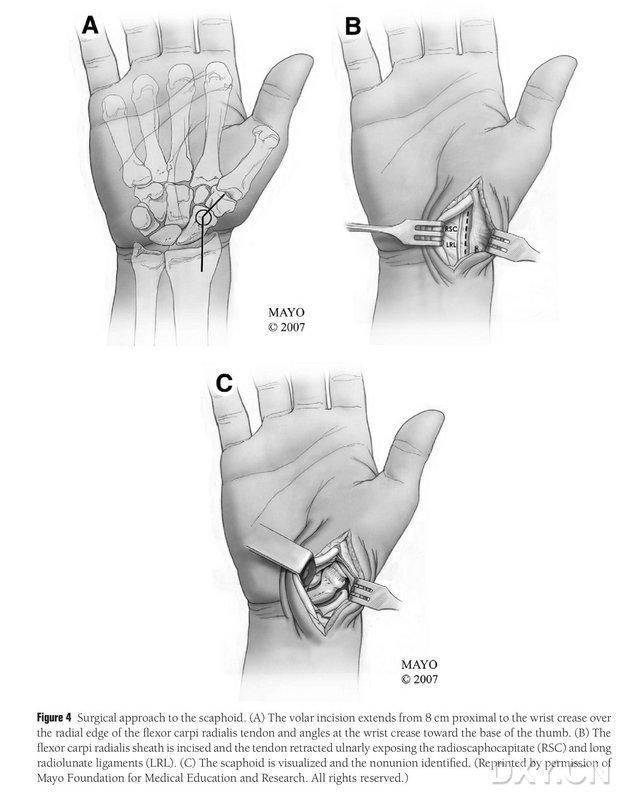
Малюнак 4. Хірургічны падыход да ладьевидной косткі: (А) Разрэз пачынаецца на 8 см праксімальней папярочнага карпальнага тунэля і працягвае радыяльны край сухажылля прамянёвага згінальніка запясця да дыстальнай часткі разрэзу, якая загінаецца да асновы вялікага пальца ў папярочным карпальным тунэлі. (Б) Сухажыльная абалонка сухажылля доўгага прамянёвага мышца разразаецца, сухажылле адцягваецца ў локцевым кірунку, а ладьевидная костка агаляецца шляхам рэзкага рассякання ўздоўж паўмесячнай і галоўкі прамянёвай ладьевидной звязкаў. (В) Вызначце вобласць разрыву касцяной цэлі ладьевидной косткі.
Разрэз даўжынёй 15-20 см робіцца праксімальней лініі каленнага сустава ўздоўж задняга краю медыяльнай сцегнавой мышцы, і мышца адводзіцца кпереді, каб адкрыць кровазабеспячэнне МФК (мал. 5). Кровазабеспячэнне МФК звычайна забяспечваецца сустаўнымі галінамі ДПС і СМПС, звычайна захопліваючы большую сустаўную галіну ДПС і адпаведную вену. Сасудзістая ножка вызваляецца праксімальней, асцярожна абараняючы надкосніцу і трафабластычныя сасуды на паверхні косці.
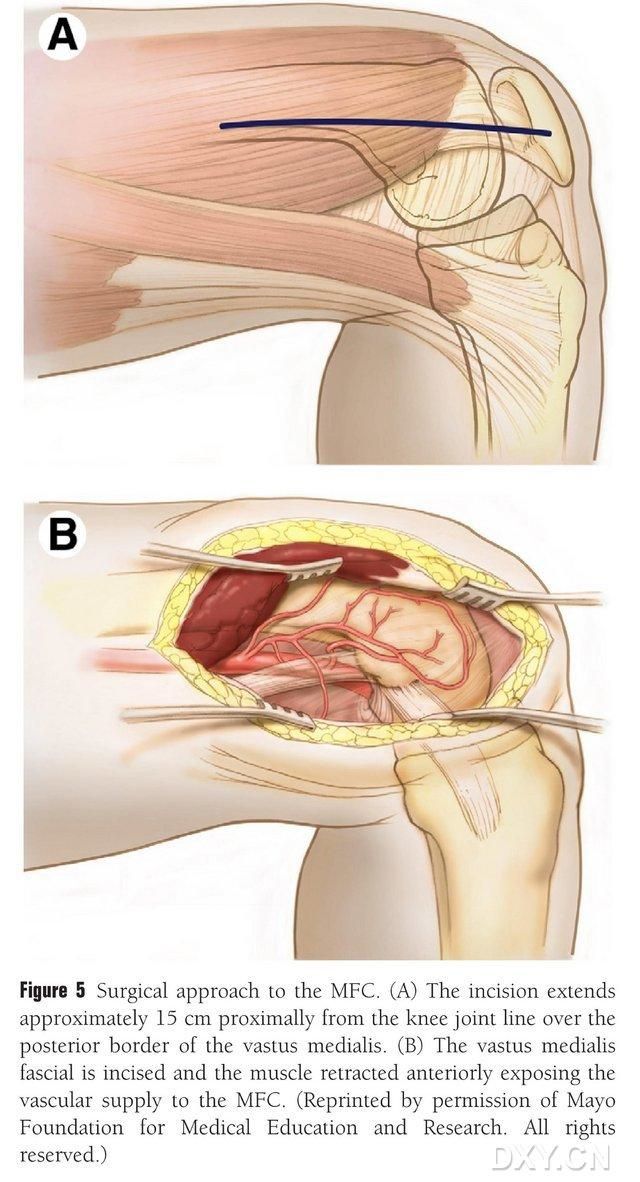
Малюнак 5. Хірургічны доступ да МФК: (А) Разрэз даўжынёй 15-20 см робіцца праксімальна ўздоўж задняга краю медыяльнай сцегнавой мышцы ад лініі каленнага сустава. (Б) Мышца адводзіцца наперад, каб адкрыць кровазабеспячэнне МФК.
Падрыхтоўка ладьевидной косткі
Дэфармацыя DISI ладьевидной косткі павінна быць выпраўлена, а вобласць касцявога трансплантата астэахандральнай косткі падрыхтавана перад імплантацыяй шляхам згінання запясця пад флюараскапіяй для аднаўлення нармальнага прамянёвага паўмесячнага вугла (малюнак 6). Штыфт Кіршнера даўжынёй 0,0625 фута (прыблізна 1,5 мм) прасвідроўваецца падскурна ад тыльнага да пястнага сустава для фіксацыі прамянёвага паўмесячнага сустава, і шчыліна паміж няправільным зрастаннем ладьевидной косткі агаляецца пры выпростванні запясця. Прастора пералому была ачышчана ад мяккіх тканін і дадаткова падпірана расцягвальнікам пласцін. Невялікая зваротна-паступальная піла выкарыстоўваецца для выраўноўвання косткі і забеспячэння таго, каб лоскут імплантата нагадваў больш прамавугольную структуру, чым клін, што патрабуе апрацоўкі шчыліны паміж ладьевидной косткай з больш шырокай шчылінай на далоневым баку, чым на тыльным. Пасля адкрыцця шчыліны дэфект вымяраецца ў трох вымярэннях, каб вызначыць працягласць касцявога трансплантата, даўжыня якога звычайна складае 10-12 мм з усіх бакоў трансплантата.
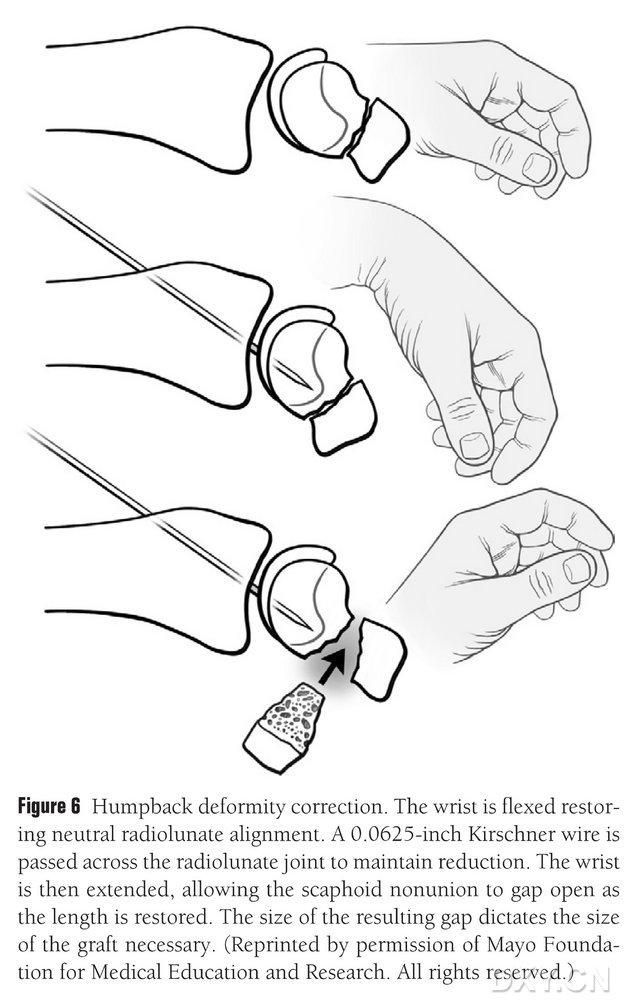
Малюнак 6. Карэкцыя дэфармацыі ладьевидной косткі ў бок выгібу з дапамогай флюараскапічнага згінання запясця для аднаўлення нармальнага прамянёва-месяцовага сустава. Штыфт Кіршнера даўжынёй 0,0625 фута (прыблізна 1,5 мм) прасвідроўваецца падскурна ад тыльнага да пястнага сустава для фіксацыі прамянёва-месяцовага сустава, агаляючы няправільна зрастаную шчыліну ладьевидной косткі і аднаўляючы нармальную вышыню ладьевидной косткі пры выпрастанні запясця, прычым памер шчыліны прадказвае памер лоскута, які трэба будзе перахапіць.
Остеатамія
У якасці зоны выдалення косткі выбіраецца васкулярызаваная вобласць медыяльнага мышчалка сцегнавой косткі, і зона выдалення косткі належным чынам пазначаецца. Будзьце асцярожныя, каб не пашкодзіць медыяльную калатэральную звязку. Надкосніца разразаецца, і прастакутны касцяны лоскут адпаведнага памеру для патрэбнага лоскута выразаецца сабяздымальнай пілой, прычым другі касцяны блок выразаецца пад вуглом 45° уздоўж аднаго боку, каб забяспечыць цэласнасць лоскута (мал. 7). Неабходна сачыць за тым, каб не аддзяліць надкосніцу, кортыкальную косць і губчастую косць лоскута. Жгут ніжняй канечнасці неабходна адпусціць, каб назіраць за прытокам крыві праз лоскут, і сасудзістую ножку трэба вызваліць праксімальна не менш за 6 см, каб забяспечыць наступнае сасудзістае анастамозаванне. Пры неабходнасці невялікая колькасць губчастай косці можа быць прадоўжана ў межах мышчалка сцегнавой косткі. Дэфект мышчалка сцегнавой косткі запаўняецца заменнікам касцявога трансплантата, разрэз дрэнуецца і зашываецца пласт за пластом.
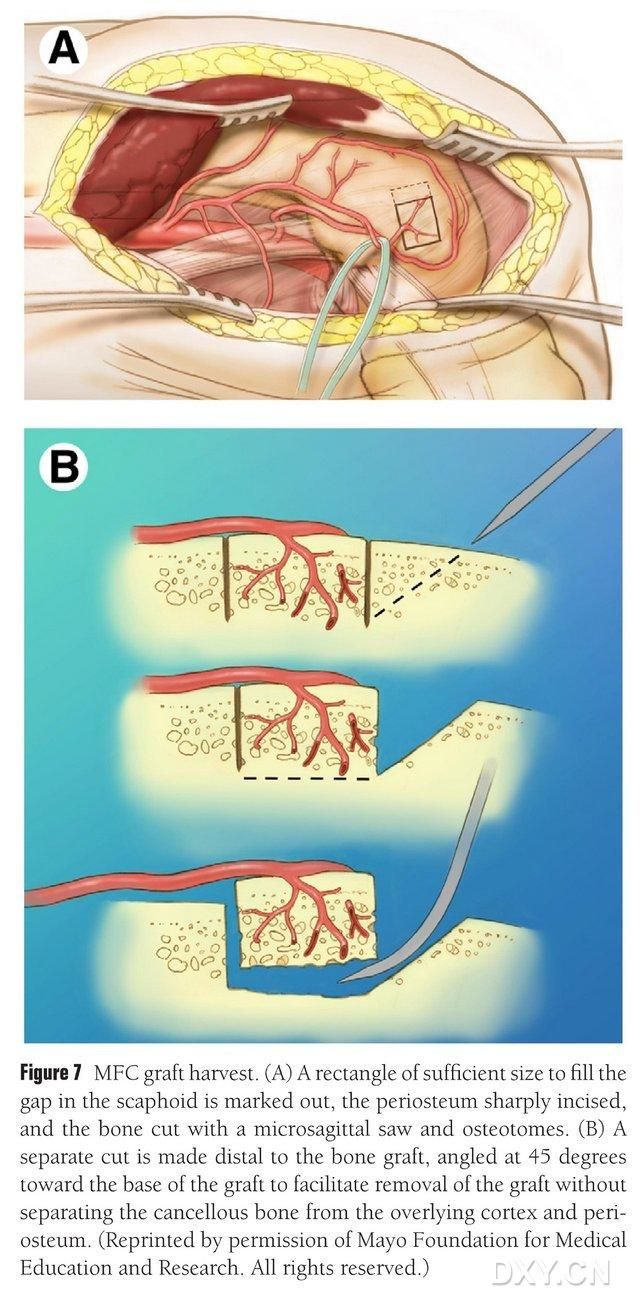
Малюнак 7. Выдаленне касцявога лоскута МФК. (А) Пазначаецца зона остеатаміі, дастатковая для запаўнення ладьевидной прасторы, разразаецца надкосніца, і прастакутны касцявы лоскут адпаведнага памеру выразаецца саблёчнай пілой. (Б) Другі кавалак косткі выразаецца ўздоўж аднаго боку пад вуглом 45°, каб забяспечыць цэласнасць лоскута.
Імплантацыя і фіксацыя лоскута
Касцяны лоскут абразаюць да патрэбнай формы, асцярожна, каб не сціскаць сасудзістую ножку і не агаляць надкосніцу. Лоскут акуратна імплантуюць у вобласць дэфекту ладьевидной косткі, пазбягаючы перкусіі, і фіксуюць полымі ладьевидными шрубамі. Пры гэтым сочаць за тым, каб далонны край імплантаванага касцявога блока знаходзіўся на адным узроўні з далонным краем ладьевидной косткі або каб ён быў злёгку ўціснуты, каб пазбегнуць уціскання. Для пацверджання марфалогіі ладьевидной косткі, лініі сілы і становішча шруб была праведзена флюараскапія. Анастамазуюць артэрыю сасудзістага лоскута з прамянёвай артэрыяй канец у бок, а вянозны кончык - з венай-спадарожніцай прамянёвай артэрыі канец у канец (малюнак 8). Сустаўная капсула аднаўляецца, але сасудзістая ножка застаецца незакранутай.
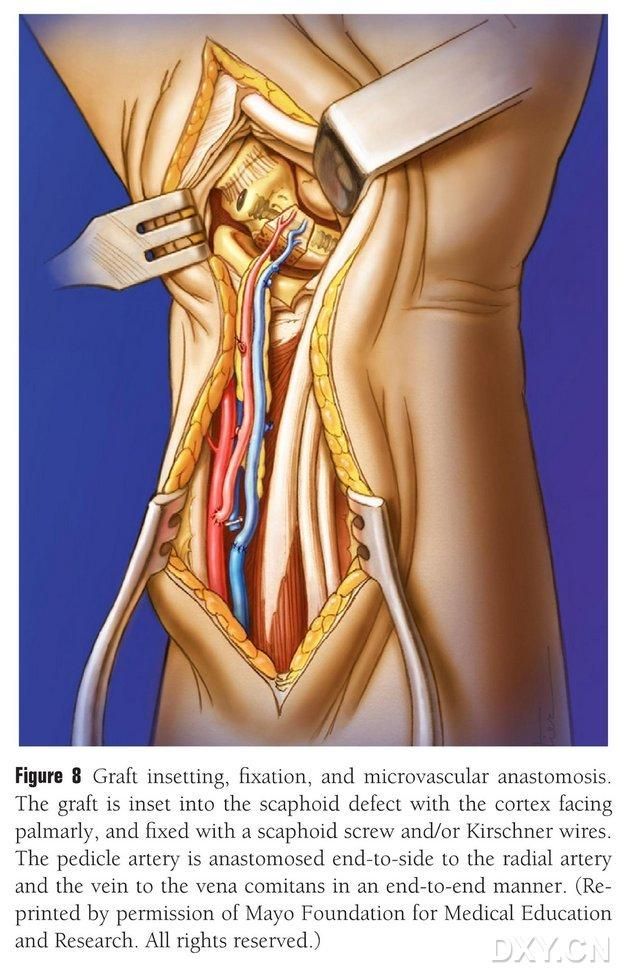
Малюнак 8. Імплантацыя, фіксацыя і сасудзісты анастамоз касцявога лоскута. Касцявы лоскут акуратна імплантуюць у вобласць дэфекту ладьевидной косткі і фіксуюць полымі ладьевидными шрубамі або штыфтамі Кіршнера. Пры гэтым сочаць за тым, каб пястны край імплантаванага касцявога блока знаходзіўся на адным узроўні з пястным краем ладьевидной косткі або быў злёгку ўціснуты, каб пазбегнуць уціскання. Анастамоз сасудзістай артэрыі лоскута з прамянёвай артэрыяй выконвалі канец у канец, а кончыка вены з венай-спадарожніцай прамянёвай артэрыі — канец у канец.
Пасляаперацыйная рэабілітацыя
Аспірын прымаюць перорально па 325 мг у дзень (на працягу 1 месяца), дапускаецца пасляаперацыйная нагрузка на пашкоджаную канечнасць, тармажэнне каленам можа паменшыць дыскамфорт пацыента ў залежнасці ад здольнасці пацыента рухацца ў патрэбны час. Кантралатэральная падтрымка адной мыліцай можа паменшыць боль, але доўгатэрміновая падтрымка мыліцамі не патрэбна. Швы былі зняты праз 2 тыдні пасля аперацыі, і гіпсавая павязка Мюнстэра або доўгая гіпсавая павязка трымалася на працягу 3 тыдняў. Пасля гэтага кароткая гіпсавая павязка выкарыстоўваецца да поўнага гаення пералому. Рэнтгенаўскія здымкі робяцца з інтэрвалам у 3-6 тыдняў, і гаенне пералому пацвярджаецца з дапамогай КТ. Пасля гэтага варта паступова пачынаць актыўныя і пасіўныя практыкаванні на згінанне і разгінанне, а інтэнсіўнасць і частату практыкаванняў варта паступова павялічваць.
Асноўныя ўскладненні
Асноўнымі ўскладненнямі каленнага сустава з'яўляюцца боль у калене або пашкоджанне нерва. Боль у калене ў асноўным узнікала на працягу 6 тыдняў пасля аперацыі, і ніякай страты адчувальнасці або балючай неўрыномы з-за пашкоджання падскурнага нерва не выяўлена. Асноўнымі ўскладненнямі запясця былі незарастанне рэфрактарнай косткі, боль, скаванасць суставаў, слабасць, прагрэсавальны астэаартроз прамянёва-запясцевай або міжзапясцевай костак, а таксама паведамлялася пра рызыку перыостальнай гетэратапічнай акасцянення.
Бясплатная касцяная пласцінка медыяльнага мышчалка сцегнавой косткі з васкулярызацыяй пры незарастаннях ладьепадобнай косткі з аваскулярным некрозам праксімальнага полюса і калапсам запясця
Час публікацыі: 28 мая 2024 г.










