За апошнія некалькі дзесяцігоддзяў частата пераломаў праксімальнага аддзела плечавой косткі (ППР) павялічылася больш чым на 28%, а частата хірургічных умяшанняў — больш чым на 10% у пацыентаў ва ўзросце 65 гадоў і старэй. Відавочна, што зніжэнне шчыльнасці касцей і павелічэнне колькасці падзенняў з'яўляюцца асноўнымі фактарамі рызыкі ў расце колькасці пажылога насельніцтва. Нягледзячы на тое, што для лячэння зрушаных або нестабільных ППР даступныя розныя хірургічныя метады лячэння, няма адзінай думкі аб найлепшым хірургічным падыходзе для пажылых людзей. Распрацоўка вуглавых стабілізуючых пласцін забяспечыла варыянт хірургічнага лячэння ППР, але неабходна ўлічваць высокі ўзровень ускладненняў, які дасягае 40%. Найбольш частымі з іх з'яўляюцца калапс аддукцыі са зрушэннем шрубы і аваскулярны некроз (АВН) галоўкі плечавой косткі.
Анатамічнае ўпраўленне пералому, аднаўленне моманту плечавой косткі і дакладная падскурная фіксацыя шрубы могуць паменшыць колькасць такіх ускладненняў. Фіксацыю шрубай часта цяжка дасягнуць з-за пагаршэння якасці косткі праксімальнага аддзела плечавой косткі, выкліканага астэапарозам. Для вырашэння гэтай праблемы новым падыходам да паляпшэння трываласці фіксацыі імплантата з'яўляецца ўмацаванне інтэрфейсу костка-шруба пры нізкай якасці косткі шляхам нанясення поліметылметакрылатнага (ПММА) касцявога цэменту вакол кончыка шрубы.
Мэтай гэтага даследавання была ацэнка і аналіз радыяграфічных вынікаў лячэння плоскасухіх фістул пад вуглом, якія прайшлі лячэнне вуглавымі стабілізуючымі пласцінамі і дадатковай шрубавай аугментацыяй у пацыентаў старэйшых за 60 гадоў.
Ⅰ.Матэрыял і метад
Усяго 49 пацыентам была праведзена вуглавая стабілізацыя пласцін і дадатковая цэментная аугментацыя шрубамі для ПГФ, а 24 пацыенты былі ўключаны ў даследаванне на падставе крытэрыяў уключэння і выключэння.
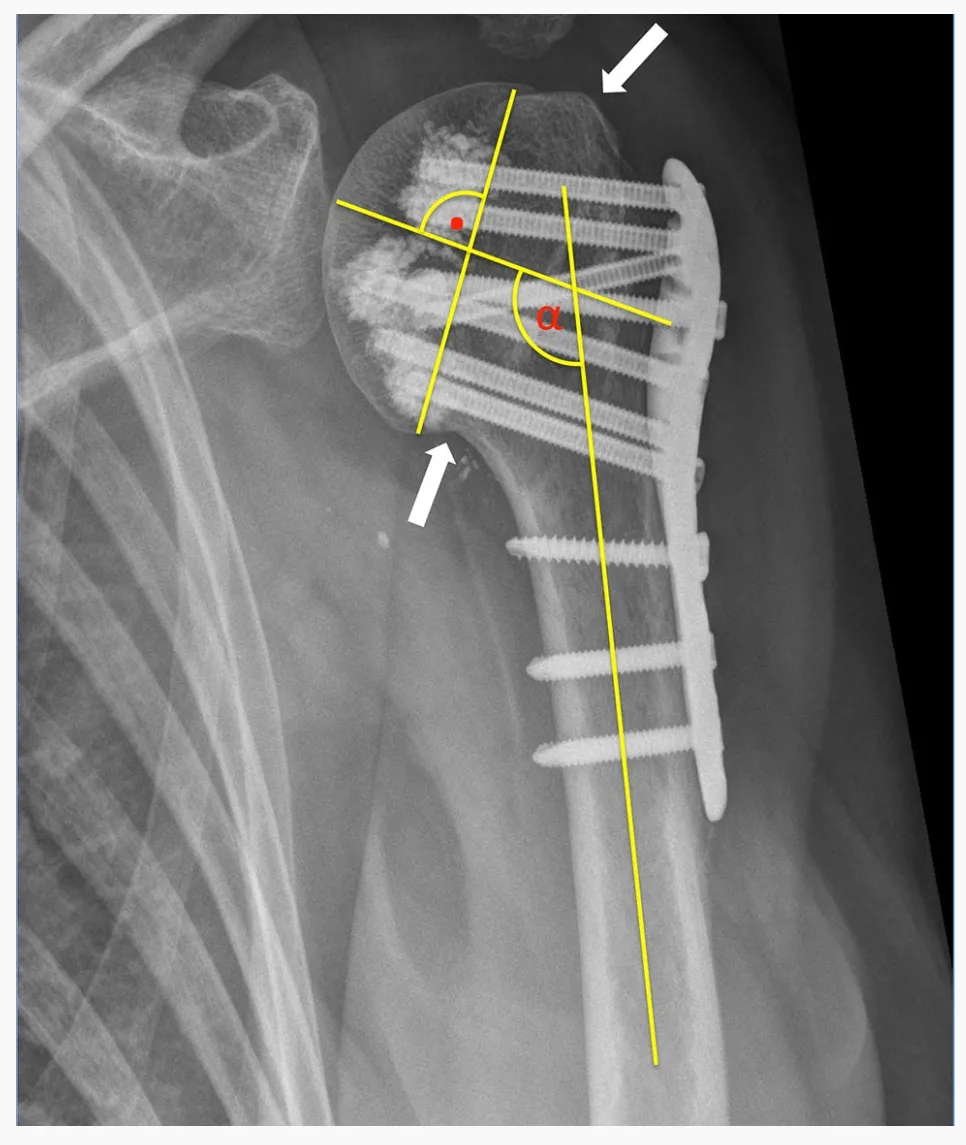
Усе 24 пераломы плечавой косткі (PHF) былі класіфікаваны з выкарыстаннем сістэмы класіфікацыі HGLS, прадстаўленай Суктанкарам і Хертэлем, з выкарыстаннем перадперацыйнай камп'ютэрнай тамаграфіі. Былі ацэнены перадперацыйныя і пасляаперацыйныя рэнтгенаграмы. Адэкватная анатамічная рэпазіцыя пералому лічылася дасягнутай, калі грудок галоўкі плечавой косткі быў паўторна рэпанаваны і паказваў зазор або зрушэнне менш за 5 мм. Аддукцыя-дэфармацыя вызначалася як нахіл галоўкі плечавой косткі адносна дыяфіза плечавой косткі менш за 125°, а вальгусная дэфармацыя — як нахіл больш за 145°.
Першаснае пранікненне шрубы вызначалася як пранікненне кончыка шрубы праз край кары галоўкі плечавой косткі. Другаснае зрушэнне пералому вызначалася як зрушэнне рэдукаванага бугра больш чым на 5 мм і/або змяненне вугла нахілу фрагмента галоўкі на кантрольнай рэнтгенаграме больш чым на 15° у параўнанні з інтрааперацыйнай рэнтгенаграмай.
Усе аперацыі былі выкананы праз вялікі дэльтапектарны доступ. Рэпазіцыя пералому і пазіцыянаванне пласціны былі выкананы стандартным спосабам. Пры тэхніцы цэментнай фіксацыі выкарыстоўвалася 0,5 мл цэменту для фіксацыі кончыка шрубы.
Пасля аперацыі была праведзена імабілізацыя пляча з выкарыстаннем індывідуальнай павязкі на руку на працягу 3 тыдняў. Раннія пасіўныя і актыўныя рухі з мадуляцыяй болю былі пачаты праз 2 дні пасля аперацыі для дасягнення поўнага аб'ёму рухаў.
II.Наступства.
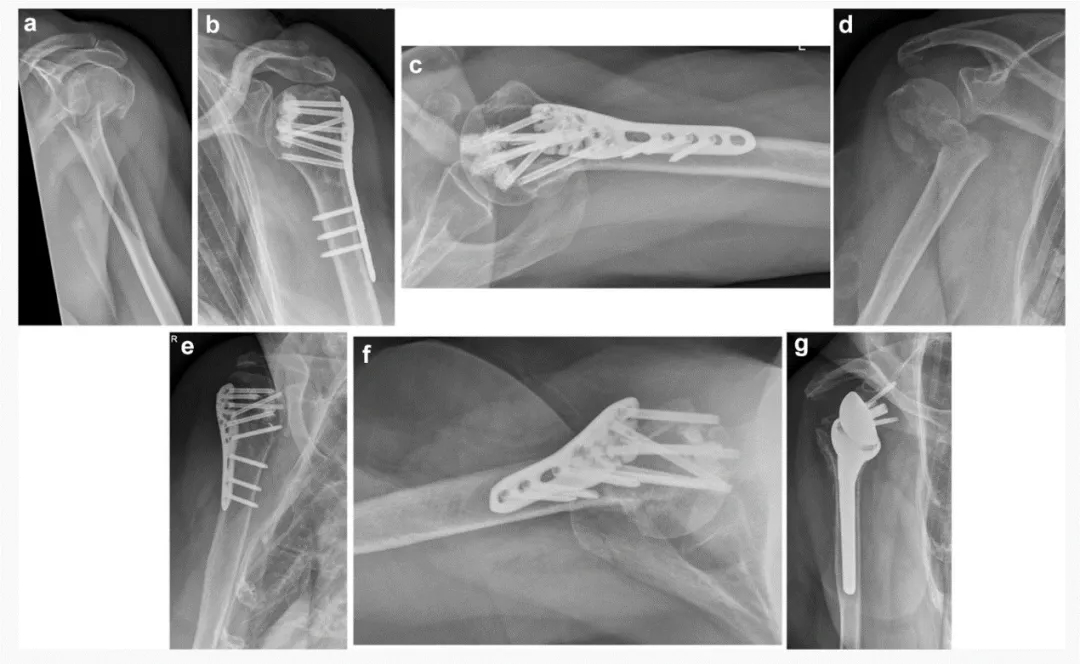
Вынікі: У даследаванне былі ўключаны дваццаць чатыры пацыенты з сярэднім узростам 77,5 гадоў (дыяпазон ад 62 да 96 гадоў). Дваццаць адна жанчына і тры мужчыны. Пяць двухчасткавых пераломаў, 12 трохчасткавых пераломаў і сем чатырохчасткавых пераломаў былі хірургічна апрацаваны з выкарыстаннем вуглавых стабілізуючых пласцін і дадатковай цэментна-шрубавай фіксацыі. Тры з 24 пераломаў былі пераломамі галоўкі плечавой косткі. Анатамічная рэпазіцыя была дасягнута ў 12 з 24 пацыентаў; поўная рэпазіцыя медыяльнай карыкальнай вобласці была дасягнута ў 15 з 24 пацыентаў (62,5%). Праз 3 месяцы пасля аперацыі ў 20 з 21 пацыента (95,2%) адбылося зрастанне пералому, за выключэннем 3 пацыентаў, якім спатрэбілася ранняя рэвізійная аперацыя.
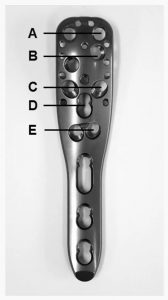


У аднаго пацыента праз 7 тыдняў пасля аперацыі развілося ранняе другаснае зрушэнне (ратацыя фрагмента галоўкі плечавой косткі да задняй часткі). Праз 3 месяцы пасля аперацыі была праведзена рэвізія з дапамогай зваротнага татальнага эндапратэзавання пляча. Першаснае пранікненне шрубы з-за невялікай унутрысустаўнай уцечкі цэменту (без значнай эрозіі сустава) назіралася ў 3 пацыентаў (у 2 з якіх былі пераломы галоўкі плечавой косткі) падчас пасляаперацыйнага рэнтгеналагічнага назірання. Пранікненне шрубы было выяўлена ў пласце C вуглавой стабілізуючай пласціны ў 2 пацыентаў і ў пласце E яшчэ ў аднаго (мал. 3). У 2 з гэтых 3 пацыентаў пасля развіўся аваскулярны некроз (АВН). Пацыентам была праведзена рэвізійная аперацыя з-за развіцця АВН (табліцы 1, 2).
Ⅲ.Абмеркаванне.
Найбольш распаўсюджаным ускладненнем пераломаў праксімальнага аддзела плечавой косткі (ППР), акрамя развіцця аваскулярнага некрозу (АВН), з'яўляецца зрушэнне шрубы з наступным калапсам аддукцыі фрагмента галоўкі плечавой косткі. Гэта даследаванне паказала, што цэментава-шрубавая аугментацыя прывяла да частаты зрашчэння 95,2% праз 3 месяцы, частаты другаснага зрушэння - 4,2%, частаты АВН - 16,7% і агульнай частаты рэвізій - 16,7%. Цэментава-шрубавая аугментацыя прывяла да частаты другаснага зрушэння 4,2% без калапсу аддукцыі, што ніжэй за паказчык у параўнанні з прыблізна 13,7-16% пры звычайнай вуглавой фіксацыі пласцінай. Мы настойліва рэкамендуем прыкласці намаганні для дасягнення адэкватнай анатамічнай рэпазіцыі, асабліва медыяльнай кары плечавой косткі пры вуглавой фіксацыі ППР пласцінай. Нават калі ўжываецца дадатковая аугментацыя кончыкам шрубы, неабходна ўлічваць вядомыя крытэрыі патэнцыйнай няўдачы.
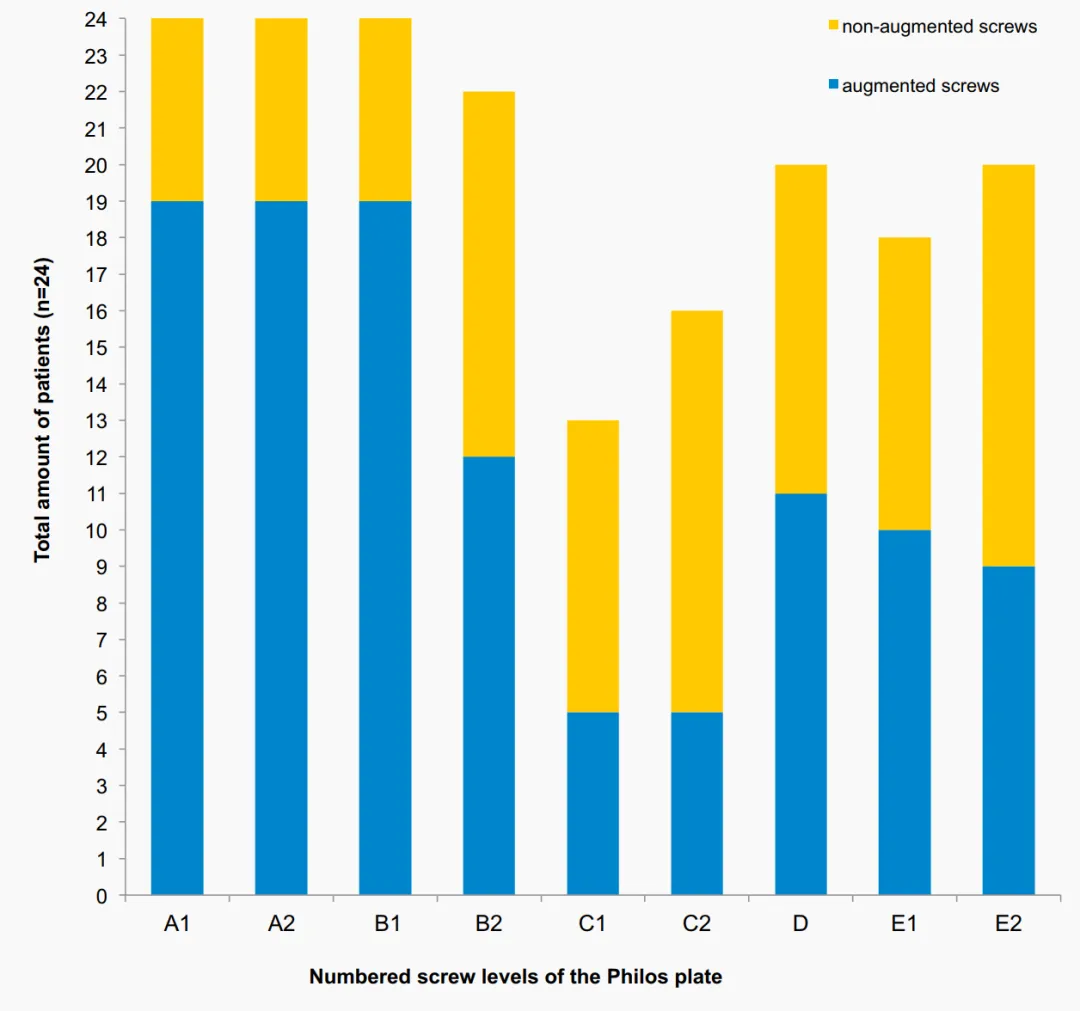
Агульны паказчык рэвізій у 16,7% з выкарыстаннем шрубавай аугментацыі ў гэтым даследаванні знаходзіцца ў ніжнім дыяпазоне раней апублікаваных паказчыкаў рэвізій для традыцыйных вуглавых стабілізуючых пласцін у галоўках стаматалагічных фізіятэрапеўтаў, якія паказалі паказчыкі рэвізій у пажылых людзей ад 13% да 28%. Чакання не патрабуецца. Праспектыўнае рандомізірованное кантраляванае шматцэнтравае даследаванне, праведзенае Хенггам і інш., не паказала карысці ад цэментнай шрубавай аугментацыі. Сярод 65 пацыентаў, якія прайшлі 1-гадовае назіранне, механічнае пашкоджанне адбылося ў 9 пацыентаў і ў 3 у групе аугментацыі. АВН назіралася ў 2 пацыентаў (10,3%) і ў 2 пацыентаў (5,6%) у групе без аугментацыі. У цэлым, істотных адрозненняў у частаце пабочных эфектаў і клінічных выніках паміж дзвюма групамі не было выяўлена. Нягледзячы на тое, што гэтыя даследаванні былі сканцэнтраваны на клінічных і радыялагічных выніках, яны не ацэньвалі рэнтгенаграмы так падрабязна, як гэта даследаванне. У цэлым, радыялагічна выяўленыя ўскладненні былі падобнымі да тых, што былі ў гэтым даследаванні. Ні ў адным з гэтых даследаванняў не паведамлялася пра ўнутрысустаўную ўцечку цэменту, за выключэннем даследавання Хенга і інш., якія назіралі гэтую неспрыяльную падзею ў аднаго пацыента. У дадзеным даследаванні першаснае пранікненне шрубы назіралася двойчы на ўзроўні C і адзін раз на ўзроўні E з наступнай унутрысустаўнай уцечкай цэменту без клінічнага значэння. Кантрастнае рэчыва ўводзілася пад флюараскапічным кантролем перад тым, як цэментавая аугментацыя на кожны шрубу была нанесена. Аднак, каб выключыць любое першаснае пранікненне шрубы перад нанясеннем цэменту, неабходна выканаць і больш уважліва ацаніць розныя рэнтгеналагічныя здымкі ў розных палажэннях рукі, якія варта ацаніць, каб выключыць любое першаснае пранікненне шрубы перад нанясеннем цэменту. Акрамя таго, варта пазбягаць цэментавага армавання шруб на ўзроўні C (дывергентная канфігурацыя шруб) з-за больш высокай рызыкі пранікнення асноўнага шрубы і наступнай уцечкі цэменту. Аугментацыя наканечнікам цэментнага шрубы не рэкамендуецца пацыентам з пераломамі галоўкі плечавай косткі з-за высокай патэнцыйнай уцечкі ўнутрысустаўнага тыпу, якая назіраецца пры гэтай схеме пералому (назіралася ў 2 пацыентаў).
VI. Заключэнне.
Пры лячэнні ПГФ вуглавастабілізаванымі пласцінамі з выкарыстаннем ПММА цэменту, аугментацыя наканечніка імплантата цэментным шрубам з'яўляецца надзейнай хірургічнай методыкай, якая паляпшае фіксацыю імплантата да косткі, што прыводзіць да нізкага ўзроўню другаснага зрушэння - 4,2% у пацыентаў з астэапарозам. У параўнанні з існуючай літаратурай, павышаная частата аваскулярнага некрозу (АВН) назіралася ў асноўным пры цяжкіх пераломах, і гэта неабходна ўлічваць. Перад нанясеннем цэменту неабходна старанна выключыць любую ўнутрысустаўную ўцечку цэменту шляхам увядзення кантраснага рэчыва. З-за высокай рызыкі ўнутрысустаўнай уцечкі цэменту пры пераломах галоўкі плечавой косткі мы не рэкамендуем аугментацыю наканечніка цэментным шрубам пры гэтым пераломе.
Час публікацыі: 06 жніўня 2024 г.










