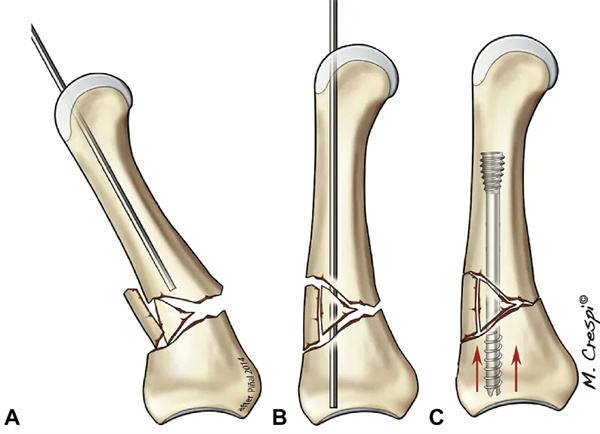
Папярочны пералом з лёгкім раздробненнем або без яго: у выпадку пералому пястной косткі (шыйкі або дыяфіза) упраўленне ажыццяўляецца ручным выцягваннем. Праксімальная фаланга пальца максімальна згінаецца, каб агаліць галоўку пястной косткі. Робіцца папярочны разрэз даўжынёй 0,5-1 см, і сухажылле разгінальніка адводзіцца падоўжна па сярэдняй лініі. Пад рэнтгенаскапічным кантролем мы ўвялі праваднік дыяметрам 1,0 мм уздоўж падоўжнай восі запясця. Канчык правадніка быў затуплены, каб пазбегнуць пранікнення ў кортыкальны пласт і палегчыць слізгаценне ў касцяным канале. Пасля таго, як становішча правадніка было вызначана рэнтгенаскапічна, субхандральная касцяная пласціна была рассверлена з выкарыстаннем толькі полага свердзела. Адпаведная даўжыня шрубы была разлічана па перадаперацыйных здымках. Пры большасці пераломаў пястной косткі, за выключэннем пятай пястной косткі, мы выкарыстоўваем шрубу дыяметрам 3,0 мм. Мы выкарыстоўвалі полыя шрубы AutoFIX без галоўкі (little Bone Innovations, Морысвіл, Пенсільванія). Максімальная даўжыня шрубы дыяметрам 3,0 мм складае 40 мм. Гэта карацей за сярэднюю даўжыню пястной косткі (прыблізна 6,0 см), але дастаткова доўга, каб зачапіць разьбу ў даўгаватым мозгу для надзейнай фіксацыі шрубы. Дыяметр даўгаватай косткі пятай пястной косткі звычайна вялікі, і тут мы выкарыстоўвалі шрубу дыяметрам 4,0 мм з максімальным дыяметрам да 50 мм. У канцы працэдуры мы сочым за тым, каб хваставая разьба цалкам была пахавана пад лініяй храстка. І наадварот, важна пазбягаць занадта глыбокай імплантацыі пратэза, асабліва ў выпадку пераломаў шыйкі.
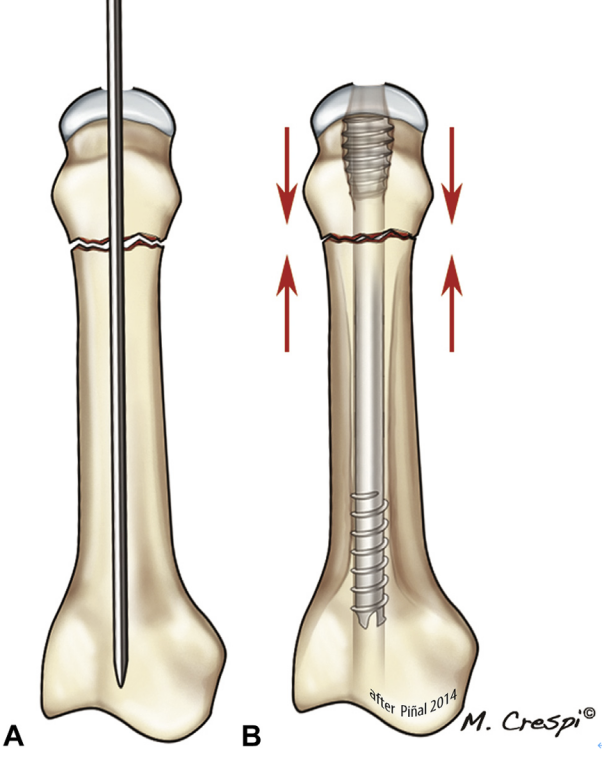
Мал. 14. На малюнку А тыповы пералом шыі неаскалячаны, і галоўка патрабуе мінімальнай глыбіні, бо кара галаўнога мозгу В будзе сціснутая.
Хірургічны падыход пры папярочным пераломе праксімальнай фалангі быў падобным (мал. 15). Мы зрабілі папярочны разрэз 0,5 см на галоўцы праксімальнай фалангі, максімальна згінаючы праксімальны міжфалангавы сустаў. Сухажыллі былі аддзелены і адведзены падоўжна, каб агаліць галоўку праксімальнай фалангі. Пры большасці пераломаў праксімальнай фалангі мы выкарыстоўваем шрубу 2,5 мм, але для больш буйных фаланг мы выкарыстоўваем шрубу 3,0 мм. Максімальная даўжыня CHS 2,5 мм, якая выкарыстоўваецца ў цяперашні час, складае 30 мм. Мы сочым за тым, каб не перацягваць шрубы. Паколькі шрубы самасвідруючыя і саманаразальныя, яны могуць пранікаць у аснову фалангі з мінімальным супраціўленнем. Падобная методыка выкарыстоўвалася пры пераломах сярэдняй фалангі фаланг, прычым разрэз пачынаўся з галоўкі сярэдняй фалангі, каб дазволіць рэтраграднае размяшчэнне шруб.
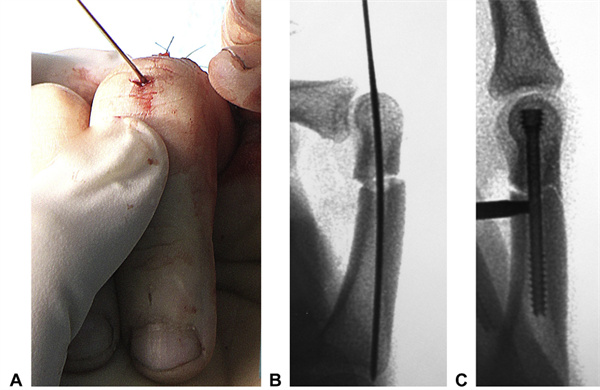
Мал. 15. Інтрааперацыйны выгляд выпадку папярочнай фалангі. АА 1-міліметровы праваднік быў усталяваны праз невялікі папярочны разрэз уздоўж падоўжнай восі праксімальнай фалангі. Б Праваднік быў усталяваны для дакладнай рэгулявання рэпазіцыі і карэкцыі любых ратацый. КА 2,5-міліметровы CHS быў устаўлены і пахаваны ў галаве. З-за асаблівай формы фаланг, кампрэсія можа прывесці да аддзялення пястной кары. (Той жа пацыент, што і на малюнку 8)
Аскепкавыя пераломы: непадтрымоўванае сцісканне падчас устаўкі CHS можа прывесці да скарачэння пястных костак і фаланг (мал. 16). Такім чынам, нягледзячы на тое, што выкарыстанне CHS у прынцыпе забаронена ў такіх выпадках, мы знайшлі рашэнне для двух найбольш распаўсюджаных сцэнарыяў, з якімі мы сутыкаемся.
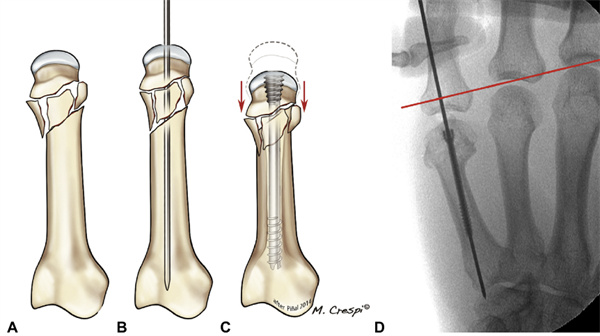
МАЛЮНАК 16 AC Калі пералом не мае кортикальной падтрымкі, зацягванне шруб прывядзе да яго калапсу, нягледзячы на поўную рэпазіцыю.D Тыповыя прыклады з серыі аўтараў, якія адпавядаюць выпадкам максімальнага скарачэння (5 мм). Чырвоная лінія адпавядае пястнай лініі.
Пры пераломах падпястной косткі мы выкарыстоўваем мадыфікаваную тэхніку, заснаваную на архітэктурнай канцэпцыі бандажа (г.зн. структурныя элементы, якія выкарыстоўваюцца для падтрымкі або ўзмацнення каркаса, супраціўляючыся падоўжнаму сцісканню і, такім чынам, падтрымліваючы яго). Фарміруючы Y-вобразную форму з дапамогай двух шруб, галоўка пястной косткі не руйнуецца; мы назвалі гэта Y-вобразнай бандажай. Як і ў папярэднім метадзе, уводзіцца падоўжны накіроўвалы дрот дыяметрам 1,0 мм з тупым канцом. Захоўваючы правільную даўжыню пястной косткі, уводзіцца яшчэ адзін накіроўвалы дрот, але пад вуглом да першага накіроўвальнага дрота, тым самым утвараючы трохкутную структуру. Абодва накіроўвальныя дрот былі пашыраны з дапамогай накіраванага зенкоўвання для пашырэння даўгаватага мозгу. Для аксіяльных і касых шруб мы звычайна выкарыстоўваем шрубы дыяметрам 3,0 мм і 2,5 мм адпаведна. Спачатку ўводзіцца аксіяльны шруба, пакуль хваставая разьба не будзе на адным узроўні з храстком. Затым уводзіцца афсетны шруба адпаведнай даўжыні. Паколькі ў медулярным канале недастаткова месца для двух шруб, даўжыню касых шруб неабходна старанна разлічыць, і аксіяльныя шрубы варта мацаваць да аксіяльных шруб толькі пасля таго, як яны дастаткова пагружаныя ў галоўку пястной косткі, каб забяспечыць належную стабільнасць без выступання шрубы. Затым першы шруба прасоўваецца наперад, пакуль ён цалкам не пагружаецца. Гэта дазваляе пазбегнуць аксіяльнага скарачэння пястной косткі і калапсу галоўкі, чаго можна пазбегнуць з дапамогай касых шруб. Мы часта праводзім флюараскапічныя даследаванні, каб пераканацца ў адсутнасці калапсу і ў тым, што шрубы злучаны ў медулярным канале (мал. 17).
Малюнак 17. Тэхналогія Y-вобразнага кранштэйна пераменнага току
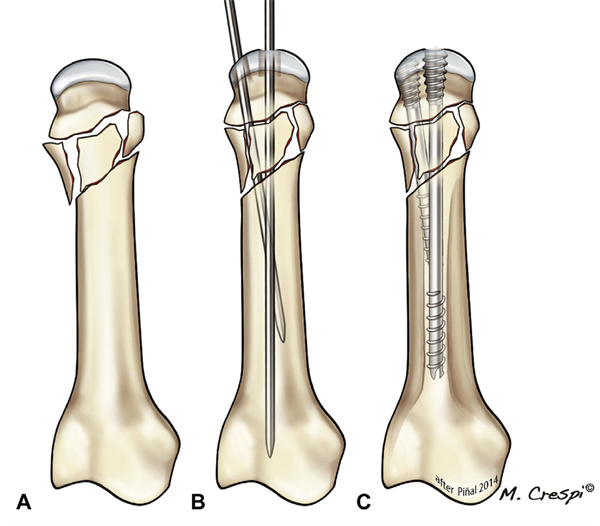
Калі раздробненне закранула дорсальную кару ў асновы праксімальнай фалангі, мы распрацавалі мадыфікаваны метад; мы назвалі яго аксіяльным фіксаваннем, таму што шруба дзейнічае як бэлька ўнутры фалангі. Пасля аднаўлення праксімальнай фалангі аксіяльны накіроўвальны дрот быў уведзены ў медулярны канал як мага дарсней. Затым устаўляецца CHS крыху карацейшы за агульную даўжыню фалангі (2,5 або 3,0 мм), пакуль яго пярэдні канец не сустрэнецца з субхондральнай пласцінай у асновы фалангі. У гэты момант каўдальная разьба шрубы фіксуецца ў медулярным канале, такім чынам выконваючы ролю ўнутранай апоры і фіксуючы аснову фалангі. Для прадухілення пранікнення сустава неабходныя некалькі флюараскапічных даследаванняў (малюнак 18). У залежнасці ад характару пералому могуць спатрэбіцца іншыя шрубы або камбінацыі прылад унутранай фіксацыі (малюнак 19).
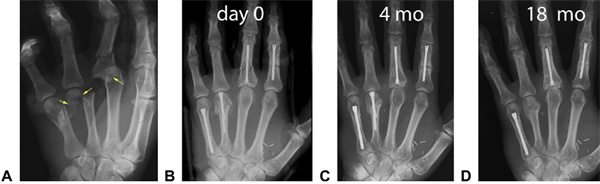
Малюнак 19: Розныя метады фіксацыі ў пацыентаў з траўмамі ад раздушвання. Цяжкі асколкавы падпястковы пералом безназоўнага пальца са складаным вывіхам асновы сярэдняга пальца (жоўтая стрэлка паказвае на вобласць асколкавага пералому).B Выкарыстоўвалася стандартная 3,0 мм хірургія хірургіі паказальнага пальца, 3,0 мм парацэнтэз асколкавага сярэдняга пальца, Y-падобная падтрымка безназоўнага пальца (і аднаэтапная шчэпка дэфекту) і 4,0 мм хірургія хірургіі мезенца.F Для пакрыцця мяккіх тканін выкарыстоўваліся свабодныя лоскуты.C Рэнтгенаграмы праз 4 месяцы. Пястная костка мезенца зажыла. У іншых месцах утварыліся касцяныя струпы, што сведчыць аб другасным гаенні пералому.D Праз год пасля аварыі лоскут быў выдалены; хоць і бессімптомна, з пястнай косткі безназоўнага пальца быў выдалены шруба з-за падазрэнні на ўнутрысустаўнае пранікненне. Добрыя вынікі (≥240° TAM) былі атрыманы ў кожным пальцы падчас апошняга візіту. Змены ў пястна-фалангавым суставе сярэдняга пальца былі відавочныя праз 18 месяцаў.
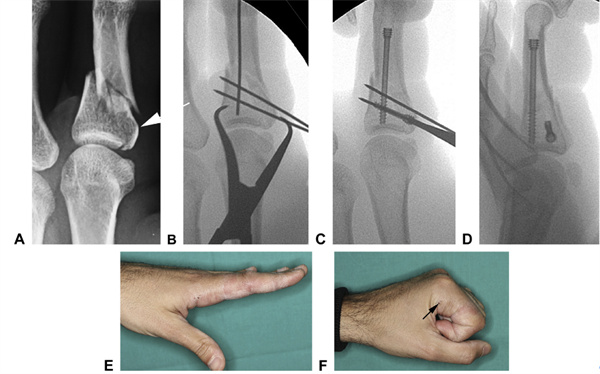
Мал. 20 А Пералом паказальнага пальца з унутрысустаўным пашырэннем (паказаны стрэлкамі), які быў пераўтвораны ў больш просты пералом шляхам B часовай фіксацыі сустаўнага пералому з дапамогай К-спіралі.C Гэта стварыла стабільную аснову, у якую быў устаўлены падоўжны шруба.D Пасля фіксацыі канструкцыя была ацэненая як стабільная, што дазваляе неадкладны актыўны рух.E,F Дыяпазон рухаў праз 3 тыдні (стрэлкі пазначаюць кропкі ўваходу базальных шруб)
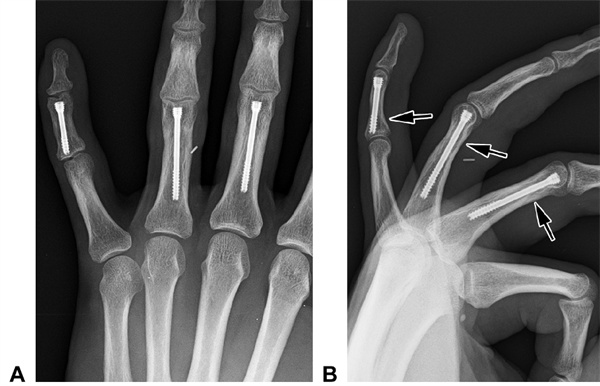
Мал. 21. Задняя артастатычная і бакавая B-рэнтгенаграмы пацыента А. Тры папярочныя пераломы пацыента (пазначаныя стрэлкамі) былі апрацаваны 2,5-мм канюляванымі шрубамі. Праз 2 гады істотных змен у міжфалангавых суставах не назіралася.
Час публікацыі: 18 верасня 2024 г.










