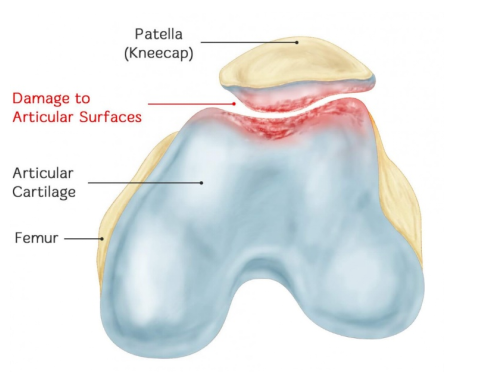
Надкаленнік, шырока вядомы як каленная чашачка, — гэта сесамападобная костка, якая ўтвараецца ў сухажыллі чатырохгаловай мышцы сцягна, і таксама з'яўляецца найбуйнейшай сесамападобнай косткай у целе. Яна плоская і мае форму праса, размешчана пад скурай і лёгка намацваецца. Косць шырокая ўверсе і накіравана ўніз, з шурпатай пярэдняй часткай і гладкай задняй. Яна можа рухацца ўверх і ўніз, налева і направа і абараняе каленны сустаў. Задняя частка надкаленніка гладкая і пакрыта храстком, злучаецца з паверхняй надкаленніка сцегнавой косткі. Пярэдняя частка шурпатая, і праз яе праходзіць сухажылле чатырохгаловай мышцы сцягна.
Патэлярная хандрамаляцыя — распаўсюджанае захворванне каленнага сустава. У мінулым гэта захворванне было распаўсюджана сярод людзей сярэдняга і сталага ўзросту. Цяпер, з папулярызацыяй спорту і фітнесу, гэта захворванне таксама мае высокі ўзровень распаўсюджанасці сярод моладзі.
I. Што такое сапраўднае значэнне і прычына хондрамаляцыі надколенніка?
Хандрамаляцыя надкаленніка (ХПН) — гэта астэаартроз патэлафемаральнага сустава, выкліканы хранічным пашкоджаннем паверхні храстка надкаленніка, што прыводзіць да ацёку, расколін, разбурэння, эрозіі і адслойвання храстка. Нарэшце, храсток процілеглага мышчалка сцегнавой косткі таксама перажывае тыя ж паталагічныя змены. Сапраўднае значэнне ХПН заключаецца ў наступным: адбываецца паталагічнае змяненне храстка надкаленніка, якое адначасова з'яўляецца паталагічным змяненнем, і адначасова з'яўляюцца такія сімптомы і прыкметы, як боль у надкаленніку, гук трэння надкаленніка і атрафія чатырохгаловай мышцы сцягна.
Паколькі сустаўны храсток не мае нервовай інервацыі, механізм болю, выкліканага хондрамаляцыяй, да гэтага часу незразумелы. Хондрамаляцыя надколенніка з'яўляецца вынікам сумеснага ўздзеяння некалькіх фактараў. Розныя фактары, якія выклікаюць змены ціску ў патэлафемаральным суставе, з'яўляюцца знешнімі прычынамі, у той час як аўтаімунныя рэакцыі, дыстрафія храстка і змены ўнутрыкоснага ціску з'яўляюцца ўнутранымі прычынамі хондрамаляцыі надколенніка.
II. Найбольш важнай асаблівасцю хондрамаляцыі надколенніка з'яўляюцца спецыфічныя паталагічныя змены. Такім чынам, з пункту гледжання паталагічных змен, як класіфікуецца хондрамаляцыя надколенніка?
Інсал апісаў чатыры паталагічныя стадыі КМП: I стадыя — размякчэнне храстка, выкліканае ацёкам, II стадыя — з-за расколін у размякчанай зоне, III стадыя — фрагментацыя сустаўнага храстка; IV стадыя адносіцца да эразійных змен пры астэаартрозе і агалення субхандральнай косткі на сустаўнай паверхні.
Сістэма класіфікацыі Аўтэрбрыджа найбольш карысная для ацэнкі паражэнняў сустаўнага храстка надкаленніка пад прамой візуалізацыяй або артраскапіяй. Сістэма класіфікацыі Аўтэрбрыджа выглядае наступным чынам:
I ступень: размякчаны толькі сустаўны храсток (закрытае размякчэнне храстка). Звычайна для ацэнкі патрабуецца тактыльная зваротная сувязь з дапамогай зонда або іншага прыбора.
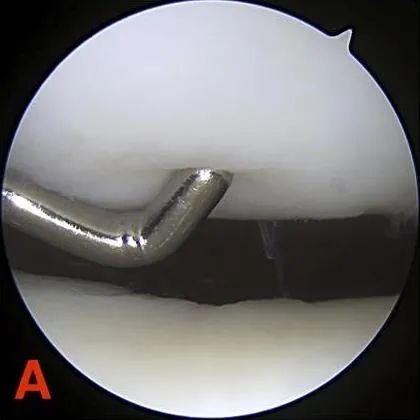
II ступень: дэфекты частковай таўшчыні, якія не перавышаюць 1,3 см (0,5 цалі) у дыяметры або дасягаюць субхандральнай косткі.
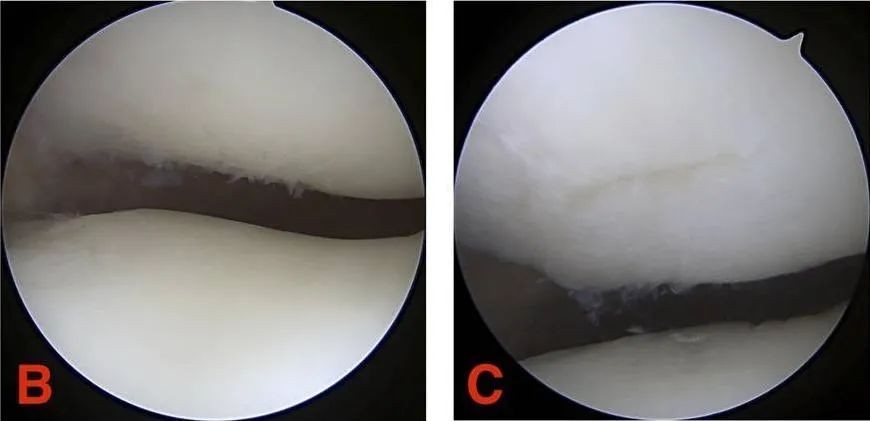
III ступень: храстковая шчыліна больш за 1,3 см (1/2 цалі) у дыяметры і распаўсюджваецца да субхандральнай косці.
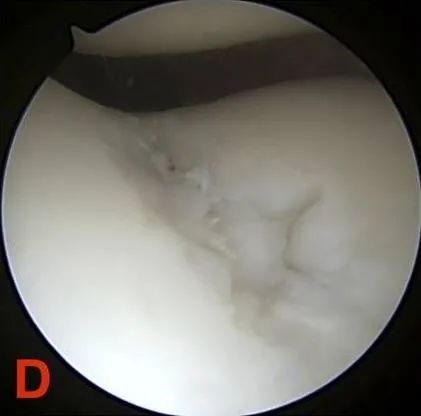
IV ступень: агаленне субхондральнай косткі.
III. Як паталогія, так і класіфікацыя адлюстроўваюць сутнасць хондрамаляцыі надколенніка. Дык якія ж найбольш значныя прыкметы і абследаванні для дыягностыкі хондрамаляцыі надколенніка?
Дыягназ у асноўным грунтуецца на болі за надкаленнікам, які выклікаецца тэстам сцірання надкаленнікам і тэстам прысяданняў на адной назе. Неабходна засяродзіцца на тым, каб адрозніць, ці мае месца камбінаванае пашкоджанне меніска і траўматычны артрыт. Аднак няма карэляцыі паміж цяжарам хондрамаляцыі надкаленніка і клінічнымі сімптомамі болевага сіндрому пярэдняй часткі калена. МРТ з'яўляецца больш дакладным дыягнастычным метадам.
Найбольш распаўсюджаным сімптомам з'яўляецца тупы боль за надкаленніком і ўнутры калена, які ўзмацняецца пасля фізічнай нагрузкі або пад'ёму ці спуску па лесвіцы.
Пры фізічным абследаванні выяўляецца відавочная хваравітасць у вобласці надкаленніка, перыпатэлы, краю надкаленніка і задняй часткі надкаленніка, якая можа суправаджацца болем пры слізганні ў вобласці надкаленніка і гукам трэння аб надкаленнік. Могуць назірацца выпат у суставе і атрафія чатырохгаловай мышцы сцягна. У цяжкіх выпадках згінанне і разгінанне калена абмежаваныя, і пацыент не можа стаяць на адной назе. Падчас тэсту на кампрэсію надкаленніка адчуваецца моцны боль за надкаленнікам, што сведчыць аб пашкоджанні сустаўнага храстка надкаленніка, што мае дыягнастычнае значэнне. Тэст на трывогу часта станоўчы, як і тэст на прысяданне. Калі калена згінаецца на 20°-30°, калі дыяпазон унутранага і знешняга руху надкаленніка перавышае 1/4 папярочнага дыяметра надкаленніка, гэта сведчыць аб падвывіху надкаленніка. Вымярэнне вугла Q згінання калена 90° можа адлюстроўваць анамальную траекторыю руху надкаленніка.
Найбольш надзейным дапаможным абследаваннем з'яўляецца МРТ, якая паступова замяніла артраскапію і стала неінвазіўным і надзейным метадам дыягностыкі кардыяміялгічнай монастырскай інфекцыі (КМП). Візуалізацыйныя даследаванні ў асноўным сканцэнтраваны на наступных параметрах: вышыня надкаленніка (індэкс Катона, PH), вугал блокавай баразны сцегнавой косткі (FTA), суадносіны латэральнай паверхні блокавай баразны сцегнавой косткі (SLFR), вугал прылягання надкаленніка (PCA), вугал нахілу надкаленніка (PTA), сярод якіх PH, PCA і PTA з'яўляюцца надзейнымі параметрамі каленнага сустава для дапаможнай дыягностыкі ранняй КМП.
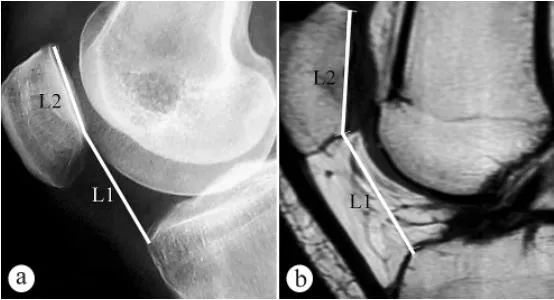
Для вымярэння вышыні надколенніка (індэкс Катона, PH) выкарыстоўваліся рэнтгенаграфія і МРТ: а. Аксіяльная рэнтгенаграфія ў становішчы стоячы з нагрузкай на калена, сагнутым пад вуглом 30°, б. МРТ у становішчы з сагнутым пад вуглом 30° каленам. L1 — вугал нахілу надколенніка, які ўяўляе сабой адлегласць ад самай нізкай кропкі паверхні патэлафемаральнага сустава да пярэдняга верхняга вугла контуру плато большеберцовой косткі, L2 — даўжыня паверхні патэлафемаральнага сустава, а індэкс Катона = L1/L2.
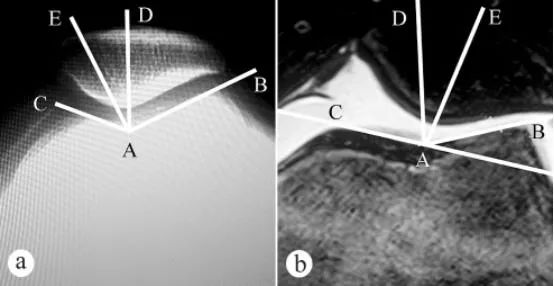
Кут блокавай баразны сцегнавой косткі і кут прылягання надкаленніка (КБК) вымяраліся з дапамогай рэнтгенаграфіі і МРТ: а. Аксіяльны рэнтгенаграме з каленам, сагнутым пад вуглом 30° у становішчы стоячы з апорай на вагу; б. МРТ з каленам, сагнутым пад вуглом 30°. Кут блокавай баразны сцегнавой косткі складаецца з дзвюх ліній, а менавіта: самай нізкай кропкі А блокавай баразны сцегнавой косткі, самай высокай кропкі С медыяльнай блокавай сустаўнай паверхні і самай высокай кропкі В латэральнай блокавай сустаўнай паверхні. ∠BAC - кут блокавай баразны сцегнавой косткі. Кут блокавай баразны сцегнавой косткі быў намаляваны на аксіяльным здымку надкаленніка, а затым была праведзена бісектрыса AD лініі ∠BAC. Затым была праведзена прамая лінія AE ад самай нізкай кропкі А блокавай баразны сцегнавой косткі як пачатку каардынат праз самую нізкую кропку E грэбня надкаленніка. Кут паміж прамымі лініямі AD і AE (∠DAE) — гэта вугал прылягання надкаленніка.
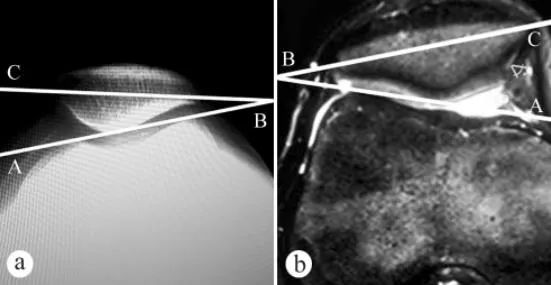
Для вымярэння вугла нахілу надкаленніка (ВН) выкарыстоўваліся рэнтгенаграфія і МРТ: а. Аксіяльны рэнтгенаграфія ў становішчы стоячы з апорай на вазе цела з сагнутым пад вуглом 30° каленам, б. МРТ у становішчы з сагнутым пад вуглом 30° каленам. Вугал нахілу надкаленніка — гэта вугал паміж лініяй, якая злучае найвышэйшыя кропкі медыяльнага і латэральнага мышчалкоў сцегнавой косткі, і папярочнай воссю надкаленніка, г.зн. ∠ABC.
Рэнтгенаграфія складаная для дыягностыкі ХМП на ранніх стадыях, пакуль не наступяць запушчаныя стадыі, калі відавочныя значная страта храстка, страта сустаўнай шчыліны і звязаныя з гэтым субхондральны косці склероз і кістозныя змены. Артраскапія можа дасягнуць надзейнай дыягностыкі, паколькі яна забяспечвае выдатную візуалізацыю патэлафемаральнага сустава; аднак няма выразнай карэляцыі паміж цяжарам патэлярнай хондрамаляцыі і ступенню сімптомаў. Такім чынам, гэтыя сімптомы не павінны быць паказаннем да артраскапіі. Акрамя таго, артраграфія, як інвазівны дыягнастычны метад, звычайна выкарыстоўваецца толькі на запушчаных стадыях захворвання. МРТ - гэта неінвазіўны дыягнастычны метад, які абяцае унікальную здольнасць выяўляць паражэнні храстка, а таксама ўнутраныя парушэнні храстка да таго, як марфалагічная страта храстка стане бачнай няўзброеным вокам.
IV. Хандрамаляцыя надколенніка можа быць зварачальнай або прагрэсаваць да патэлафемаральнага артрыту. Эфектыўнае кансерватыўнае лячэнне павінна быць праведзена неадкладна на ранніх стадыях захворвання. Дык што ж уключае ў сябе кансерватыўнае лячэнне?
Лічыцца, што на ранняй стадыі (I-II стадыя) храсток надкаленніка яшчэ здольны да аднаўлення, і неабходна праводзіць эфектыўнае нехірургічнае лячэнне. Гэта ў асноўным уключае абмежаванне актыўнасці або адпачынак, а таксама прымяненне нестероідных супрацьзапаленчых прэпаратаў пры неабходнасці. Акрамя таго, пацыентам варта рэкамендаваць займацца фізічнымі практыкаваннямі пад наглядам фізіятэрапеўта для ўмацавання чатырохгаловай мышцы сцягна і паляпшэння стабільнасці каленнага сустава.
Варта адзначыць, што падчас імабілізацыі звычайна носяць бандажы або артапедычныя павязкі на калені, і па магчымасці пазбягаюць гіпсавай фіксацыі, бо яна можа лёгка прывесці да пашкоджання сустаўнага храстка ад невыкарыстання; хоць блакадная тэрапія можа палегчыць сімптомы, гармоны нельга выкарыстоўваць або выкарыстоўваць эканомна, бо яны інгібіруюць сінтэз глікапратэінаў і калагена і ўплываюць на аднаўленне храстка; калі ацёк і боль у суставах раптоўна ўзмацняюцца, можна прыкласці ледзяныя кампрэсы, а праз 48 гадзін можна прымяніць фізіятэрапію і цёплыя кампрэсы.
V. У пацыентаў на позніх стадыях аднаўленчая здольнасць сустаўнага храстка нізкая, таму кансерватыўнае лячэнне часта неэфектыўнае і патрабуецца хірургічнае лячэнне. Што ўключае ў сябе хірургічнае лячэнне?
Паказанні да хірургічнага ўмяшання ўключаюць: пасля некалькіх месяцаў строгага кансерватыўнага лячэння боль у надкаленніку ўсё яшчэ існуе; пры наяўнасці прыроджанай або набытай дэфармацыі можна разгледзець хірургічнае лячэнне. Пры пашкоджанні храстка Знешняга моста III-IV дэфект ніколі не можа быць запоўнены сапраўдным сустаўным храстком. У гэтым выпадку простае галенне пашкоджанай зоны храстка з хранічнай перагрузкай не можа прадухіліць працэс дэгенерацыі сустаўнай паверхні.
Хірургічныя метады ўключаюць:
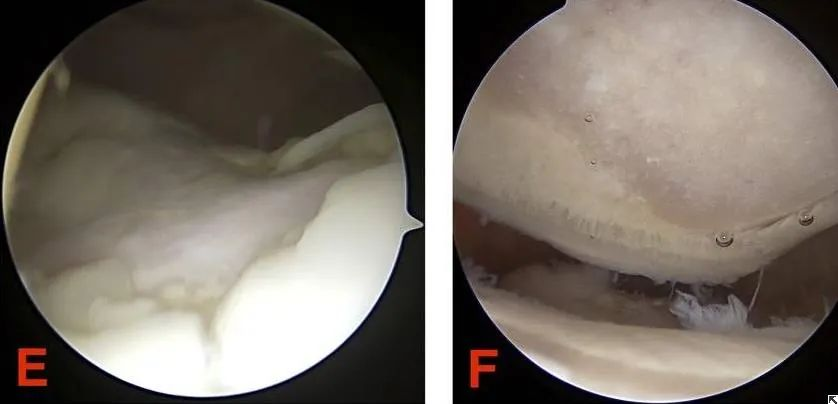
(1) Артраскапічная хірургія з'яўляецца адным з эфектыўных спосабаў дыягностыкі і лячэння хондрамаляцыі надколенніка. Яна дазваляе непасрэдна назіраць змены на паверхні храстка пад мікраскопам. У лёгкіх выпадках невялікія эрозійныя паражэнні на сустаўным храстку надколенніка можна саскрабаць для садзейнічання аднаўленню.
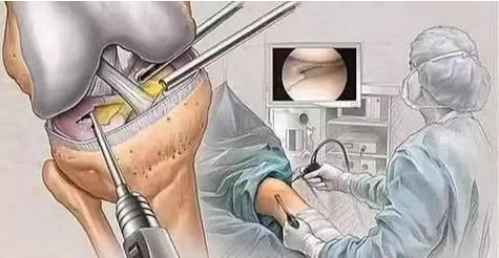

(2) пад'ём латэральных мышчалкоў сцегнавой косткі; (3) рэзекцыя паверхні храстка надкаленніка. Гэтая аперацыя праводзіцца пацыентам з невялікім пашкоджаннем храстка для садзейнічання яго аднаўленню; (4) рэзекцыя надкаленніка праводзіцца пацыентам з сур'ёзным пашкоджаннем паверхні храстка надкаленніка.
Час публікацыі: 15 лістапада 2024 г.










